Interforaminale Implantate bei Vorerkrankungen
In gut 50 Prozent der Fälle kommt in Deutschland bei der zahnärztlichen Lokalanästhesie Articain mit dem Adrenalinzusatz 1:200.000 zum Einsatz [1]. Für den Großteil aller Behandlungen ist es mehr als ausreichend oder sogar indiziert. Warum also nicht 1:100.000 öfter mal durch 1:200.000 ersetzen?
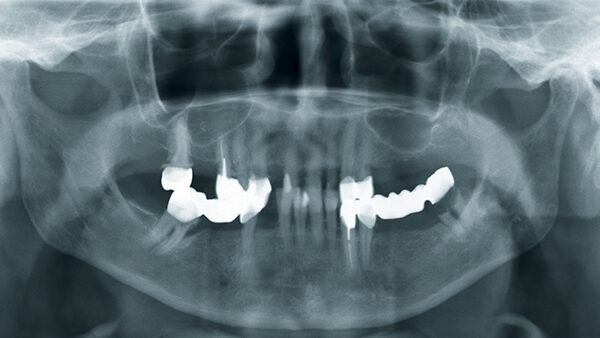
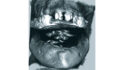
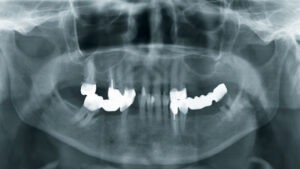
Abb. 1 Panoramaschichtaufnahme zum Zeitpunkt der Erstvorstellung © Kämmerer
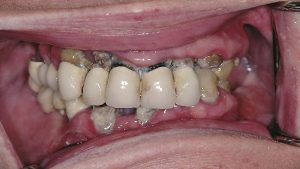
Eine 79-jährige Patientin stellte sich nach vorangegangener Tumortherapie erneut in der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie der Universitätsmedizin Mainz zur kaufunktionellen Rehabilitation vor. Die Patientin litt allgemeinanamnestisch an einer milden arteriellen Hypertonie (145 mmHg systolisch, 95 mmHg diastolisch; Therapie mittels Enalapril) sowie einer koronaren Herzkrankheit (KHK). Ihr Diabetes mellitus war mit einem HbA1c von 4,6 % mittels Metformin medikamentös gut eingestellt. Daneben lag der onkologische Befund vor.
Interforaminale Implantate: Vorbehandlung und Planung
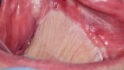
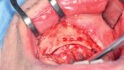
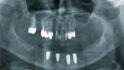
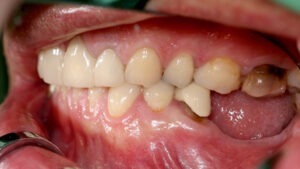
Vor fünf Monaten war bei der Patientin in unserer Klinik ein Plattenepithelkarzinom des Mundbodens (pT2, pN2b, cM0, R0) reseziert worden. In diesem Zusammenhang erfolgte auch eine bilaterale Ausräumung der Halslymphknoten der Level 1–3 mit dem Befund multipler ipsilateraler Lymphknotenmetastasen bei einer Ausdehnung von 3–4 cm. Prä radiationem erhielt die Patientin (Abb. 1) außerdem im Rahmen der Tumoroperation eine vollständige Zahnsanierung, die eine wichtige Maßnahme zur Prävention der infizierten Osteoradionekrose (IORN) darstellt. Der Defekt im nun zahnlosen Unterkiefer wurde mit einem mikrovaskulär anastomosierten Radialislappen gedeckt (Abb. 2). Geplant war die Rekonstruktion mittels Implantaten (Abb. 3).
Interforaminale Implantate: Schmerzmanagement
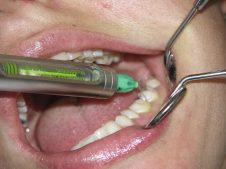
Etwa eine Stunde vor dem Eingriff erhielt die Patientin 600 mg Ibuprofen als präemptive Analgesie sowie eine präoperative orale Antibiose von 2 g Amoxicillin. Für die Insertion der Implantate im interforaminalen Bereich fiel die Entscheidung auf eine Infiltrationsanästhesie, die im vestibulären Frontzahnbereich suffizient die terminalen Nervenendigungen umspült. Sie verringert zudem das Risiko einer intravasalen Injektion im Vergleich zur Leitungsanästhesie des N. mentalis, was insbesondere bei der kardiovaskulär vorbelasteten Patientin von Vorteil war. Aufgrund ihres Alters, ihrer onkologischen Vorgeschichte, ihrer Herz-Kreislauferkrankungen sowie ihres Diabetes mellitus war die Patientin laut Klassifikation der American Society of Anesthesiologists (ASA) in die Kategorie 2 einzuordnen, was einem leicht erhöhten Risiko für Komplikationen entspricht [2]. Die KHK, die Hypertonie sowie der Diabetes als relative Kontraindikationen für den Adrenalinzusatz bedingten eine Reduktion auf 1:200.000 (Ultracain D-S, Sanofi-Aventis Deutschland GmbH, Frankfurt) [3]. Tabelle 1 zeigt die relativen Kontraindikationen für den Adrenalinzusatz.
| Relative Kontraindikationen Adrenalin |
|---|
| Diabetes mellitus, Antidiabetika (insb. Insulin) |
| Leichte bis mittlere kardiovaskuläre Erkrankungen wie Hypertonie, KHK, Antihypertensiva, Antikoagulanzien |
| Asthma bronchiale, COPD, Inhalationsnarkotika, Bronchospasmolytika |
| Betagte Menschen (>65)/Patienten unter Mehrfachmedikation; Wirkungsverstärkung des Adrenalins: Guanethidin, Digoxin, Digitoxin, Antiparkinson-Mittel, Beta-2-Sympathomimetika, Ergotamin; Adrenalinumkehr (blutdrucksenkend): α-Blocker (z.B. Prazosin), Opioide |
| Schwangerschaft (Nutzen-Risiko-Abwägung) |
| Kinder (Grenzdosis!) |
Tabelle 1 Relative Kontraindikationen für Adrenalin/Epinephrin inkl. möglicher medikamentöser Wechselwirkungen, die einen Zusatz von maximal 1:200.000 bedingen [4,5]
Die Implantation
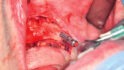
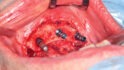
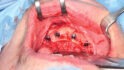
Mit einem krestalen Schnitt wurde zunächst der Knochen freigelegt (Abb. 4), um insbesondere die Foramina mentale darzustellen. Zu diesen sollten die Implantate mit ausreichendem Sicherheitsabstand gesetzt werden. Die Implantationsstellen wurden mit einem Rosenbohrer etwas geglättet, woraufhin die Insertion (2 x 12 mm x 4,8 mm und 2 x 10 mm x 4,8 mm, Bone Level Tapered, Straumann GmbH, Freiburg) interforaminal regio 44, 42, 32 und regio 34 erfolgte; alle Implantate wiesen eine Primärstabilität von > 35 Ncm auf (Abb. 5–7). Für die subgingivale Einheilung bei stattgefundener Bestrahlung wurden die Einheilkappen eingebracht und der transplantierte Radialislappen wieder über dem Defekt verschlossen. Die weitere Planung sieht die Implantatfreilegung mit Ausdünnung des mikrovaskulären Transplantats sowie eine Vestibulumplastik vor.
Interforaminale Implantate: Diskussion – wann 1:200.000?
Der vorgestellte Patientenfall ist einer von vielen, denn mit 1:200.000 machen Zahnärzte selten etwas falsch. Das ist gleichzeitig auch das stärkste Argument, Articain mit reduziertem Adrenalingehalt als absolutes Standardanästhetikum bei allen Routineeingriffen wie Einzel- und Reihenextraktionen sowie Kavitäten- und Kronenstumpfpräparationen zu verwenden. Es eignet sich für Eingriffe an allen Applikationsorten und für alle Injektionstechniken [6]. Typische Indikationen sind in Tabelle 2 aufgelistet. Dennoch findet in 45 % der Fälle 1:100.000 Anwendung [1] – meist aus dem Gedanken heraus „viel hilft viel“. Erstens verlängert es die Wirkdauer zum Teil unnötig lange. Zweitens kommt es signifikant häufiger zu Komplikationen, was insbesondere bei Patienten mit Vorerkrankungen oder mit besonderer Konstitution ein entscheidender Faktor sein kann. Der vorliegende Fall zeigt, dass ein chirurgischer Eingriff, in dem Zahnärzte im Normalfall zu 1:100.000 greifen würden, mit 1:200.000 ebenso schmerzfrei durchgeführt werden kann.
Bei Articain mit dem Adrenalinzusatz 1:200.000 machen Zahnärzte selten etwas falsch.Univ.-Prof. Dr. Dr. Peer W. Kämmerer, M.A., FEBOMFS
Die beiden Konzentrationen zeigen insbesondere bei der Leitungsanästhesie keine Unterschiede hinsichtlich der Effektivität der Schmerzausschaltung [7]. Dabei ist das Risiko für die betagte Patientin mit ihrer Anamnese deutlich geringer. Das Alter stellt per se keine Einschränkung für die Lokalanästhesie dar, bei Menschen über 65 Jahren empfiehlt sich dennoch eine Dosisreduktion des Anästhetikums und des Adrenalinzusatzes, einige Autoren sprechen von ca. 50 % [8]. Denn Alterungsvorgänge können Einfluss auf Pharmakokinetik und -dynamik haben. Articain ist hier aufgrund der schnellen Metabolisierung über die Leber sowie den zusätzlichen Abbau im Blut erste Wahl [9–11]. Ebenso gilt dies für Kinder und Schwangere [9,12]. Zudem kann die Belastbarkeit des Patienten herangezogen werden. Kann er ein Stockwerk Treppen nicht ohne Probleme bewältigen, sollte der Adrenalingehalt zumindest reduziert werden (ASA 3) [6]. Die Belastungstoleranz bei Diabetikern hängt maßgeblich vom HbA1c-Wert ab. Anzustreben ist bei Eingriffen ein Wert von unter 8 %, höher als 10 % ist nur in Notfällen akzeptabel. Obwohl Adrenalin ein Insulinantagonist ist und somit Hyperglykämien auftreten müssten mit Gefahr des Coma diabeticum, ist häufig das Gegenteil der Fall, vor allem bei insulinpflichtigen Patienten [13,14].
Für den Fall einer Hypoglykämie sind immer zuckerhaltige Getränke (z. B. Cola) oder Traubenzucker bereitzuhalten. Die Behandlungszeit sollte generell kurz gehalten werden (<120 Minuten), genauso wie die Anästhesiedauer, da der Patient nach der Behandlung gegebenenfalls essen muss [15]. Liegen Atemwegserkrankungen wie COPD oder Asthma bronchiale vor, sollte der Adrenalinzusatz ebenfalls reduziert werden [13]. Denn das exogene Adrenalin kann die Sympathikusstimulation verstärken, z. B. zusätzlich zur Medikation mit Beta-2-Sympathomimetika [5].
| 1:200.000 ist indiziert bei allen Standardeingriffen bis ca. 45 Minuten |
|---|
| einfache dentalchirurgische Eingriffe: Einfache Osteotomien, Inzisionen (z.B. oberflächliche Abszesse), Exzisionen (z.B. im Rahmen einer Biopsie) |
| Wurzelspitzenresektion (Frontzahnbereich) |
| Zahnextraktionen |
| Einfache Implantation (≤2) |
| Kavitätenpräparationen (≥2) |
| Bei vorliegenden relativen Adrenalinkontraindikationen wie Herzkreislauferkankungen oder Diabetes (s.Tabelle 1) |
| Bei besonderen Patienten (Kinder, Schwangere, Ältere) |
Bei kardiovaskulären Erkrankungen wird eine Maximaldosis von 40 μg Adrenalin pro Behandlung empfohlen, was circa 6,7 ml Lösung für Adrenalin 1:200 000 und 3,3 ml Lösung für Adrenalin 1:100.000 entspräche [16]. Da es hier besonders häufig relative und auch einige absolute Kontraindikationen gibt, ist in der Regel mindestens eine Reduktion auf 1:200.000 notwendig [4]. Der Unterschied zwischen 1:100.000 und 1:200.000 ist insgesamt durchaus signifikant. Wie Professor Daubländer und Kollegen zeigen konnten, verdoppelt sich die Komplikationsrate. Das gilt sowohl für gesunde Patienten (1,8 % vs. 4,7 %), als auch für Patienten mit Risikofaktoren (2,3 % vs. 4,9%) sowie medikamentierte Patienten (3,1 vs. 6,1 %). Liegen mehrere chronische Erkrankungen vor, ist von einer Potenzierung auszugehen [17].
Interforaminale Implantate: Fazit
Der Zusatz 1:100.000 sollte auch bei gesunden Patienten langen, sehr schmerzhaften Eingriffen vorbehalten sein. Articain mit dem Adrenalinzusatz 1:200.000 ist das Standardanästhetikum für alle Routineeingriffe bei gesunden Patienten. Darüber hinaus kommt es bei Risikopatienten mit relativen Kontraindikationen für Adrenalin oder „besonderen“ Patienten wie Kindern und Älteren zum Einsatz. Insbesondere Herzkreislauferkrankungen sind hier zu beachten. In diesem Fall hätte eine der Erkrankungen der Patientin ausgereicht, um auf 1:200.000 zu reduzieren. Der chirurgische Eingriff konnte dennoch schmerzfrei durchgeführt werden. [i]: In Teil 3 zeigt Professor Kämmerer anhand eines weiteren Falles, wann es sinnvoll ist, auf Adrenalin zu verzichten.
Diese Kasuistik “Interforaminale Implantate bei Vorerkrankungen” wurde mit freundlicher Unterstützung von Sanofi nach einem realen Patientenfall aus der klinischen Praxis angefertigt. Bei ähnlich gelagerten Fällen ist die individuelle Therapieentscheidung durch die behandelnde Ärztin/den behandelnden Arzt maßgeblich. Die aktuellen Fachinformationen und Leitlinien sind zu beachten.
Der Experte

Foto: Uni Mainz
Univ.-Prof. Dr. Dr. Peer W. Kämmerer, M.A., FEBOMFS
Leitender Oberarzt/Stellvertretender Direktor der Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie an der Universitätsmedizin der Johannes Gutenberg-Universität Mainz
peer.kaemmerer@unimedizin-mainz.de