Der richtige Umgang mit Schirmschrauben
Wer partikuläres KEM bevorzugt, muss Volumen stabilisieren. Am kostengünstigsten, einfachsten und schnellsten funktioniert das mit Schirmschrauben. Doch wie gestaltet sich das Prozedere nach der Einheilung? Wann darf die Schirmschraube entfernt werden? Spielt der Phänotyp beim anschließenden Weichgewebsmanagement eine Rolle? Dr. Jonas Lorenz, Frankfurt, skizziert den „Umgang mit Schirmschrauben“ bis hin zur finalen prothetischen Versorgung.
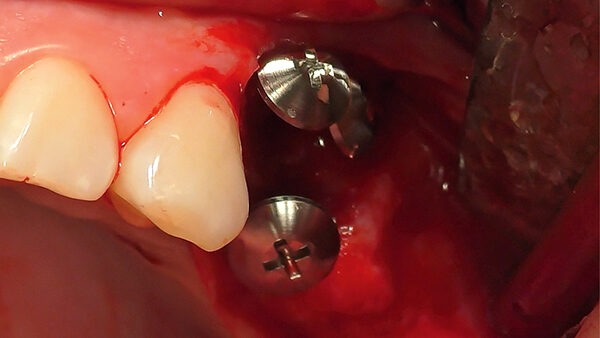
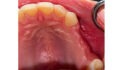
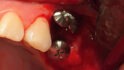
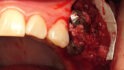
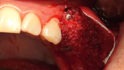
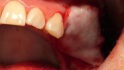
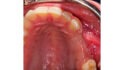
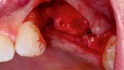
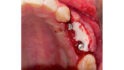
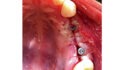
Abb. 2: Positionierung einer Schirmschraube (Durchmesser sechs Millimeter, Länge zehn Millimeter; Geistlich Biomaterials) in vertikaler Richtung in Regio 24 zur Kompensation des vertikalen Defizites. Die Positionierung des Schirmschraubenkopfes orientiert sich am Knochenniveau des Zahnes 23. Mit Hilfe der drei platzierten Schirmschrauben kann ein stabiler Raum für die Augmentation geschaffen werden.© Lorenz
Wie viel Zeit beansprucht die Einheilung bei Schirmschrauben: Ist das von Fall zu Fall unterschiedlich, wenn ja, warum?
Lorenz: Die Einheilung richtet sich im Wesentlichen nach der durchgeführten Augmentation, sprich:
- Wie viel wurde augmentiert?
- Wurde rein horizontal oder auch vertikal aufgebaut?
- Welches Material wurde verwendet?
Darüber hinaus spielen Faktoren wie die Allgemeingesundheit des Patienten eine Rolle. Diese Faktoren sollten bei jeder Augmentation beachtet werden, so auch bei der Verwendung von Schirmschrauben.
Welche Relevanz haben die jeweiligen Schirmschrauben-Durchmesser?
Lorenz: Meiner Erfahrung nach sollte der Durchmesser der Schirmschraube der Defektgeometrie angepasst werden, also der Größe des zu augmentierenden Areals etc. Bei der Entfernung selbst und dem Zeitpunkt der Entfernung spielt der Schirmschrauben-Durchmesser eine untergeordnete Rolle.
Schirmschrauben lassen sich deutlich einfacher entfernen als Titangitter. PD Dr. Dr. Jonas Lorenz
Sind Schirmschrauben im Vergleich zu Titangittern einfacher zu entfernen?
Lorenz: Ja! Da die Schirmschrauben eine nur sehr kleine und vor allem keine raue Oberfläche aufweisen, ist ihre Entfernung denkbar einfach. Sie lassen sich aus dem Knochen genauso leicht herausdrehen wie sie eingebracht wurden. Wichtig ist auch bei der Entfernung – wie schon beim Einbringen der Schrauben – die Planung eines passenden chirurgischen Zugangsweges. Auch findet meiner Erfahrung nach kein Weichgewebseinwuchs statt, der das Entfernen erschwert. Gerade im Vergleich zu Titangittern ist das ein Vorteil.
Was sind die häufigsten Fehler bei der Verwendung von Schirmschrauben? Wie lassen sie sich am sichersten vermeiden?
Lorenz: Die häufigsten Fehler liegen meines Erachtens nach in der Fallplanung, sprich welche Technik und welches Material verwende ich und dann bei der chirurgischen Durchführung, beispielsweise Zugangsweg, Lappendesign, atraumatische Präparation, Wundverschluss etc. Sowohl bei der Planung als auch bei der eigentlichen OP sollte man sich genug Zeit nehmen. Das hilft, zumindest ein paar typische Fehler und damit Komplikationen zu vermeiden.
Wie lässt sich einschätzen, ob der Zeitpunkt für die Entfernung der Schirmschrauben wirklich korrekt ist?
Lorenz: Der Zeitpunkt der Entfernung der Schirmschrauben, bzw. der Zeitpunkt, wann die Augmentation erfolgreich, also knöchern durchbaut ist, ist meist nicht exakt vorhersehbar. Auch radiologische Untersuchungen können hier nur einen groben Hinweis geben. Wesentlichen Einfluss hat meiner Meinung nach das Augmentationsmaterial. Bei der Verwendung von rein autologem Knochen sehe ich ein Re-entry nach drei Monaten problemlos, bei reinem Ersatzmaterial je nach Defektgeometrie und Augmentationsumfang dann eher nach vier bis sechs Monaten.
Kommen wir zu möglichen Komplikationen, zu denen sicherlich Dehiszenzen gehören dürften. Wie gehen Sie da vor?
Lorenz: Dehiszenzen sind eine Komplikation, die bei jeder Art der Augmentation auftreten können. Ursache können beispielsweise eine mangelhafte chirurgischen Technik des Behandlers sein. Dazu zählen ungenügende oder unpassende Schnittführung, Mobilisation oder Wundverschluss, aber auch eine Überaugmentation. Natürlich lassen sich Misserfolge auch auf die mangelnde Compliance des Patienten zurückführen.
Das Management von Dehiszenzen ist bei der Verwendung von Schirmschrauben etwas einfacher. Denn sie haben eine glatte Oberfläche, die sich gut sauber halten lässt.
Spielt der Dehiszenz-Zeitpunkt eine Rolle?
Lorenz: Dehiszenzen können in der Frühphase innerhalb der ersten paar Wochen, aber auch im Verlauf der Einheilung auftreten. In der Regel kommt es bei beiden Fällen nicht zu einem großflächigen Offenliegen des Augmentationsmaterials, im Gegenteil, es bildet sich eine geschlossene Schleimhautdecke „unter“ der Schirmschraube. Ist das Augmentat bereits stabil organisiert, was nach meiner Erfahrung nach sechs bis acht Wochen der Fall ist, entferne ich die Schirmschraube, ohne einen Zugangslappen zu bilden. Stellt sich die Dehiszenz erst kurz vor der ohnehin geplanten Implantation ein, warte ich weiter ab und entferne die Schirmschraube mit der Implantation. In beiden Fällen ist es wichtig, die Dehiszenz „sauber“ zu halten.
Welche Rolle spielt dabei der Phänotyp? Es gibt einen dicken Weichgewebsmantel, einen dünnen und sehr viele Ausprägungen dazwischen, wie Prof. Stefan Fickl es einmal formulierte.
Lorenz: Rein nach klinischer Erfahrung scheint es mir, als hätte der Weichgewebsphänotyp einen Einfluss auf die Weichgewebsdeckung. Eine dicke Gingiva lässt sich einfacher mobilisieren und ist insgesamt fehlerverzeihender. Jedoch erhöht ein dünner Gingivatypus meiner Einschätzung nach nicht zwangsläufig das Dehiszenzrisiko, vorausgesetzt, die chirurgischen Grundprinzipien werden eingehalten. Jedoch schadet es mit Sicherheit in manchen Fällen nicht, sich Gedanken über eine mögliche Schleimhautverdickung im Vorfeld der Augmentation zu machen.
Kann die Applikation von CHX-Gel helfen, Dehiszenzen zu vermeiden?
Lorenz: CHX-Gel ist für mich eine Hilfe, wenn es zu einer Dehiszenz kommt, um das Areal möglichst keimfrei zu halten. Bei der Prävention von Dehiszenzen halte ich mechanische, iatrogene und patientenspezifische Faktoren für entscheidend. Kommt es aber zu einer Dehiszenz, greife ich gerne auf CHX zurück, sei es als Lösung oder als Gel. Dabei gilt es aber, nicht zu viel CHX zu applizieren.
Ein dünner Gingivatypus erhöht nicht zwangsläufig das Dehiszenzrisiko. PD Dr. Dr. Jonas Lorenz
Wie häufig treten Dehiszenzen auf, vor allem im Vergleich zu anderen Protokollen?
Lorenz: Die Datenlage zu Dehiszenzen ist insgesamt relativ dünn und wird noch dünner, wenn man einzelne Verfahren miteinander vergleichen will. Obwohl die Schirmschraubentechnik keine Erfindung der letzten zwei Jahre ist, gibt es dazu bis dato kaum qualitativ hochwertige Literatur. Ich hoffe sehr, dass sich das in Zukunft ändert. Meiner Erfahrung nach treten Dehiszenzen bei Schirmschrauben weniger häufig auf als bei Titangittern oder nicht-autologen Blocktransplantaten.
Wie wichtig ist das Weichgewebsmanagement nach der Augmentation? Läuft es anders ab als bei Block-Augmentationen? Titangittern?
Lorenz: Das Weichgewebsmanagement spielt in der Implantologie insgesamt eine nicht hoch genug einzuschätzende Rolle. So sollte beispielsweise eine ausreichende Breite keratinisierter Mukosa an jedem Implantat geschaffen werden. In Bezug auf die Augmentation ist ein suffizientes Weichgewebsmanagement nötig, um eine Dehiszenz zu vermeiden. Dabei unterscheidet sich das Weichgewebsmanagement bei verschiedenen Augmentationsarten meiner Ansicht nach nur im Detail. Ein Tipp aus der Praxis: Vermeiden Sie es, den Wundrand direkt im Bereich des Schirmschraubenkopfes zu legen.
Ihr Fazit?
Lorenz: Schirmschrauben stellen ein interessantes, kostengünstiges und vielseitig einsetzbares Tool dar, mit deren Hilfe es gelingt, Augmentationen mit partikulärem Knochenersatzmaterial zu stabilisieren. Die Handhabung ist relativ einfach. Komplikationen wie Dehiszenzen lassen sich gut managen. Chirurgisch interessierten Kolleginnen und Kollegen empfehle ich, diese Technik für sich auszuprobieren.
Der Experte

Foto: Privat
PD Dr. Dr. Jonas Lorenz
Zahnmedizinstudium in Frankfurt, Fachzahnarzt für Oralchirurgie, Tätigkeitsschwerpunkt Implantologie, Funktionsoberarzt der Klinik für Mund-, Kiefer- und Plastische Gesichtschirurgie, Universitätsklinikum Frankfurt