CMD: Interdisziplinäre Symptome und Therapie
Eine CMD-Behandlung nur mit einer Schienentherapie zu starten, reicht bei CMD-Patienten nicht aus, denn alle haben einen Beckenschiefstand mit Skoliose der Wirbelsäule. Das zeigen Daten des Düsseldorfer CMD-Experten Dr. Jürgen Dapprich. Auf der jüngsten Jahrestagung der Deutschen Gesellschaft für Funktionsdiagnostik und -therapie (DGFDT) stellte er seinen ganzheitlichen interdisziplinärer Therapieansatz vor.
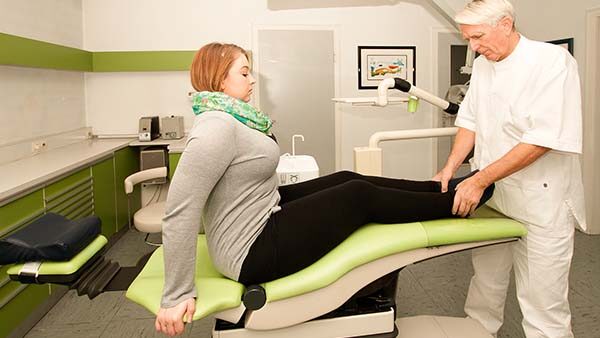
Abb. 14b, Beinlängendifferenz-Test ohne Zahnkontakt: Die Beine bleiben gleich lang und das Becken gerade. © Dapprich
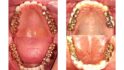
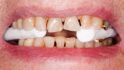
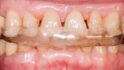
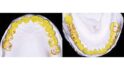
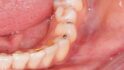
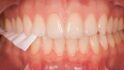
Seit 1970 wurden alle meine Patienten, die keine optimale Okklusion hatten – das waren etwa 95% – , mit einer Schiene vorbehandelt und in der zentrischen Kondylenposition eingeschliffen. Erst danach erfolgten, falls erforderlich, prothetische Versorgungen. Bei etwa 40% dieser Patienten änderte sich die Okklusion danach nicht mehr, wie bei dieser Patientin, die 1974 so von mir behandelt wurde. Diese Patienten haben bei guter Zahnpflege ihre Zähne und Kronen seit 50 Jahren ohne Probleme behalten (Abb. 1). Bei den anderen 60% der Patienten änderte sich ständig die Okklusion, bei manchen im µm, bei anderen im Millimeter-Bereich (Abb. 2) Diese Patientin gehörte zu den 60%, deren Okklusion sich ständig änderte, und 30 Jahre nach der Behandlung konnte sie nicht mehr gehen (Abb. 3). Nach einem Monat Therapie (Abb. 4a, 4b) konnte sie wieder laufen, und nach Einsetzen und Einschleifen der Schiene waren das Becken und die Wirbelsäule gerade (Abb. 5). Nach mehrmonatigen Tragen und wöchentlichem Einschleifen der Schiene wurden die Zähne nur in ganz geringem Maße eingeschliffen (Abb. 6). Durch das 1977 erschienene Buch „The Dental Physician“ des amerikanischen Zahnarztes A. Fonder wurde mir klar, warum das so ist. Der zeigt, wie das Becken schief und die Wirbelsäule durch die Okklusion verkrümmt wird und die Okklusion sich deshalb ständig ändert. Hier setzt die CMD-Therapie an.
Studie
Von den vielen möglichen Symptomen einer CMD sind die wichtigsten ausgesucht worden (Abb. 7)(2, 3); Befunde bei 100 zufällig ausgesuchten CMD-Patienten der vergangenen 20 Jahre in meiner CMD-Praxis. Diese Studie wurde auf der Jahrestagung der DGFDT 2019 vorgestellt:
- Beckenschiefstand 100% 25% rechts – 75% links tiefer
- Kaumuskulatur 98% Schmerzen / Verspannungen
- Atlasfehlstellung 96%
- Nacken-Schulter-Schmerzen 92%
- Rückenschmerzen 88%
- Kopfschmerzen 75%
- Tinnitus 57%
- Zervikaler Schwindel 41%
- Kompression Kiefergelenke 26%
- Diskusverlagerung 11% mit und ohne Reposition
- Sehstörungen 3%
Dabei ergaben sich beim Beckenschiefstand Werte zwischen 7 bis 32 mm Differenz. Die Höhe der Werte korrelierte aber nicht mit der Schmerzintensität. Dabei hatten alle CMD-Patienten der letzten 20 Jahren einen Beckenschiefstand und eine Skoliose der Wirbelsäule. Diese Befunde wurden von den Patienten angegeben, nur Beckenschiefstand, Atlasfehlstellung, Kompression der Kiefergelenke und Diskusverlagerung wurden bei der Untersuchung von mir festgestellt.
CMD-Therapie: Behandlung einer Patientin
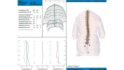
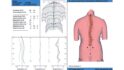
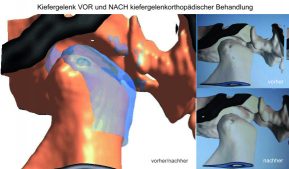
Zuerst untersuchte ein Orthopäde, ob andere Probleme der Patientin die Ursache ihrer Schmerzen sind. Dann fertigte er eine 4 D-Diers-Vermessung der Wirbelsäule an (Abb. 8). Er fand weder klinisch noch bei einer Röntgenaufnahme und bei einem MRT andere Ursachen.
Anamnese
Die Patientin gab an, dass sie seit vielen Jahren Schmerzen in der rechten Kaumuskulatur sowie Kopf-, Nacken- und starke Rückenschmerzen habe, nie schmerzfrei sei und diese Schmerzen ihr ganzes Leben sehr beeinträchtigen. Ferner gab sie an, dass sie schon bei vielen Ärzten und auch Zahnärzten war und dass ihr bisher keiner helfen konnte. Da die Kollegen keine Ursache fanden, sagten viele, dies wäre bei ihr ein psychisches Problem.
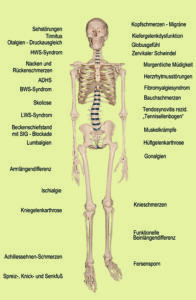
Abb. 7 Mögliche Symptome einer CMD © Dapprich
Diagnose
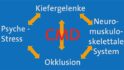
Die gesamte Kaumuskulatur auf der rechten Seite war stark verspannt und Atlas und Axis C1/C2 waren nicht in der richtigen Position. Durch die Vermessung der Wirbelsäule sah man, dass eine Skoliose der Wirbelsäule mit Drehung und ein Beckenschiefstand vorhanden waren. Mit einer Beckenwaage wurde ihr Beckenstand gemessen, er war rechts 10 mm tiefer (Abb. 9a), deshalb war das rechte Bein funktionell 10 mm länger (Abb. 9b). Ursache war ein Vorkontakt auf der rechten Seite (Abb. 10) (5). Eine CMD kann mehrere Ursachen haben: Okklusion, Kiefergelenke, Psyche, Stress und Bruxismus (Abb. 11). Dagegen war die Ursache der von einer CMD ausgelösten Rückenschmerzen bei meiner Patientin (wie bei allen anderen auch) eine Okklusionsstörung: Wenn der erste Vorkontakt auf der rechten Seite ist, steht das Becken auf der rechten Seite tiefer, immer dort, wo der erste Vorkontakt gerade ist. Wenn eine Beinlängendifferenz vorhanden ist, kann ein Bein funktionell länger oder das andere funktionell kürzer sein. Mit dem Vorlaufphänomen erst im Stehen und anschließend im Sitzen bückte die Patientin ihren Oberkörper nach vorne unten (Abb. 12). Wenn der Daumen auf einer Seite beim Bücken nach kranial geht, ist das Bein auf der Seite funktionell kürzer, im Stehen liegt die Ursache im Ileum, im Sitzen im Sacrum. In diesem Fall war das Vorlaufphänomen negativ, so dass links kein Beckenhochstand vorlag.
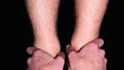
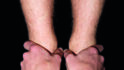
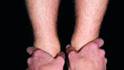
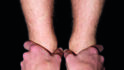
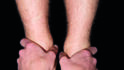
Mit dem Meerssemann-Test oder cranio-sacral oder der Ohrakupunktur nach Gumbiller stellen wir das Becken der Patientin für die Diagnose kurzfristig gerade. Die Patientin ging mit Watterollen 30 sec durch die Praxis (Abb. 13a), dann mit geöffnetem Mund (Abb. 13b) und dem variablen Beinlängendifferenz-Test nach Derbolowsky (Abb. 14a, Abb. 14b) sieht man sofort, wie die Okklusion die Beinlänge und das SIG-Gelenk beeinflusst [4]. Die Beine sind jetzt wieder gleichlang (Abb. 14c) und deshalb das Becken gerade. Die Patientin beißt danach auf die Zähne und der Beinlängen-Test mit Zahnkontakt wird wiederholt (Abb. 15a). Sofort war das Becken wieder schief und deshalb das rechte Bein länger (Abb. 15b). Doppeltes Memopapier wurde zwischen die andere Seite mit der Infraokklusion gelegt und damit die Okklusion ausgeglichen. Die Patientin beißt wieder zu und nach erneutem Beinlängendifferenz-Test wurde das Becken der Patientin jetzt gerade und die Beine waren wieder gleich lang (Abb. 16a, 16b). Umgekehrt kann man mit diesem Test die Okklusion oder auch die Schiene überprüfen, ob ein Vorkontakt vorhanden ist. Die Patientin beißt auf die Zähne oder auf die Schiene und wenn nach dem Test die Beine gleich lang sind, ist kein Vorkontakt vorhanden, dies ist auf 30 µm genau. Bei der Patientin blieb der erste Kontakt wie bei 70% aller meiner Patienten nach dem Meerssemann-Test auf derselben Seite, aber bei 30% aller Patienten ist er jetzt auf der anderen Seite (Abb. 17a) [5]. Dadurch steht das Becken nach dem Beinlängendifferenz-Test auch auf der anderen Seite tiefer (Abb. 17b). Das erscheint kompliziert, ist es aber nicht, denn wir legen das Papier immer auf die andere Seite des jeweiligen ersten Vorkontaktes, das ist immer die andere Seite des aktuell längeren Beines (Abb. 17c).
CMD-Therapie
Die Patientin kam die ersten vier Monate jede Woche zum Einschleifen der Schiene, zuerst überprüften wir immer die Beinlänge der Patientin, denn die änderte sich anfangs immer, eingestellt und danach erst die Schiene eingeschliffen. Die Patienten wurde jeweils in 14 tägigem Abstand zuerst von einem Osteopathen zweimal und anschließend zwei bis dreimal von einem Atlastherapeuten behandelt. Ein CMD-Physiotherapeut behandelte sie von Anfang an jede Woche für 4 Monate und dann alle zwei bis drei Wochen bis sie beschwerdefrei war. Nach vier Monaten mit wöchentlichem Einschleifen der Schiene blieb das Becken gerade und die Rückenschmerzen im LWS-Bereich waren zuerst weg. Dann wurde die Schiene alle zwei bis drei Wochen eingeschliffen bis die gesamte Muskulatur entspannt, die WS gerade und die Patientin schmerzfrei war. Die 4-D-Vermessung der Wirbelsäule vor (Abb. 18a) und nach Ende der Therapie (Abb. 18b). Die Behandlung dauerte 13 Monate, dann wurden die Zähne der Patientin selektiv in zentrischer Kondylenposition eingeschliffen. Seitdem hat sie keine Schmerzen mehr, und die Okklusion hat sich auch nicht mehr geändert.
Diskussion zur interdisziplinären CMD-Therapie
Bis heute wird diese interdisziplinäre Methode, d.h. der Einfluss der Okklusion auf den Bewegungsapparat, von den meisten Wissenschaftlern (außer Prof. Dr. Kopp, Direktor KFO der Uni. Frankfurt/M oder Prof. Dr. Dr. Ingrid Grunert Direktorin der Uni. Zahnklinik Innsbruck) wegen fehlender Evidenz abgelehnt. Dabei wird aber vergessen, dass es auch eine interne Evidenz gibt, wie diese Methode, die auf dem Evidenz Level IV steht, und deshalb ist diese Methode auch evidenzbasiert! Die gesamte Zahnmedizin ist extern nur zu etwa 15% evidenzbasiert und das auf einem niedrigen Level, weil Studien der Stufe I und IIa z.B. über Medikamente evidenzbasiert erstellt werden können, kaum aber die praxisorientierte Zahnmedizin, siehe Abwertung der Evidenz bei der Parodontologie (IGZ/Zahnmedizin und Gesellschaft, 21 Jg. 1/2017 speziell Schwendicke, Türp S.26). Der Orthopäde Dr. Paul Ridder hat in seinem Buch über die Auswirkungen der CMD auf den ganzen Körper alle Aussagen mit Studien belegt [3]. Für mich als Praktiker ist der Beweis einfacher, sehen Sie sich die Diers 4-D-Vermessungen der Patienten vor und nach der Therapie an, das ist ein eindeutiger Beweis. Deshalb sollte jeder CMD-Patient bei der Diagnose auf einen Beckenschiefstand und eine Skoliose der Wirbelsäule überprüft und ganzheitlich therapiert werden, so wie ich das in meinem Buch, erschienen im Ärzteverlag, 2. Aufl. 2018, beschrieben habe. Die aktuellen Leitlinien sagen, dass die interdisziplinäre CMD-Therapie unumstritten ist, gehen aber davon aus, dass die Therapie immer erst einmal nur Schienen sind. Das reicht aber nicht, da alle CMD-Patienten einen Beckenschiefstand mit Skoliose der Wirbelsäule haben, muss die Therapie von Anfang an ganzheitlich und interdisziplinär erfolgen. Deshalb sollten wir diese Richtlinien aktualisieren. Inzwischen wurde eine neue Leitlinien S1 über Okklusale Dysästhesien veröffentlicht und Änderungen der Okklusion als nicht zielführend empfohlen, weil sich die Okklusion trotz einschleifen der Zähne ständig ändere. Das Problem tritt bei wenigen Patienten auf, kann aber mit dieser ganzheitlichen Therapie genauso erfolgreich behandelt werden, sie dauert nur etwas länger. Die Okklusion bei diesen Patienten ändert sich dann auch nicht mehr. Die Okklusion ändert sich ständig, solange das Becken schief ist. Ebenso bruxierten bis auf 5–10% keine Patienten mehr und 8 von 10 Patienten mit Schlafstörungen schliefen besser [6]. Deshalb sollten alle CMD-Patienten ganzheitlich behandelt und die Rolle der Okklusion auch bei Bruxismus neu bewertet werden.
Der Experte

Foto: Christian Ritter Düsseldorf
Dr. Jürgen Dapprich
seit 1973 in eigener Praxis in Düsseldorf, Ehrenmitglied der DGFDT. Autor des Buches „Interdisziplinäre Funktionstherapie, Kiefergelenk und Wirbelsäule“, Deutscher Ärzteverlag, Köln, 2. Aufl. 2018.
info@cmd-centrum-duesseldorf.de