Lieber DVT-Röntgen oder 2D-Aufnahmen?
Wann ist DVT-Röntgen sinnvoll und wann reichen 2D-Aufnahmen? Hier sollte das ALADA-Prinzip gelten. Was dahinter steckt und warum die DVT-Strahlenbelastung häufig geringer ist als bei herkömmlichen bildgebenden Verfahren, skizziert Prof. Dr. Axel Bumann im Interview.
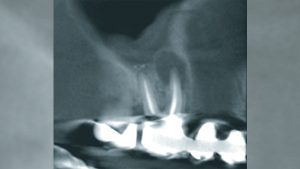
Aufnahme eines retinierten Eckzahns (Cross Section), erstellt mit einem DVT-Gerät der ProMax-3D-Klasse. Dank ULD-Protokollen ermöglicht sie es, 3D-Aufnahmen mit einer geringeren Strahlenbelastung als bei 2D-Aufnahmen zu erstellen. Aufnahme eines retinierten Eckzahns (Cross Section), erstellt mit einem DVT-Gerät der ProMax-3D-Klasse. Dank ULD-Protokollen ermöglicht sie es, 3D-Aufnahmen mit einer geringeren Strahlenbelastung als bei 2D-Aufnahmen zu erstellen. © Bumann
Herr Prof. Dr. Bumann, wie häufig setzen Sie die DVT-Röntgen bei Ihrer Arbeit ein?
Bumann: Jeden Tag; allerdings sind wir auch in einer besonderen Situation: Als dentalradiologisches Institut kümmern wir uns ausschließlich um die Anfertigung von Röntgenaufnahmen für zahnmedizinische Zwecke. Allein in unseren drei Standorten in Berlin kommen daher pro Jahr zirca 4.000 Aufnahmen durch DVT-Röntgen zusammen.
Welche Faktoren entscheiden darüber, ob Sie eine Aufnahme mit DVT-Röntgen oder ein zweidimensionales Bild anfertigen?
Bumann: Grundsätzlich kommt die DVT zum Einsatz, wenn sie indiziert ist. Dies ist unter anderem dann der Fall, wenn Anhaltspunkte für atypische Befunde wie überzählige Zahnanlagen oder verlagerte bzw. impaktierte Zähne vorliegen, oder im Rahmen einer Implantatplanung, wenn ein unzureichendes Knochenangebot ausgeschlossen werden soll. Bei der Röntgendiagnostik von CMD-Patienten ist nach den aktuellen Leitlinien das DVT das Mittel der ersten Wahl.
Die Entscheidung für oder gegen eine DVT-Aufnahme ist sowohl in den entsprechenden Leitlinien als auch in der öffentlichen Diskussion eng an die damit verbundene Strahlenexposition gekoppelt. Wie ist dieser Aspekt aus heutiger Sicht zu bewerten?
Bumann: Es ist vollkommen klar, dass die Dentalradiologie mit einer möglichst geringen Strahlenbelastung unserer Patienten einhergehen sollte – insbesondere bei Kindern und Jugendlichen ist dieser Grundsatz zu beherzigen. In diesem Zusammenhang kommt die DVT gerade in der öffentlichen Diskussion allerdings weit schlechter weg, als es die heute relevanten Daten zeigen.
An dieser Stelle ist meiner Ansicht nach zunächst eine eigentlich offensichtliche Differenzierung notwendig: Denn DVT ist nicht gleich DVT. Zwischen den einzelnen Geräten und ihren jeweiligen Protokollen gibt es erhebliche Unterschiede, was die effektive Strahlendosis betrifft. Sie sorgen dafür, dass wir es in der Diskussion über die Strahlenbelastung beim DVT-Röntgen häufig mit Daten zu tun haben, die nicht ansatzweise unserem Praxisalltag entsprechen.
So gehen beispielsweise in den vielzitierten Metaanalysen zu diesem Thema auch Messungen an veralteten und niemals in Deutschland verwendeten Geräten in das Ergebnis ein. Das treibt die diskutierten Mittelwerte vollkommen zu Unrecht in die Höhe. Das ist so, als nähme man eine Feinstaubanalyse auf Rügen, Usedom und in Peking vor – dann den Mittelwert bilden und behaupten: Ostseeinseln sind stark belastet! In der Realität ist es mit dem richtigen Equipment, dem entsprechenden Know-how und spezifischen Protokollen heute häufig möglich, 3D-Aufnahmen mit geringerer Strahlendosis als bei 2D-Aufnahmen anzufertigen.
Wie genau ist das möglich? Und welche wissenschaftlichen Daten gibt es dazu?
Bumann: Es ist alles eine Frage der Protokolle. Sie legen fest, mit welcher Spannung und welchem Elektronenstrom über welchen Zeitraum geröntgt wird. Diese drei Stellschrauben, Kilovolt, Milliampere und Sekunden, sowie das verwendete Field of View mit der jeweiligen Auflösung entscheiden letztlich über die effektive Dosis. Das richtige Protokoll sorgt dementsprechend für eine geringere Strahlung. Dass die effektive Dosis einer 3D-Aufnahme geringer ausfallen kann als die einer 2D-Aufnahme, fand 2013 erstmals Dr. John Ludlow bei der Untersuchung des i-CAT FLX aus dem Hause Imaging Sciences heraus – damals ging dies jedoch noch mit einer signifikant schlechteren Bildqualität einher.
Welche Ergebnisse liefern neuere Untersuchungen in diesem Zusammenhang?
Bumann: Schon zwei Jahre später, 2015, konnten Ludlow und Koivisto in ihrer IADR-Veröffentlichung zeigen: Mit einem DVT-Gerät der ProMax-3D-Klasse von Planmeca lassen sich nochmals deutlich niedrigere Dosen erreichen, selbst im Vergleich zu konventionellen DVT- und 2D-Aufnahmen. Anders als vorher konnte man die Dosis nun deutlich reduzieren, ohne dass es zu einer signifikanten Verringerung der Bildqualität kam. Möglich machten dies die sogenannten „Ultra-Low-Dose“-Protokolle des finnischen Herstellers, mit deren Hilfe sich eine durchschnittliche Dosisreduktion von 77 Prozent erreichen ließ.
Da das hier getestete Modell, das Planmeca ProMax 3D Mid, auch bei uns zum Einsatz kommt, hatten wir die Gelegenheit, ebenfalls aussagekräftige Messungen vorzunehmen. So wurden im Rahmen der Doktorarbeit von Kristin Währisch zahlreiche „Ultra-Low-Dose“-Protokolle des Geräts untersucht. Die Resultate stützten die Erkenntnisse von Ludlow und Koivisto und erlauben uns heute zudem, „Ultra Low Dose“ (ULD) ganz differenziert einzusetzen. Das ist einer der Gründe, warum wir so gerne mit dem Planmeca ProMax 3D Mid arbeiten – wir sind damit nicht nur ALARA-, sondern auch ALADA-konform!
Das ALARA-Prinzip (As Low As Reasonably Achievable) dürfte den meisten ein Begriff sein. Was genau verbirgt sich hinter ALADA?
Bumann: Seit einigen Jahren lässt sich ein Wechsel vom ALARA- zum ALADA-Prinzip beobachten. ALADA steht dabei für „As Low As Diagnostically Acceptable“. Es geht also darum, die Dosis so niedrig wie diagnostisch akzeptierbar zu halten. Konkret bedeutet das: Wir reduzieren die Strahlendosis bestmöglich, ohne dabei die diagnostisch relevanten Informationen einbüßen zu müssen. Oder anders ausgedrückt: Wir verzichten auf brillante Hochglanzbilder ohne diagnostischen Mehrwert. Wenn ich herausfinden will, ob bei einem Kind eine Nichtanlage vorliegt, muss nicht jede Struktur gestochen scharf erkennbar sein. Die Nichtanlage kann ich auch auf einem etwas „pixeligen“ Bild noch klar erkennen. Die reduzierte Strahlendosis ist es wert. Das ist das ALADA-Prinzip. Und um diesem Prinzip entsprechend zu arbeiten, stellen die ULD-Protokolle von Planmeca die am besten untersuchte Option dar – und das sogar ohne statistisch signifikante Reduktion der Bildqualität.
Der Experte
Prof. Dr. Axel Bumann
Prof. Dr. Axel Bumann ist seit 2006 geschäftsführender Direktor des MESANTIS 3D-DENTAL-RADIOLOGIE, Berlin. Er studierte Zahnmedizin in Kiel und absolvierte die Facharztausbildungen Oralchirurgie und Kieferorthopädie. Zusätzlich ist er international renommierter CMD-Spezialist und Spezialist im Bereich Dentalradiologie.