Desinfektion sichert Endo-Erfolg
Grundsätzliche Abhandlungen über Spüllösungen und Desinfektion in der Endodontie gibt es zuhauf, doch verlässliche, durchführbare Entscheidungshilfen für den Generalisten sind rar. Der praxisnahe Leitfaden schafft Abhilfe.
Bei einer internationalen Umfrage über das für einen endodontischen Langzeiterfolg entscheidendste Verfahren votierten 75 Prozent der Endodontologen für Desinfektion, 7 Prozent für Füllung und 17 Prozent für Zugangspräparation. (Quelle: LinkedIn group Advanced Endodontics by Cliff Ruddle: What do you think is the most important endodontic procedural step to ensure long term success?) Die bestmögliche Desinfektion des Wurzelkanals entscheidet demnach über den Erfolg oder Misserfolg einer endodontischen Behandlung. Diese Erkenntnis ist nicht neu, findet aber nur begrenzt Widerhall in der täglichen Praxisroutine.
Seitdem Dr. Samuel Kakehashi die Bedeutung der bakteriellen Infektion bei der Entwicklung einer apikalen Parodontitis nachgewiesen hat und der Vater der modernen Endodontie Dr. Herbert Schilder in seinem Konzept der Trias einer endodontischen Behandlung mit Access (Zugang), Clean Shape (Reinigung Instrumentierung) und 3D-Filling (dreidimensionale Füllung) die Desinfektion als wichtigen Bestandteil einer endodontischen Therapie bezeichnete, wird in unzähligen Studien versucht, ein erfolgreiches Konzept zur vollständigen Desinfektion des Wurzelkanalsystems zu etablieren.
Clean Shape
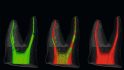
Prof. Dr. Peters (San Francisco) konnte mithilfe von 3D-Darstellungen (Abb. 1) eindrucksvoll zeigen, dass die mechanische Aufbereitung (Shape) allein niemals die gesamte Wurzelkanaloberfläche erreicht. Wurzelkanalspülungen (Clean) müssen das gesamte Kanalsystem desinfizieren (Abb. 1). Nach Prof. Dr. Michael Hülsmann (Göttingen) sind die Ziele einer Wurzelkanalspülung:
- Reduktion der Keime und bakteriellen Toxine
- Auflösung und Entfernung von vitalem und nekrotischem Pulpagewebe
- Gleitmittel für die Instrumente während der mechanischen Präparation
- Abtransport von Dentinspänen
- Auflösung der präparationsbedingten Schmierschicht (Smear Layer)
- Gute Gewebeverträglichkeit, niedrige Zytotoxizität
- Keine gegenseitige Neutralisierung der verwendeten Substanzen
Dies soll erreicht werden durch Spüllösungen, die in unterschiedlicher Konzentration, Temperatur und Volumen eingesetzt werden. Da aufgrund der anatomischen Verhältnisse mit Isthmen, ovalen Kanalmorphologien, stark und vielfach verzweigten Kanälen und engen Dentintubuli sowie stark variierender biologischer Bedingungen mit nekrotischem und vitalem Gewebe, einem unbekannten, sich stetig verändernden Bakterienmix, der sich zudem in abwehrfähigen Kolonien (Biofilm) organisiert, keine einzelne Spüllösung alle Anforderungen an eine Desinfektion erfüllt, müssen diese miteinander kombiniert werden. Das sich daraus entwickelnde Spülprotokoll kann zusätzlich je nach Pathogenese (Pulpitis, Nekrose, apikale Parodontitis) weiter variieren. Allein diese kleine unvollständige Übersicht zeigt die Probleme, ein ultimatives, einheitliches, jedem Fall gerecht werdendes Spülkonzept zu beschreiben.
Das prinzipiell erwünschte Ergebnis der Wiederherstellung eines sterilen Wurzelkanalsystems erreicht kein System und keine Technik vollständig und vorhersagbar. Doch hier unterstützt uns die Biologie. Die Abwehrmechanismen und biologischen Prinzipien der Heilung führen trotz nachweislich verbliebener Restinfektion im Kanalsystem, in den Tubuli oder dem periapikalen Raum letztlich zu einer klinischen Heilung, auch wenn Restentzündungszellen histologisch nachgewiesen werden können. Dabei sind die Ergebnisse nicht allein von der Durchführung der endodontischen Behandlung, sondern von weiteren Faktoren bis hin zur genetischen Konstellation und dem Immunstatus des Patienten abhängig. Der klinische Erfolg ist nicht allein determiniert durch die strikte Einhaltung und Befolgung verschiedener wissenschaftlich fundierter und propagierter Grundprinzipien und Behandlungsstrategien. Das Verzichten auf diese Prinzipien führt jedoch letztlich zu einer – auch statistisch signifikanten – Verschlechterung der Ergebnisse.
Spüllösungen
Allein eine kurze Recherche führt zu ausführlichen Abhandlungen über Chemie und Wirkungen der unterschiedlichsten Spüllösungen.
NaOCl ist das am weitesten verbreitete und derzeit effektivste Spülmedium. Je nach Anwender schwankt die verwendete Konzentration zwischen 0,5 bis über 6 %. Gemeinsam ist, dass die Wirksamkeit von der Menge, der Einwirkzeit und der Temperatur bestimmt wird. Dabei gilt, dass bei geringerer Konzentration Menge und Volumen exponentiell ansteigen müssen, höhere Konzentrationen jedoch höhere Risiken bei unerwünschten Exporten periapikal bedeuten. Chemisch werden bei 3-%-Konzentration die wirksamen OCL-Ionen am leichtesten freigesetzt, so dass wir in unserem Spülprotokoll, diese Konzentration bevorzugen.
Die Problematik eines sogenannten Hypounfalls durch die stark gewebsauflösenden Eigenschaften besteht. Als Handlungsleitfaden bei diesem extrem seltenen Ereignis kann der Artikel von Hülsmann empfohlen werden.
EDTA hat sich überlegen gezeigt in der Verminderung des Smear Layer und wird allgemein in der Konzentration von 17 % eingesetzt. Allerdings inaktiviert es die Wirkung des NaOCl, so dass die vormals verbreitete Wechselspülung von NaOCl und EDTA nicht mehr zum Einsatz kommt.
CHX in der Konzentration 2 % schließt eine wesentliche Lücke in der bakteriellen Inaktivierung und wird insbesondere bei nekrotischer Pulpa, chronischer und akuter apikaler Parodontitis und Abszessen eingesetzt.
Alkohol (96 %) dient sowohl der Verringerung der hohen Oberflächenspannung des NaOCl als auch der Trocknung der Kanäle.
Additive Maßnahmen: Hierzu zählen neben Endox und Ozon/ozoniertem Wasser auch verschiedene foto- und laseraktivierte Verfahren, die hier nur der Vollständigkeit halber aufgeführt werden sollen. Studien sind rar und die Forschungslage ist unübersichtlich: Es kann für den Generalisten keine Empfehlung gegeben werden, diese Verfahren alternativ zu den oben genannten Spüllösungen einzusetzen. Unzweifelhaft besteht bei allen ein unterschiedlich wirksamer additiver Effekt, ein substituierendes Anwenden sollte speziellen Fällen vorbehalten bleiben.
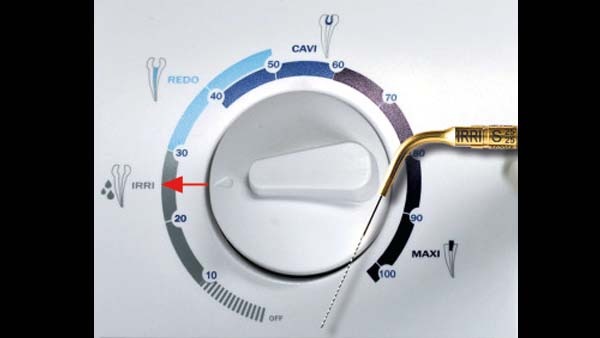
Aktivierende Maßnahmen: Hierzu zählen hauptsächlich Schall- und Ultraschallaktivierung der Spüllösungen, wobei sich Ultraschall dem Schall überlegen zeigt. Auch die Aktivierung allein durch schnelles Bewegen des Mastercone führt bereits zu einer Verbesserung der Desinfektion. Die Passive Ultraschallaktivierte Irrigation (PUI) wirkt durch Kavitation und Streaming, wodurch diese auch in Areale des Wurzelkanalsystems gelangt, die für Aufbereitungsinstrumente nicht erreichbar sind. Das System ist einfach und erfordert kaum zusätzliche Investitionen (Abb. 2). Eine Ultraschallspitze schwingt frei in der Spüllösung, ohne aktiv den Kanal zu bearbeiten. Bei apikal offenen Systemen (Patency) ist dieser Effekt erhöht. PUI schließt unser Spülprotokoll grundsätzlich ab. Dabei gilt: je länger die Aktivierung (bis 2 Minuten pro Kanal) desto größer der Effekt.
Alternative Spüllösungen: Typische Vertreter dieser Gruppe sind Wasserstoffperoxid und CHKM. Obgleich auch hier klinische Erfolge in Case Reports darstellbar sind, wird deren Verwendung von den wissenschaftlichen Gesellschaften aufgrund der erheblichen Nebenwirkungen oder Unwirksamkeit abgelehnt. H2O2 reduziert die Wirksamkeit des NaOCl. Zudem besitzt es praktisch keine bakterizide Wirkung. CHKM hat ein hohes Potenzial für unerwünschte Nebenwirkungen. Beide Lösungen sind nicht gewebsauflösend.
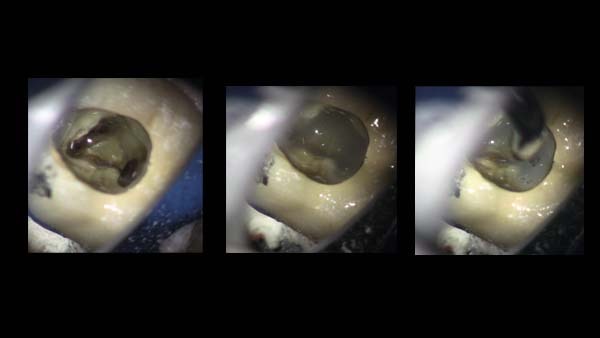
Ätiologie und Pathogenese: Pulpitis und Nekrose erfordern aufgrund der Veränderung der bakteriellen Mischflora ein differenziertes Spülprotokoll. Je länger die pulpale Infektion andauert, desto tiefer können die Bakterien zudem die Dentintubuli infiltrieren (bis zu 400 µm), wobei die Eindringtiefe von coronal nach apikal abnimmt. Der Smear Layer verschließt die Tubuli und behindert die Desinfektion. Im Laufe der Zeit organisieren sich die Bakterien zusätzlich in einem schwer auflösbaren Biofilm (Abb. 3).
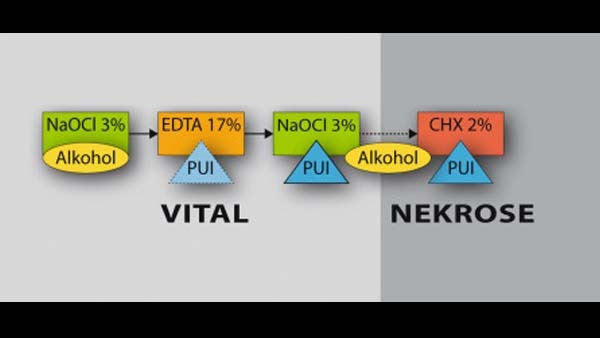
Spülprotokoll: Aufgrund der unterschiedlichen Anforderungen verwenden wir zwei Spülprotokolle für vitales und nekrotisches Gewebe, die aufeinander aufbauen. Es sollte in ausreichendem Maß (empfohlen: 2 ml + pro Kanal/Instrument) nach dem Einsatz JEDER Feile gespült werden (auch Patency Feile). 10 ml insgesamt pro Kanal werden empfohlen. Die Einwirkzeit sollte dabei um die 30 Minuten liegen. Die Spüllösung während der mechanischen Aufbereitung ist zunächst ausschließlich NaOCl. Sie dient ebenso der Schmierung der Instrumente, so dass auf den Einsatz von Gelen (EDTA) weitgehend verzichtet werden kann. Es empfiehlt sich, den Kanal zwar zu fluten, jedoch die Lösung nicht überquellen zu lassen. Kofferdam ist ein wesentlicher und einfach und schnell zu erlangender Schutz für den Patienten. Die hohe Oberflächenspannung kann durch Auftropfen von Alkohol auf diesen Pool drastisch herabgesetzt werden. Dies wird bis zum Ende der mechanischen Aufbereitung wiederholt (Abb. 4a–c).
Erst zum Schluss wird EDTA zur Auflösung des Smear Layer eingesetzt, das zusätzlich je nach Intensität des Smear Layer aktiviert werden kann. Nunmehr kann NaOCl, aktiviert durch PUI, in die offenen Dentintubuli eindringen. Damit endet das Spülprotokoll bei vitalem Gewebe.
Bei nekrotischem Gewebe wird zusätzlich nach intensiver Trocknung CHX eingesetzt und ebenfalls aktiviert (Abb. 5).
Reziproke Einfeilen-Systeme
Prof. Dr. Michael Baumann (Köln) hat eindrucksvoll zeigen können, dass mithilfe dieser neuen Systeme ein signifikanter Zeitgewinn bei der Aufbereitung erreicht werden kann – ohne Nachteile bei der Qualität. Der deutlich reduzierte Zeitaufwand für die Instrumentierung darf aber nicht dazu verleiten, zusätzlich Zeit bei der Spülung einzusparen. Unabhängig von der Aufbereitungsmethode gilt, dass die Desinfektion grundsätzlich abhängig von der Einwirkzeit und dem Volumen ist. Auch bei diesen Systemen werden ausreichend (Einwirk-)Zeit und Menge zur Desinfektion benötigt. Dies gelingt, indem bei allen One-File-Systemen (rotierend/reziprok) eine intensive Spülung bei jeder unabdingbar notwendigen Reinigung der Feile von Debris erfolgt. Zugleich hat es sich bewährt, den Kanal durch Verwenden schmaler Handfeilen zu kontrollieren. Danach erfolgt (ähnlich wie Patency) wieder eine Spülung. Die bereits empfohlenen 10 ml/30 Minuten sollten als Ziel gelten.
Wissenschaft ist immer im Fluss. Unser Protokoll soll die Möglichkeit einräumen, mit einfachen, reproduzierbaren Maßnahmen eingebunden im Praxisablauf eine bestmögliche Desinfektion zu erreichen. Das Weglassen einzelner Maßnahmen führt dabei stets zu einer Verschlechterung des Gesamtergebnisses – auch prognostisch.
Fazit
Die penible Ausführung eines Spülprotokolls ist für die Prognose der Behandlung von nicht minderer Wichtigkeit als alle anderen Vorgaben bezüglich Instrumentierung, Zugangspräparation oder dichter Füllung. Leider hat der betriebswirtschaftliche Aspekt kaum Eingang in die Abrechnungssystematik gefunden. Daher könnte auch die vermutete Zurückhaltung im Anwenden dieser zeit, arbeits- und materialintensiven Maßnahme rühren. Erfolgreiche Endodontie ist zeitaufwendig. Durch einfach auszuführende Maßnahmen kann der Erfolg drastisch gesteigert werden, was zu einer höheren Ergebnissicherheit, mehr Patientenzufriedenheit und letztlich auch zu geringeren (Folge-)Kosten führt.
Literatur
Kakehashi S, Stanley HR, Fitzgerald RJ. The effects of surgical exposure of dental pulps in germ-free and conventional laboratory rats. Oral Surg Oral Med Oral Pathol, 1965
//www.evidencebasedendo.com/index.cfm?fuseaction=pub.article&aid=208:Link: http://www.evidencebasedendo.com/index.cfm?fuseaction=pub.article&aid=208
Hülsmann. Complications during root canal Irrigation. International Endodontic Journal, 2000
Link: //onlinelibrary.wiley.com/doi/10.1111/j.1601–1546.2009.00237.x/abstract:http://onlinelibrary.wiley.com/doi/10.1111/j.1601–1546.2009.00237.x/abstract
Nair PNR: Light and electron microscopic studies of root canal flora and periapical lesions. Journal of Endodontics, 1987.
Link: //www.jendodon.com/article/S0099–2399%2887%2980089–4/abstract:http://www.jendodon.com/article/S0099–2399%2887%2980089–4/abstract
Peters OA, Laib A, Göhring TN, Barbakow F: Changes in root canal geometry after preparation assessed by high-resolution computed tomography. Journal of Endodontics, 2001.
Link: //www.jendodon.com/article/S0099–2399%2805%2960001–5/abstract:http://www.jendodon.com/article/S0099–2399%2805%2960001–5/abstract
Schilder H: Filling root canals in three dimensions. Dent Clin North Am. 1967
Link://www.endoexperience.com/documents/3DObturation.pdf:http://www.endoexperience.com/documents/3DObturation.pdf
Zehnder M: root canal irrigants. Journal of Endodontics, 2006
Link: //www.ncbi.nlm.nih.gov/pubmed/16631834:http://www.ncbi.nlm.nih.gov/pubmed/16631834
Zirkel C: Ein modernes antibakterielles Behandlungskonzept in der täglichen Praxis. ZMK 29 /5, 2013
Link: //www.zmk-aktuell.de/zahnheilkunde/endodontie/story/ein-modernes-antibakterielles-behandlungskonzept-in-der-taeglichen-praxis.html:http://www.zmk-aktuell.de/zahnheilkunde/endodontie/story/ein-modernes-antibakterielles-behandlungskonzept-in-der-taeglichen-praxis.html
Dr. Holger Dennhardt ist in eigener Praxis in Landshut niedergelassen. Nach seinem Examen im Fach Zahnmedizin im Jahr 1989 folgten postgraduierte Ausbildungen in den Bereichen Parodontologie, Endodontie und Mikrochirurgie in Deutschland, Italien und den USA. Der Endodontie-Spezialist ist als Autor und Referent aktiv.
Kontakt: dennhardt@praxiszahnheilkunde.de