Erfolgreiche, vielseitige Vollkeramik-Materialien
Vollkeramische Materialien bieten in vielen Bereichen der restaurativen Zahnheilkunde eine Alternative zu metallbasierten Versorgungen und eine Möglichkeit zur Umsetzung minimalinvasiver Therapiekonzepte, bei gleichzeitig hoher Biokompatibilität und Ästhetik.

processing and correction of the dental crown. laboratory
Im Wesentlichen lassen sich zwei Grundtypen von keramischen Werkstoffen unterscheiden: Silikatbasierte Keramiken und Oxidkeramiken.
Das im Jahr 2005 in den Markt eingeführte IPS e.max-Vollkeramik-System bietet mit der Glaskeramik Lithiumdisilikat (LS2) als Press- und CAD/CAM-Variante (IPS e.max Press und CAD), Zirkonoxid (ZrO2) verschiedener Transluzenzgrade (IPS e.max ZirCAD) und einer korrespondierenden Verblendkeramik (IPS e.max Ceram), die für beide Keramiktypen geeignet ist, ein umfassendes Vollkeramik-System an. Dies gilt sowohl für die vielseitigen Anwendungsmöglichkeiten und die hohe Ästhetik als auch für die einfache Handhabung. Aufgrund der unterschiedlichen optischen und mechanischen Eigenschaften ergeben sich für beide Keramiktypen jeweils spezifische Indikationsbereiche. Während LS2 vornehmlich für den Einsatz von hochästhetischen Einzelzahnrestaurationen wie Veneers, Onlays, Teilkronen und Kronen geeignet ist, ist IPS e.max ZirCAD aufgrund der höheren Festigkeiten für klassische Kronen und Brücken im Front- und Seitenzahnbereich und einflügelige Adhäsivbrücken im Frontzahnbereich einsetzbar.
Ziel dieses Artikels ist es, anhand einiger Fallbeispiele mit dem IPS e.max-Vollkeramik-System die verschiedenen Einsatzbereiche zu beschreiben, über klinische Langzeiterfahrungen zu berichten sowie diese auf der Basis der wissenschaftlichen Literatur zu bewerten.
Einleitung
Adhäsiv befestigte vollkeramische Restaurationen erlauben in vielen Situationen eine defektbezogene und additiv ausgerichtete Präparationstechnik. Dadurch können klassische mechanische Verankerungskonzepte umgangen und weniger invasive Versorgungsmöglichkeiten verwirklicht werden. Allerdings ist die Beachtung spezifischer mechanischer Eigenschaften dieser Materialgruppe entscheidend für den klinischen Langzeiterfolg. Grundsätzlich handelt es sich bei Keramiken um Werkstoffe mit einem Sprödbruchverhalten. Gegenüber den ersten klinisch eingesetzten Materialien sind die heutigen Vollkeramiken erheblich fester und zuverlässiger geworden. Im Vergleich zu Metallen weisen sie dennoch eine weitaus geringere Festigkeit gegenüber Zugspannungen auf [1]. Druckbelastungen werden dagegen von Keramiken sehr gut toleriert. Diese spezifischen Eigenschaften haben direkte Auswirkungen auf die Präparationsgestaltung, die Materialauswahl beim Aufbau des Pfeilerzahnes wie auch auf die Gestaltung der inneren Passung und des Okklusionskonzeptes. Präparationen sollten abgerundet gestaltet werden, da sich diese Abrundungen direkt auf die Innengeometrien vollkeramischer Restaurationen auswirken und damit der Zugang für die Schleifkörper während der CAD/CAM-Bearbeitung vereinfacht wird sowie Spannungskonzentrationen reduziert werden. Zudem sollte keine primäre Friktion (aktive Passform) im Sinne einer zu engen Passung vorliegen. Um Zugspannungen auf der Innenseite von Restaurationen zu vermeiden, sollte daher eine passive Passform angestrebt werden. Das Fehlen einer primären Retention (Friktion) erfordert allerdings in den meisten Fällen eine adhäsive Befestigung, um das Risiko eines vorzeitigen Retentionsverlustes zu reduzieren. Vor diesem Hintergrund sollte ein Probetragen von vollkeramischen Restaurationen generell nicht durchgeführt werden. Eine signifikante Festigkeitssteigerung infolge einer adhäsiven Befestigung erscheint bei Keramiken mit Biegefestigkeiten von über 350 MPa unwahrscheinlich [2,3]. Beim Okklusionskonzept kann eine Front-Eckzahn-geschützte dynamische Okklusion helfen, Scherbelastungen (Zugspannungen) innerhalb der keramischen Kauflächen von Seitenzähnen zu reduzieren und damit den langfristigen klinischen Erfolg zu erhöhen [4].
Die Einhaltung dieser Richtlinien trägt wesentlich zu einem klinischen Langzeiterfolg vollkeramischer Restaurationen bei.
Vollkeramische Veneers
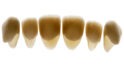
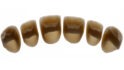
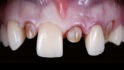
Adhäsiv befestigte vollkeramische Veneers stellen in vielen Indikationen eine zahnhartsubstanzschonende und langzeitstabile Alternative zu einer Versorgung mit Einzelkronen dar. Silikatbasierte Keramiken gelten aufgrund der günstigen optischen und mechanischen Eigenschaften als Material der Wahl zum Ersatz verlorengegangenen Zahnschmelzes. Der Erhalt von Zahnschmelzanteilen ist bei der Veneer-Präparation ein wesentlicher, den Erfolg bestimmender Faktor [5,6]. Für Veneer-Präparationen gelten klare Prinzipien, dennoch können sie, abhängig von der individuellen klinischen Situation (Zahnposition, Grad der Destruktion, Okklusionsverhältnisse, parodontales Umfeld etc.), äußerst flexibel in der Gestaltung sein (Abb. 1a und 1b). Dies gilt sowohl für die inzisale Gestaltung als auch für die interproximale Ausdehnung.
In einer retrospektiv angelegten Studie wurde für silikatkeramische Veneers eine klinische Überlebenswahrscheinlichkeit von 93,5 Prozent nach 10 Jahren und von 83 Prozent nach 20 Jahren festgestellt [7]. Die klinischen Zwischenergebnisse einer prospektiv angelegten klinischen Studie zu Veneers im Long-wrap-Design unter Auflösung des approximalen Kontaktpunktes sind vielversprechend. Allerdings ist die Datenlage wie auch zu Full-wrap-Veneers mit zirkulärer Präparation derzeit noch unzureichend (Abb. 1a und 1b) [8]. Als wesentliche Risikofaktoren für Veneers gelten Bruxismus, unzureichende Schmelzpräsenz sowie wurzelkanalbehandelte Zähne [5–7]. Die verfügbaren klinischen Langzeitdaten beziehen sich meistens auf Veneers aus konventionellen Glaskeramiken. Als häufigste Komplikationen konnten bei Feldspatkeramiken und konventionellen Glaskeramiken Frakturen und Abplatzungen festgestellt werden [9]. Da die Festigkeitswerte von Veneers aus Lithiumdisilikat-Keramik (LS2) wie IPS e.max Press/CAD erheblich über denen von konventionellen Glaskeramiken angesiedelt sind und sie sich gleichermaßen zuverlässig adhäsiv befestigen lassen, können sehr hohe Überlebensraten angenommen werden [10–12].
Vollkeramische Onlays und Teilkronen
Auch im Seitenzahnbereich stellen adhäsiv befestigte vollkeramische Teilrestaurationen eine gesicherte Therapieform dar [13,14]. Während sich die meisten klinischen Langzeitstudien auf leuzitverstärkte Glaskeramiken beziehen, werden heute vornehmlich wesentlich festere Varianten auf der Basis von monolithischer LS2-Keramik verwendet [15,16]. Durch eine defektorientierte Präparation und die Umgehung retentiver Präparationsgeometrien bieten vollkeramische Onlays einen sinnvollen Weg zur Vermeidung zahnhartsubstanzfordernder traditioneller prothetischer Maßnahmen [15,16]. Auch wenn einerseits in aktuellen Statistiken in Deutschland eine stark rückläufige Kariesinzidenz auszumachen ist, häufen sich andererseits Hinweise auf die Gefahren erheblicher Zahnhartsubstanzschädigungen infolge von Biokorrosion, Attrition und Abrasion [17,18]. Mit zunehmender Inzidenz biokorrosiver Defekte, auch in generalisierter Ausprägung, treten veränderte Defektmorphologien der Zahnhartsubstanz in den Vordergrund. Damit richtet sich der Fokus restaurativer Maßnahmen heute im Seitenzahnbereich häufiger auf kauflächenorientierte Defekte, um eine angemessene Funktion, Ästhetik und Biomechanik zu rekonstruieren und weiterem pathologischen Verschleiß entgegenzuwirken. Im Hinblick auf die zum Teil extremen Veränderungen des okklusalen Reliefs durch Zahnverschleiß sind adhäsiv befestigte Okklusions-Onlays aus hochfester Glaskeramik eine besser geeignete Restaurationsform als die doppelt so invasiven klassischen Vollkronen [19]. Durch die Einführung von LS2 (IPS e.max Press oder CAD), die gegenüber klassischen Silikatkeramiken eine höhere Biegefestigkeit und Risszähigkeit aufweist, haben sich die Richtlinien für die Abtragsraten glaskeramischer Onlays erheblich reduziert. Heute gelten hierfür okklusale Mindestschichtstärken von 1,0 mm für monolithische Restaurationen (Maltechnik) (Abb. 2a und 2b) [16]. Eine weitere Reduzierung dieser Schichtstärke bei Schmelzpräsenz wird zurzeit bei entsprechender Unterstützung durch Zahnschmelz diskutiert [20,21]. Glaskeramische Onlayschalen erscheinen aufgrund der schmelzähnlichen Eigenschaften und des optimalen Grenzflächenverhaltens sehr gut geeignet, abradierte und biokorrodierte Seitenzähne zu rekonstruieren [22]. Sie sind besonders zahnhartsubstanzschonend, solange man es vermeidet, über den Äquator hinaus in die Infrawölbung des Zahnes zu präparieren [19]. Für die Ausformung der Okklusalfläche stehen mit dem „OccluShaper“ (Komet Dental) neu eingeführte Schleifkörpergeometrien zur Verfügung, die eine anatoforme, konvexe Höckerunterstützung für das spätere Okklusionsonlay gewährleisten und gleichzeitig in der Zentralfissur genügend Freiraum für die Umsetzung eines „immediate side shift“ (ISS) durch den Zahntechniker schaffen [16]. Silikatkeramische Onlays zeigten in einer kontrollierten prospektiven klinischen Studie nach zwölf Jahren zufriedenstellende Langzeitergebnisse und können auch bei ausgedehnten Zahnhartsubstanzdefekten eingesetzt werden [4]. In einer weiteren klinischen Studie mit Teilrestaurationen aus leuzitverstärkter Glaskeramik wurde nach einer Beobachtungsdauer von 12,6 Jahren an pulpavitalen Zähnen eine Misserfolgsquote von 20,9 Prozent ermittelt. An wurzelkanalbehandelten Pfeilerzähnen stieg die Quote jedoch auf 39 Prozent [14]. Vollkeramische Teilkronen aus IPS e.max Press erzielten in einer prospektiv angelegten klinischen Studie nach sieben Jahren eine Überlebensrate von 100 Prozent [15].
Vollkeramische Kronen
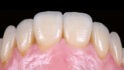
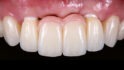
Vollkeramische Kronen im Frontzahnbereich stellen heutzutage eine ästhetisch hochwertige und zuverlässige Alternative zu metallkeramischen Kronen dar, sofern die korrekte Materialauswahl getroffen wird (Abb. 3a bis 3c). Kronen aus LS2 sind sehr gut in mehreren klinischen Langzeitstudien dokumentiert. Es liegen klinische Studien mit Beobachtungszeiten von bis zu 15 Jahren vor [23,24].
Für Frontzahnkronen aus LS2 mit Verblendung werden nach Beobachtungszeiträumen von 5, 8 und 10 Jahren Überlebensraten zwischen 93,8 und 96,8 Prozent dokumentiert [25–28]. Für verblendete Frontzahnkronen auf Basis von Zirkonoxid-Keramik werden Überlebensraten zwischen 88,3 und 99,4 Prozent nach einer fünfjährigen Beobachtungsdauer berichtet [29–31]. Damit erreichen die dargestellten Systeme für voll-keramische Kronen im Frontzahnbereich vergleichbare Überlebensraten, wie sie auch für metallkeramische Kronen dokumentiert werden [32–34]. Die Eingliederung sollte abhängig vom Material und der klinischen Situation voll- oder semiadhäsiv mit Befestigungsmaterialien mit chemischer Aushärtung erfolgen. Bei ausreichender Stumpfhöhe (≥= 4 mm) und optimaler Präparationsform (6°–15° Konvergenzwinkel) scheint in ausgewählten Fällen auch eine konventionelle Befestigung mit Glasionomerzement möglich [2,25].
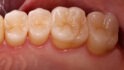
Auch vollkeramische Kronen im Seitenzahnbereich können vergleichbare Überlebensraten zu den als Goldstandard definierten metallkeramischen Varianten erzielen. Für Kronen aus LS2 mit Verblendung werden Überlebensraten von
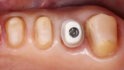
95,8 Prozent nach einer Beobachtungszeit von 10 Jahren angegeben [25–28]. Die Überlebensraten für verblendete Seitenzahnkronen auf Basis von Zirkonoxid-Keramik variieren stark und werden zwischen 79 und 98 Prozent angegeben [29,35]. Diese Bandbreite der Überlebensraten ist vornehmlich durch unterschiedlich hohe Frakturraten der Verblendkeramik, sogenanntes Chipping, zu erklären. Monolithische Kronen auf Basis von LS2 zeigen höhere Festigkeiten als die verblendeten Varianten und erreichen im Seitenzahnbereich eine zufriedenstellende Ästhetik. Sie können auch auf Implantaten eingesetzt werden (Abb. 4a und 4c) [36,37].
Vollkeramische Adhäsivbrücken im Frontzahnbereich
Adhäsivbrücken können heute als Alternative zu einer Implantatversorgung für den Ersatz von Einzelzähnen im Frontzahnbereich eingesetzt werden, wenn Kontraindikationen für eine Implantation vorliegen, aufwendige chirurgische Verfahren umgangen werden sollen, ungünstige Platzverhältnisse für Implantate bestehen, das Patientenalter nicht adäquat oder ein Implantat nicht erwünscht ist [38]. Adhäsivbrücken werden heute vornehmlich auf der Basis von Gerüsten mit einem hohen E-Modul wie Nichtedelmetall-Legierungen oder Zirkonoxid-Keramik hergestellt. Die empfohlenen Abtragsraten für Klebeflügel aus Keramik bewegen sich zwischen 0,5 und 0,7 mm [39]. Als weitere Voraussetzungen gelten pulpa-vitale, überwiegend karies- und füllungsfreie Pfeilerzähne ohne parodontale Lockerung, ausreichende Platzverhältnisse zum Antagonisten (ca. 0,8 mm) sowie die Präsenz eines ausreichenden Zahnschmelzareals [38]. In den 1990er-Jahren führte die Verfügbarkeit einer infiltrierten Aluminiumoxid-Keramik zum ersten Einsatz zweiflügeliger vollkeramischer Adhäsivbrücken in einer klinischen Studie, in der sich im weiteren Verlauf das Konzept der einflügeligen Adhäsivbrücke auf Zirkonoxid-Basis als vorteilhaft erwies (Abb. 5) [38,39]. Daten aus einer klinischen Studie zeigen für einflügelige Adhäsivbrücken auf Zirkoniumoxidbasis, dass nach über 4 Jahren Liegedauer noch 100 Prozent der 15 Versorgungen in Funktion standen [40]. Diese Ergebnisse konnten durch eine klinische Langzeitstudie mit 108 einflügeligen Adhäsivbrücken auf Zirkonoxidbasis und einer Liegedauer von zehn Jahren bestätigt werden, in der eine Überlebensrate von 98,2 Prozent und eine Erfolgsrate von 92 Prozent ermittelt werden konnten [41].
In ausgewählten Fällen können einflügelige Adhäsivbrücken auch auf Basis von Lithiumdisilikat-Keramik angefertigt werden [42]. Die Eingliederung sollte volladhäsiv unter Schmelzätzung und moderatem Korundstrahlen der Flügelober-
fläche sowie anschließender Verwendung eines MDP-haltigen Befestigungssystems erfolgen [43,44].
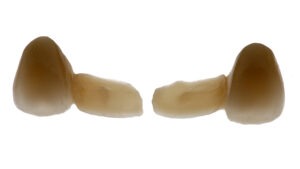
05 – Vollkeramische Adhäsivbrücken zum Ersatz nicht angelegter lateraler Oberkiefer-Frontzähne (CAD/CAM-gefertigte Gerüststruktur aus IPS e.max ZirCAD mit Verblendung aus IPS e.max Ceram)
Konventionelle Brücken aus Vollkeramik
Vollkeramische Brücken im Frontzahnbereich stellen eine ästhetisch hochwertige und zuverlässige Alternative zu metallkeramischen Brücken dar. Voraussetzung ist allerdings eine adäquate Indikationsstellung und eine korrekte Materialauswahl (Abb. 6a und 6b).
Zu dreigliedrigen Frontzahnbrücken aus Zirkoniumoxid-Keramik mit Verblendung werden Überlebensraten von 88,9 bis 100 Prozent nach einer Beobachtungsdauer von bis zu sechs Jahren angegeben [29,45–47].
Monolithische dreigliedrige Brücken aus LS2 lieferten nach zehn Jahren ebenfalls hohe Überlebensraten [48]. Das ästhetische Erscheinungsbild ist jedoch gegenüber verblendeten Varianten eingeschränkt. In Studien mit weitspannigen Brücken aus Zirkonoxid-Keramik mit Verblendung zeigten sich erhöhte Misserfolgsraten, die weniger häufig die Gerüststruktur als vielmehr die Verblendkeramik betrafen [49,50]. Die Überlebensraten dreigliedriger vollkeramischer Frontzahnbrücken aus den aufgeführten Materialien sind vergleichbar mit solchen aus Metallkeramik [32,51].
Vollkeramische Brücken im Seitenzahnbereich stellen aufgrund der Datenlage nur eingeschränkt eine ästhetisch hochwertige und zuverlässige Alternative zu metallkeramischen Brücken dar. Dreigliedrige Brücken aus monolithischer LS2 sollten nur zum Ersatz des ersten Prämolaren eingesetzt werden [48,52]. Sie bieten gegenüber den verblendeten Varianten den Vorteil, dass die festere Gerüstkeramik bis an die Außenkontur der Brücke ausgedehnt und durch den Verzicht der Verblendkeramik der geforderte Verbinderquerschnitt zwischen Brückenanker und Brückenzwischenglied häufiger umgesetzt werden kann.
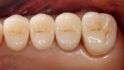
Dreigliedrige Seitenzahnbrücken aus Zirkonoxid-Keramik mit Verblendung zeigten in klinischen Studien nach zehn Jahren zufriedenstellende Langzeitergebnisse [53,54]. Die Überlebenswahrscheinlichkeit wurde für drei- bis fünfgliedrige Seitenzahnbrücken aus Zirkonoxid-Keramik mit Verblendung mit 91,3 Prozent und für die metallkeramischen Varianten mit 100 Prozent berechnet [54]. Als eine der Hauptkomplikationen wurde in zahlreichen Studien die Abplatzung der Verblendkeramik identifiziert und zwar unabhängig von der Verblendtechnik, Sinter- oder Überpresstechnik [55,56]. Zu Seitenzahnbrücken auf Basis der CAD-on-Technik, bei der eine LS2-Keramik als Verblendmaterial verwendet wird, existiert zurzeit noch keine ausreichende Anzahl an klinischen Studien (Abb. 7a bis 7c) [57]. In einer klinischen Studie konnte nach 12 Monaten für diese Verblendtechnik eine geringere Neigung zu größeren Abplatzungen der Verblendanteile nachgewiesen werden [58]. Konventionell verblendete Zirkonoxid-Brücken auf Implantaten zeigten in mehreren klinischen Studien ein deutlich erhöhtes Risiko, von Abplatzungen betroffen zu sein [56]. Als Material für langspannige Brücken gilt aufgrund der heutigen Studienlage die Metallkeramik noch immer als der Goldstandard. Brücken aus monolithischer Zirkonoxid-Keramik scheinen eine vielversprechende Alternative zu sein. Allerdings sind sie bislang in klinischen Studien noch nicht hinreichend untersucht [56].
Die Eingliederung vollkeramischer Brücken kann abhängig vom Material und der klinischen Situation voll- (z. B. Multilink Automix) oder semiadhäsiv (z. B. SpeedCEM Plus) mit Befestigungsmaterialien mit chemischer Aushärtung erfolgen. Eine konventionelle Befestigung mit Zinkoxid-Phosphat-Zement oder Glasionomerzement birgt bei vollkeramischen Brücken aufgrund der geforderten passiven Passung das Risiko eines Retentionsverlustes an einem der Brückenanker. Daher wird eine konventionelle Befestigung, vor allem im Unterkiefer-Seitenzahnbereich, aufgrund einer erhöhten Anzahl an Retentionsverlusten in einigen Langzeitstudien als kritisch eingestuft [49,59]. Generell sollte beachtet werden, dass der Platzbedarf für vollkeramische, aus Gerüst- und Verblendstruktur bestehende Brücken deutlich höher einzustufen ist als für metallunterstützte Systeme [60]. Die verfügbare vertikale Höhe des Pfeilerzahnes (≥= 4 mm) unter Berücksichtigung der statischen und dynamischen Okklusion stellt damit ein Schlüsselelement für die Stabilität des Verbinders zwischen Brückenanker und Brückenzwischenglied vollkeramischer Brücken dar.
Schlussfolgerungen
- Für vollkeramische Einzelzahnrestaurationen aus Lithiumdisilikat-Keramik sind mehrere klinische Langzeitstudien mit Beobachtungszeiträumen von weit mehr als 10 Jahren verfügbar, die ein zuverlässiges Langzeitverhalten belegen. Damit haben sie sich in vielen Bereichen der restaurativen Zahnheilkunde als Alternative zu metallkeramischen Restaurationen etabliert und erreichen indikations- und materialabhängig, verblendet oder monolithisch, vergleichbare Überlebensraten.
- Drei- bis fünfgliedrige Brücken mit Gerüststrukturen aus Zirkonoxid erzielten in Langzeitstudien ähnliche Überlebensraten wie metallkeramische Varianten.
- Das IPS e.max-Vollkeramik-System deckt in einzigartiger Weise die aufgezeigten Indikationsbereiche ab und ist in klinischen Langzeitstudien hervorragend dokumentiert.
Erstveröffentlichung: ZMK 4/2019, Spitta GmbH.

Prof. Daniel Edelhoff
Direktor der Poliklinik für Zahnärztliche Prothetik an der
Ludwig-Maximilians-Universität München, Präsident der
Arbeitsgemeinschaft Dentale Technologie (ADT).
daniel.edelhoff@med.uni-muenchen.de