Periimplantitis – was tun?
Das wissenschaftliche Fundament einer Periimplantitistherapie ist dünn; eine erste Orientierung liefert die S3-Leitlinie der Deutschen Gesellschaft für Implantologie (DGI). Danach zählt auch der mechanische Abtrag der Implantatoberfläche zu den erfolgversprechenden Therapieoptionen. Spezialinstrumente helfen dabei.
Die Fortschritte der modernen Implantologie ermöglichen es uns, selbst in schwierigen Situationen vorhersagbare Ergebnisse zu erzielen. Insbesondere Vorerkrankungen schränken die Indikation zur Implantation nur noch bedingt ein. Die langfristigen Risiken steigen damit jedoch erheblich an. Neben der periimplantären Mukositis, die bei optimierter Mundhygiene typischerweise folgenlos ausheilt, stellt die Periimplantitis den behandelnden Zahnarzt vor erhebliche Probleme. Das periimplantäre Keimspektrum entspricht dabei weitgehend dem einer Parodontalerkrankung.
Der konkrete Fall
Die Patientin im vorliegenden Fall ist derzeit 59 Jahre alt und trägt seit zehn Jahren festsitzenden implantatverankerten Zahnersatz im OK und UK. Zwischenzeitlich hat sich ein Diabetes mellitus Typ 2 eingestellt, der trotz ausgezeichneter Mundhygiene und regelmäßiger Prophylaxe zur Ausbildung einer Periimplantitis geführt hat. Im ersten Behandlungsschritt erfolgte die erneute Reinigung aller vorhandenen Zähne und Implantate im Ober- und Unterkiefer. Dabei wurden alle Taschen mit mehr als 6 mm Tiefe mit Perisolv (Regedent) behandelt. Dieses auf NaOCl basierende Präparat wird ergänzend zur mechanischen Reinigung der Zahnfleischtasche angewendet und führt zu einer zusätzlichen Desinfektion und leichteren Entfernbarkeit der harten und weichen subgingivalen Beläge. Danach verblieben zwei periimplantäre Taschen in regio 22, 23 sowie 34 und 35, die nach wie vor Blutung und Pusaustritt zeigten. Die Abbildungen zeigen exemplarisch das weitere Vorgehen im Oberkiefer. Die Versorgung des Unterkiefers erfolgte in gleicher Sitzung analog.
Reinigung und Abtragung
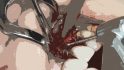
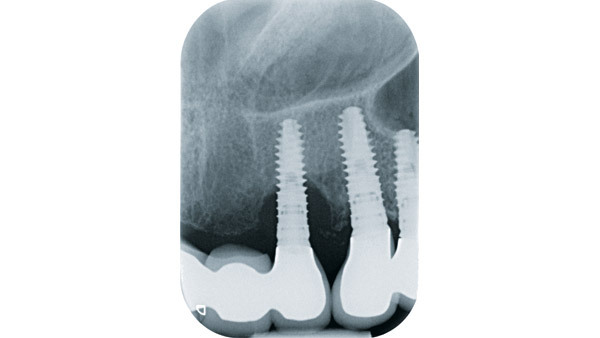
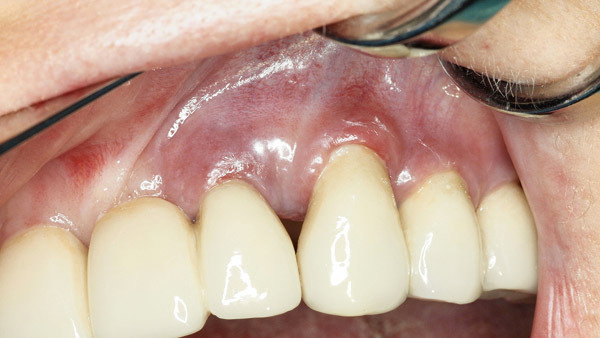
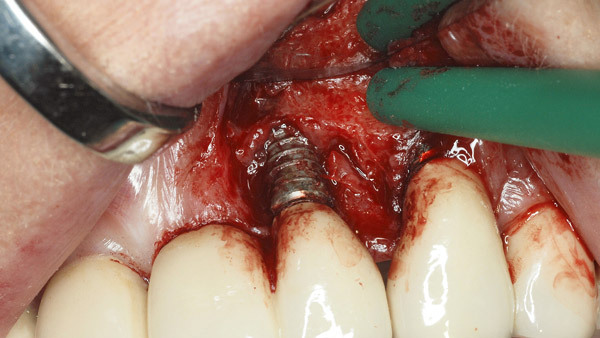
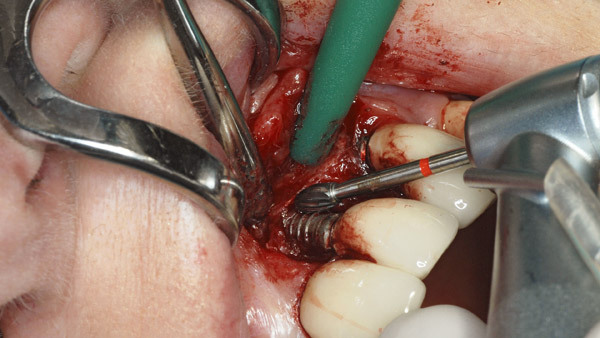
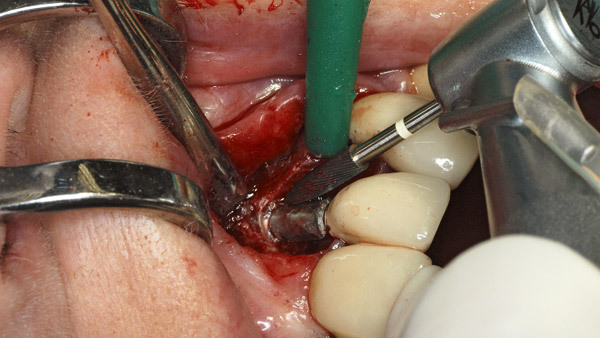
Geplant wurde eine offene Reinigung und Glättung der Implantatoberfläche mit rotierenden Hartmetallinstrumenten des Periimplantitissets (Komet Dental), die speziell zur Titanbearbeitung im Mund entwickelt wurden. Abbildung 1 zeigt die röntgenologische, Abbildung 2 die klinische Ausgangssituation mit dezentem Pusaustritt aus der Tasche des Implantats 23. Da der Zahnersatz nicht abnehmbar gestaltet wurde, war der Zugang deutlich eingeschränkt. Zudem erschwerten die Brückenglieder 21 und 24 die Schnittführung und Erreichbarkeit sowie den Wundverschluss (Abb. 3). Daraus resultierte eine relativ „enge“ Schnittführung. Der Abtrag der Gewindegänge erfolgte zunächst mit einer grob verzahnten Hartmetallfräse in Eiform (Abb. 4).
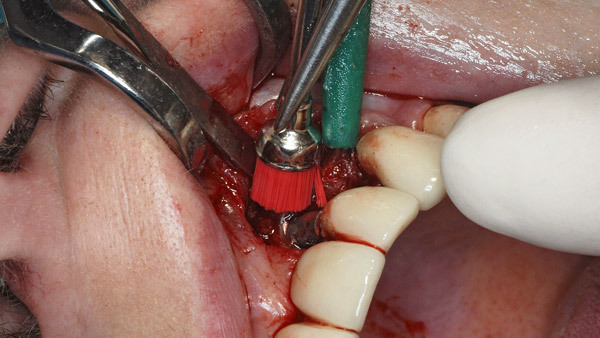
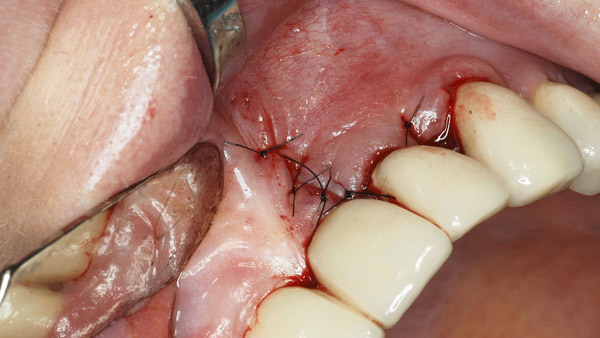
Diese Form ermöglicht zusammen mit dem extralangen Schaft die korrekte Adaptation des Arbeitsteils ans Implantat, während um die Implantatkrone herumgearbeitet werden kann. Die anschließende Glättung erfolgte mit extra fein verzahnten Instrumenten (Abb. 5 und 6). Eine Politur mit Greenie und Brownie – wie häufig beschrieben – halte ich aus hygienischen Gründen für nicht zweckmäßig. Darüber hinaus ist dabei eine thermische Schädigung umliegender Hart- und Weichgewebe nicht auszuschließen. Mit einem sterilen Prophylaxebürstchen wurde die Menge der im Situs verbliebenen Titanpartikel reduziert (Abb. 7). Die Naht erfolgte mit monofilem Nahtmaterial in der Stärke 6–0 (Ethilon, Ethicon) (Abb. 8).
Das Therapiekonzept
Grundlage des gezeigten Vorgehens ist die Annahme des Autors, dass es bei persistierender bzw. fortschreitender Periimplantitis neben einer bakteriellen Besiedlung der freiliegenden rauen Implantatoberfläche auch zu einer Veränderung der Oxydschicht kommen kann. Diese wird durch den pH-Wert-Abfall im entzündeten Gewebe mit verursacht. Dabei kann es zur Bildung von Titansuboxyd anstelle von Titan(di)oxyd kommen. Dieses Titansuboxyd ist schwarz und wird vom Immunsystem des Körpers erkannt. Somit wäre eine Periimplantitis zu einem gewissen Anteil auch eine Fremdkörperreaktion. Dies könnte die teilweise extrem schnellen Verläufe periimplantärer Infektionen einerseits wie auch die hohe Misserfolgsquote bei regenerativen Techniken andererseits erklären. Die genauen Vorgänge auf der Implantatoberfläche sind jedoch ein Feld für zukünftige Studien und stellen den Schlüssel für den Erfolg zukünftiger minimalinvasiver Therapieverfahren dar. Zum jetzigen Zeitpunkt erscheint die radikale Entfernung der betroffenen Oberflächenbereiche als die erfolgversprechendste Technik.
Ein Nachteil des gezeigten Vorgehens besteht im Auftreten von Rezessionen, die in ihren Ausmaßen unvorhersagbar sind. Somit eignet sich dieses Verfahren nur eingeschränkt zur Therapie im Frontzahnbereich. Wird trotzdem, wie im gezeigten Fall, im ästhetisch relevanten Bereich operiert, muss dies mit dem Patienten im Vorfeld sorgfältig besprochen und abgewogen werden. Eine Alternative könnte in der Entfernung des betroffenen Implantats und der Neuversorgung, ggf. mit Augmentation, bestehen. In unserem Fall erschienen uns die Risiken bei einem solchen Vorgehen aufgrund des bestehenden Diabetes mellitus zu hoch. Als Therapieziel wurde mit der Patientin der längst mögliche Erhalt der bestehenden Versorgung auch mit dem Risiko ästhetischer Beeinträchtigung definiert.
Fazit
Der mechanische Abtrag der Implantatoberfläche ist eine Erfolg versprechende Technik zur Behandlung ansonsten therapieresistenter periimplantärer Taschen. Das Ausmaß eventueller Weichgewebsdefekte nach Ausheilung lässt sich nicht vorhersagen.

Dr. Martin Dürholt
studierte Zahnmedizin in Würzburg und ist seit 2002 niedergelassen in einer Gemeinschaftspraxis in Bad Salzuflen. Tätigkeitsschwerpunkt: Implantologie.
praxis@dr-duerholt.de