Augmentieren in der Praxis
Nicht jede Augmentation lässt sich vom niedergelassenen Zahnarzt problemlos durchführen. Wo braucht es fundierte chirurgische Kenntnisse? Welche Techniken sind „einfach und sicher“? Das DENTAL MAGAZIN fragte Prof. Dr. Dr. Bilal Al-Nawas.
Welche Augmentationsverfahren empfehlen Sie dem Praktiker?
Al-Nawas: Vorweg das Wichtigste: Augmentationsverfahren müssen ihre Indikationen haben. Bei klassischen dreiwandigen Taschen nach der Extraktion, also bei den GBR-Defekten, ist die Guided Bone Regeneration mit KEM und einer resorbierbaren Membran klar etabliert. Genau wie den Sinuslift halte ich diese Verfahren für durchaus praxistauglich, vorausgesetzt, der Behandler ist chirurgisch versiert.
Vor dem Sinuslift in der Praxis wird aber auch gewarnt, zum Beispiel von Prof. Dr. Gabor Tepper aus Wien. Die Infektionsgefahr sei zu hoch, lautet die Begründung. Was ist da dran?
Al-Nawas: Es gibt in der Tat ein relevantes Infektionsrisiko nach Sinusitis. Statistisch beträgt dieses in etwa fünf Prozent. Wichtig ist die anmanestische Identifikation von Patienten mit vorbestehenden Infektionen (z. B. chonische Sinusitis und akuter Heuschnupfen), eine offene präoperative Aufklärung über die Problematik, einwandfreie Technik sowie kompetente Nachsorge. Meine Erfahrung zeigt, dass Infektionen (Sinusitis) häufig gut therapierbar sind.
Wie sieht das Verfahren für die Praxis bei einwandigen Defekten aus?
Al-Nawas: Bei Defekten, die keine „Unterstützung“ mehr haben, ist die OP-Technik natürlich deutlich komplizierter. Wer nicht sehr gute chirurgische Kenntnisse besitzt, um auch mögliche Komplikationen beherrschen zu können, sollte solche Fälle an den Spezialisten überweisen.
Bleiben wir bei den für die Praxis handelbaren GBR-Defekten. Es haben sich hier neue Techniken etabliert …
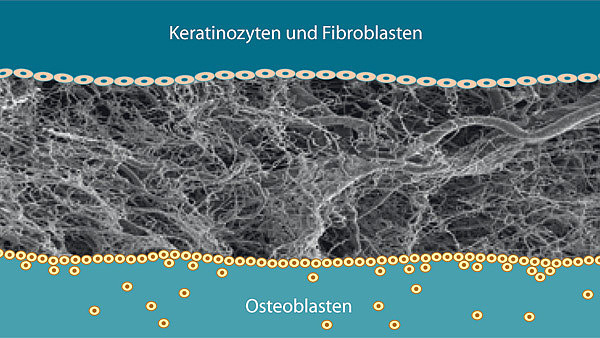
Al-Nawas: Richtig, da hat sich viel getan in den letzten Jahren. Ich selbst bin noch mit Membranen „groß geworden“, die okklusiv sein mussten, um zu verhindern, dass Bindegewebszellen ins Regenerat wachsen. Die langsamen Osteoblasten sollten Zeit haben zu verknöchern.
Und heute?
Al-Nawas: Heute setzt man dort Membranen mit Matrixfunktion ein, die Gefäße sollen einwachsen. Das ist ein ganz anderer Ansatz, weit entfernt von einer Okklusion. Schaut man sich Titan-Meshes an, da ist wirklich nichts mehr okklusiv. Wir nehmen die GBR heute ganz anders wahr. Es ist also nicht geklärt, ob der Effekt der Membran in der Okklusion oder in biologischen Interkationen mit dem Regenerat liegt.
Empfehlen Sie solche Titan-Meshes oder die neueren CAD/CAM-Meshes auch für die Praxis.
Al Nawas: Auf jeden Fall. Ein Mesh hat eine dreidimensionale Form. Hat eine Kammdimension zum Beispiel eine Kurvatur oder liegt ein kombiniert horizontal/vertikaler Defekt vor, erlaubt das Mesh intraoperativ und viel präziser und schneller zu arbeiten. Alles ist vorgearbeitet. Und: Man kommt mit sehr viel weniger KEM aus und oft mit autologem Knochen nur aus dem Mund. Das heißt weniger Indikationen für große Augmentationen.
Also eine Strategie der Augmentationsvermeidung?
Al-Nawas: Richtig, eine Strategie der Reduktion der Morbidität, ja!
Gibt es Studien dazu?
Al-Nawas: Ja klinische Studien zeigen allerdings auch den hohen technischen Anspruch. So ist die Expositionsrate keinesfalls gering. Trotzdem lassen sich auch leicht exponierte Fälle beherrschen.
Für welche weiteren Strategien der Augmentationsvermeidung plädieren Sie darüber hinaus?
Al Nawas: Die Implantatdimensionen sollte man immer diskutieren! Aber auch über die Vorteile von Augmentationen. Der Bruxist wird nicht glücklich werden mit kurzen Implantaten und langen Kronen. Der 80-Jährige Marcumar-Patient dagegen wird sich freuen, dass es eine Lösung für ihn gibt ohne Augmentation.
Seit Jahren macht sich eine Arbeitsgruppe stark für die Knochenringtechnik, inzwischen werden auch Allograft-Ringe aus der Packung angeboten. Halten Sie die Technik für eine „praxistaugliche“ und wenig invasive Augmentationsmethode?
Al-Nawas: Die Methode ist nicht so einfach, wie es scheint. Um die Knochenringtechnik anwenden zu können, braucht es gewisse Voraussetzungen hinsichtlich der Gestaltung des lokalen Knochenbetts. Vor allem aber fehlen Studien. Ich erwarte von Augmentationsmethoden zumindest Kurzzeitdaten über Komplikationsraten und Indikationen. Dem Praktiker rate ich, nur Techniken zu wählen, die zumindest ansatzweise belegt sind und nicht von nur einer einzelnen Arbeitsgruppe propagiert werden. Wer die Technik beherrscht, kann tolle Ergebnisse erzielen, keine Frage. Doch ich rate abzuwarten, bis Studien den Erfolg belegen.
| Membran | Resorbierbarkeit | Barrierefunktion | Stabilität | Biokompabilität |
|---|---|---|---|---|
| Titanmesh | – | – | +++ | ++ |
| PTFE | – | +++ | ++ | – |
| Polylakid | ++ | ++ | + | + |
| Kollagen. unvernetzt | +++ | + | + | +++ |
| Kollagen. vernetzt | ++ | +++ | ++ | ++ |
| PEG* | ++ | +++ | ++ | + |
| Hyaloron* | ++ | ++ | + | ++ |
| (Quelle: Al-Nawas) | ||||
Stichwort Weichgewebsaugmentation: Soll das periimplantäre Weichgewebsvolumen gesteigert werden, galt lange das sehr invasive Bindegewebstransplantat als die Therapie der Wahl. Gibt es inzwischen eine diskutable Alternative?
Al-Nawas: Aus meiner Sicht nicht. Es werden zwar Kollagenmatrices verwendet, Stichwort Mucograft. Diese sind aber zum Verdicken in der periimplantären Situation nicht gut belegt.
Also bleibt das Bindegewebstransplantat mehr oder weniger Goldstandard?
Al-Nawas: So könnte man formulieren. Die periimplantäre Situation ist schlecht durchblutet. Deshalb kommt man dort doch meist zurück zum Bindegewebstransplantat.