Sofortimplantation: Akzeptanz steigt
Die Verkürzung der Behandlungsdauer durch Sofortimplantation plus Sofortversorgung erhöht die Patientenzufriedenheit und den Patientenkomfort. Längere Zeiträume der Zahnlosigkeit oder der Versorgung mit ästhetisch und funktionell kompromittierenden Provisorien lassen so sich vermeiden. Sind die „Wartefristen“, die durch die Ausheilung der Alveole und die gedeckte, unbelastete Einheilphase entstehen, bald „Vergangenheit“? Werden die Ergebnisse voraussagbarer, das Indikationsspektrum breiter? Was tun bei Parodontitispatienten? Welche Rolle spielt die Primärstabiliät? Was gibt es Neues in Sachen „jumping distance“? Das diskutierten Experten aus der Praxis, der Hochschule und der Industrie im aktuellen Expertenzirkel.
Niedergelassene Zahnärzte wünschen Konzepte, die sicher funktionieren. Kann die Sofortimplantation das heute leisten?
Wessing: Bei richtiger Indikationsstellung und Anwendung definitiv. Das zeigen aktuelle, gut angelegte Studien sowie systematische Übersichtsarbeiten und Metaanalysen. Khzam et al. haben dazu zum Beispiel erst Ende letzten Jahres im Journal of Periodontics eine schöne Übersicht gegeben.
Zeichnet sich damit eine Trendwende ab?
Stahl: Noch keine Trendwende, aber Sofortimplantation und Sofortversorgung sind heute wissenschaftlich gut dokumentiert. Die Erfolge sind vor allem auf die Entwicklung rauer Oberflächen und selbstschneidender Gewinde zurückzuführen. Mit den geeigneten Implantaten und Aufbauten erreicht man heute eine Primärstabilität, die den Einstieg in die Sofortversorgung guten Gewissens erlaubt. Die Produkte und Konzepte für die Sofortimplantation und -versorgung entwickeln sich kontinuierlich weiter. Die Bedeutung wächst.
Aber das konventionelle Vorgehen bleibt State of the Art?
Tepper: Natürlich. Die Sofortimplantation etabliert sich als zusätzliche Technik, als zusätzliches Protokoll. Ersetzen möchte und kann sie das traditionelle Vorgehen nicht. Ziel ist es, nach atraumatischer Extraktion die Alveole durch die Sofortimplantation und Sofortversorgung aufrechtzuerhalten und dem Patientenwunsch nach schneller und leistbarer Versorgung entgegenzukommen. Die Sofortimplantation vermag im Idealfall eine spätere Augmentation zu ersparen und reduziert die Zahl der Eingriffe und damit auch das Trauma deutlich. Essenziell ist dabei die richtige Indikationsstellung. Die Entscheidung, ob ein Sofortimplantat zum Einsatz kommen kann oder es doch die klassische Vorgehensweise braucht, erfordert fundierte klinische Erfahrung.
Sofortimplantation bei richtiger Indikationsstellung
Wie bei einer Zahnreimplantation?
Tepper: Richtig, das führt nachweislich zu einer primären Heilung. Die Alveole wird durch die Restauration verschlossen, das Emergenzprofil gehalten. Dem Patienten bleibt damit die Phase der knöchernen Ausheilung der Alveole nach der Extraktion erspart, die sonst drei bis vier Monate dauert und mit teils erheblichem Knochenverlust einhergehen kann. Wird auch sofort belastet, geht das noch schneller. Dass die Sofortimplantation die Regeneration der Extraktionsalveole nicht behindert, entspricht meiner klinischen Erfahrung. Doch exakt das wird derzeit ausgesprochen kontrovers diskutiert, eine der gegenwärtig wirklich spannendsten Debatten im Fach, hoch emotional. Von einem breiten Konsens sind wir allerdings noch weit entfernt. Immerhin: Einst vehemente Gegner der Sofortimplantation haben bereits „vorsichtig die Fronten gewechselt“.
Als wichtigste Voraussetzung für die Sofortimplantation gilt die Primärstabilität …
Wessing: … und genau diese primäre Stabilität wird derzeit besonders kontrovers diskutiert.
Die wichtige Drehmomentstabilität
Sie meinen die viel zitierten 35 Ncm Drehmomentstabilität?
Wessing: Ja, denn die Werte unterscheiden sich teilweise erheblich. Man spricht von einer Kehrtwende in der Literatur. Früher galten 35 Ncm Drehmomentstabilität als Pflicht, heute verlangt man 35 Ncm für einzeln stehende Implantate, aber weniger, wenn zwei oder drei Implantate nebeneinander stehen und primär verblockt werden.
Tepper: Auf konkrete Zahlen möchte ich mich hier nicht festlegen. Inserieren zehn Implantologen ein und dasselbe Implantat, erzielen sie zehn unterschiedliche initiale Festigkeiten aufgrund unterschiedlicher Bohrprotokolle und unterschiedlichen individuellen Handlings. Nicht nur die primäre Verblockung mehrerer benachbarter Implantate spielt eine Rolle, auch die Implantatposition; ein Seitenzahnimplantat verlangt zum Beispiel eine höhere Primärstabilität als ein Frontzahnimplantat. Auch Knochenqualität und -quantität beeinflussen die Primärstabilität. Wichtig ist zudem die möglichst belastungsfreie Einheilung mithilfe prothetisch sorgfältig angefertigter provisorischer Brücken und Kronen.
Also gibt es keine klare Regel?
Tepper: Nein, in der Vergangenheit wurden sogar 45 Ncm Drehmomentstabilität für sofort gesetzte Implantate gefordert, später 25 Ncm (Norton 2011). Für deutlich wichtiger als absolute Zahlen halte ich biologische Faktoren im Knochenstoffwechsel, die wir erst allmählich zu verstehen beginnen.
Aber mit den 35 Ncm ist man auf der sichersten Seite, oder?
Stahl: Ob das nun 35, 37 oder 40 Ncm sind, darauf kommt es doch letztlich gar nicht an. Wichtiger ist aus meiner Sicht, dass der Behandler auch prothetische Komponenten verwendet, die für 35 Ncm zugelassen sind und nicht nur für 15. Wir bieten mit dem immediate Temporary Abutment und dem NobelProcera ASC Abutment die richtigen Lösungen für die Sofortversorgung nicht nur im ästhetischen Bereich, sondern auch in der Molarenregion. Vor prothetischen Komponenten, die sich nur mit 15 Ncm festschrauben lassen, möchte ich in diesem Zusammenhang ausdrücklich warnen. Bei Nachlassen der Primärstabilität und wachsender Osseointegration kann es zu Schraubenlösungen kommen.
Alternativen
Was wäre die Alternative?
Stahl: Eine provisorische Klebebrücke oder sogar die herausnehmbare Interimsprothese, die aber nicht sehr komfortabel für den Patienten ist.
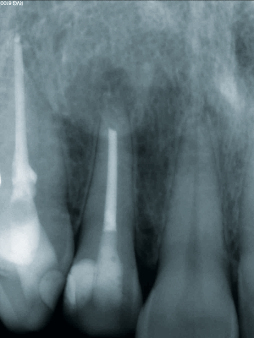
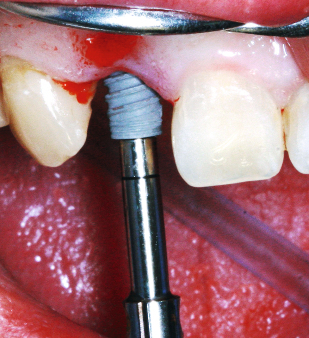
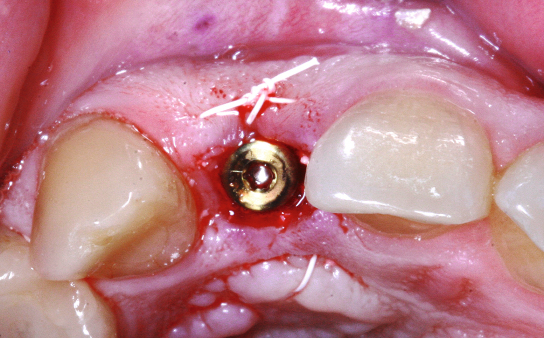
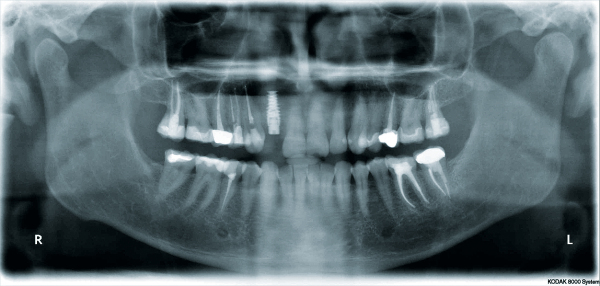
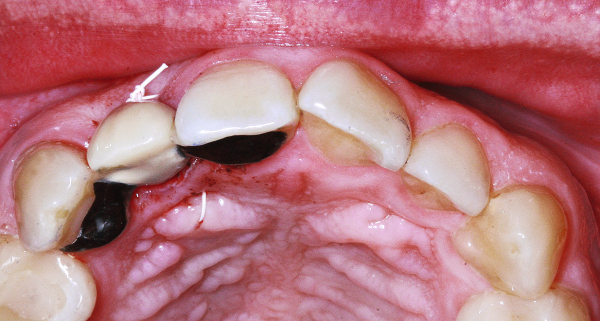
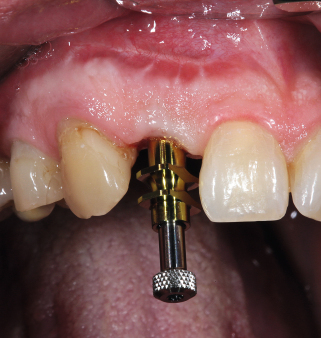
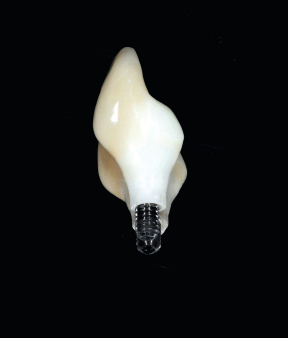
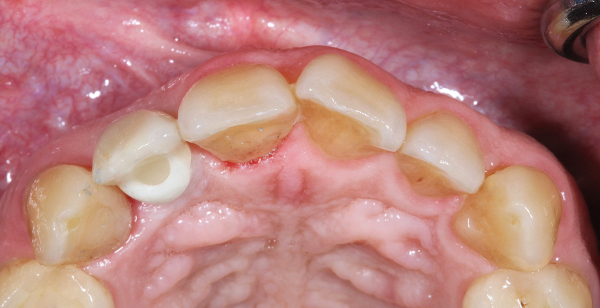
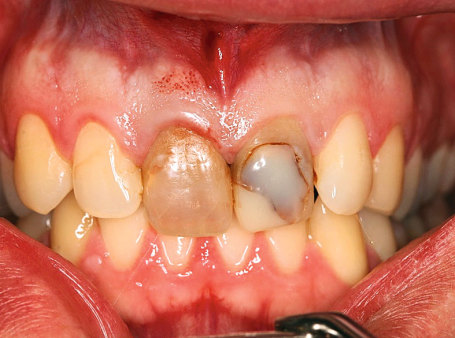
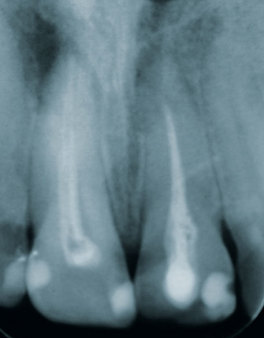
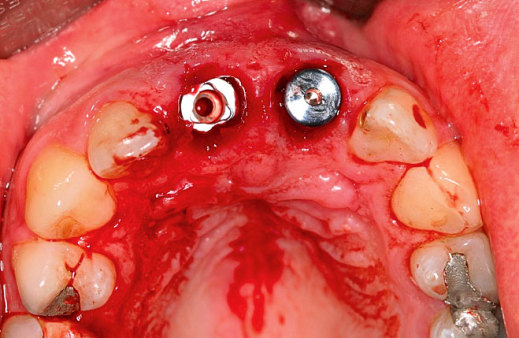
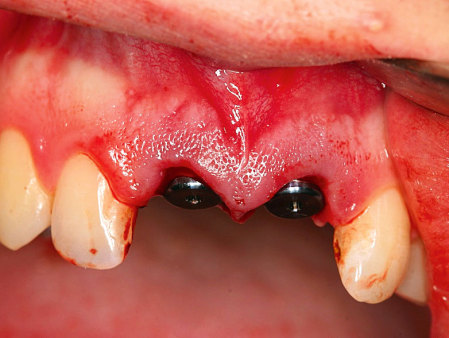
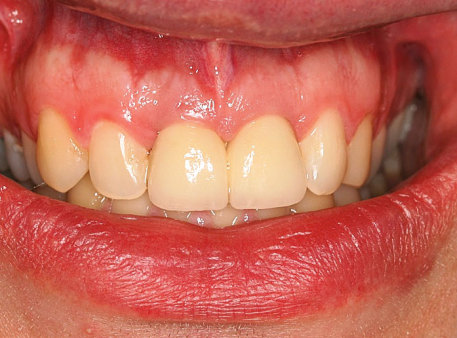
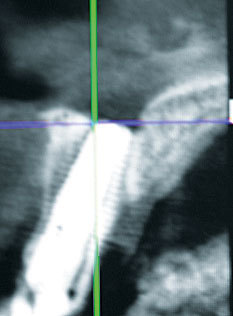
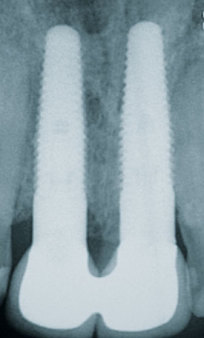
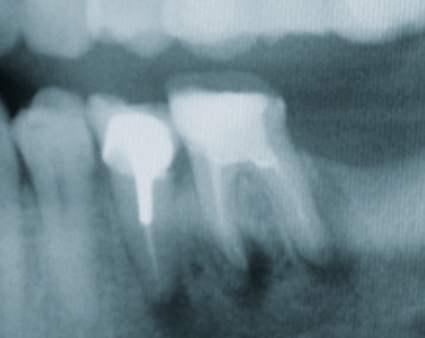
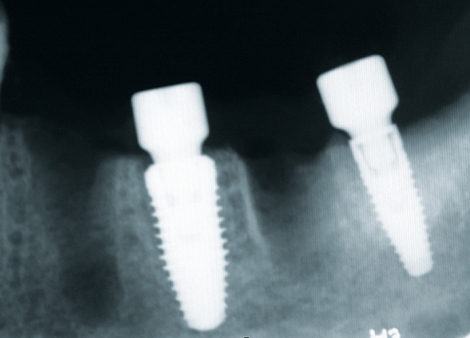
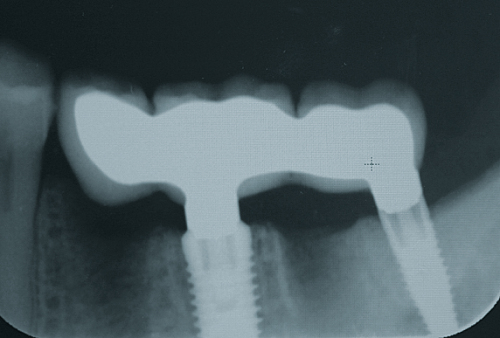
Herr Dr. Wessing, in Ihrem Fallbeispiel (Abb. 1a bis 1l) haben Sie mit einer Klebebrücke provisorisch sofort versorgt, warum?
Wessing: Aufgrund der mangelhaften Knochenqualität ließ sich keine für uns ausreichende Primärstabilität erreichen.
Aber dennoch haben Sie sofort implantiert? Ist das Standard in Ihrer Praxis? Was ist zu befürchten, wenn man anders versorgt?
Wessing: Wie Prof. Tepper eben schon gesagt hat, ist die Primärstabilität nicht genau definiert und es werden auch Werte unterhalb von 25 Ncm beschrieben. Wir versorgen dann jedoch nicht mehr mit einer implantatgetragenen provisorischen Krone. In der Regel erreichen wir aber mit diesem Implantatsystem deutlich höhere Werte.
Gibt es eigentlich auch eine Obergrenze für die Primärstabilität? Beim NobelActive soll es bei einem Festziehen von 70 Ncm kritisch werden, heißt es. Der Knochen könnte kompromittiert werden …
Tepper: Soweit mir bekannt, gibt es keine Obergrenze. Das halte ich auch gar nicht für nötig. Ich kenne zwar Misserfolge aufgrund zu geringer Primärstabilität, habe aber noch nie von Komplikationen aufgrund zu fester Implantate gehört. Im Gegenteil, ich habe erfolgreich viele Implantate mit extrem hoher Primärstabilität gesetzt. Die Osseointegration war exzellent. Insbesondere in der Maxilla fürchte ich mich auf keinen Fall vor einer maximal erzielbaren Festigkeit.
Das erzielte Drehmoment beim Inserieren eines Implantats beschreibt einen Teil der mechanischen Verankerungsqualität. Herr Stahl, kann man es so „festziehen“, dass der Knochen in Mitleidenschaft gezogen wird?
Stahl: Aufgrund des speziellen Gewindedesigns beim NobelActive sind Werte von bis zu 70 Ncm nachgewiesenermaßen ohne negative Auswirkungen. Fester sollte man es nicht ziehen. Dies ist jedoch von Implantatsystem zu Implantatsystem unterschiedlich, NobelActive ist für den Bereich Sofortimplantation sicherlich ein besonders geeignetes Implantatsystem.
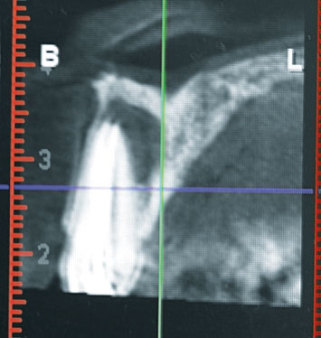
Die Implantatposition innerhalb der Alveole
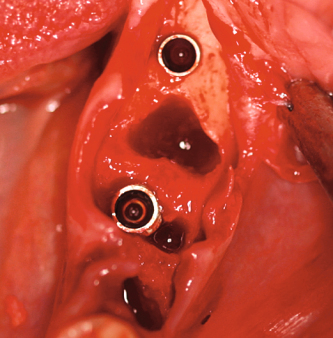
Kommen wir zur Implantatposition innerhalb der Alveole. Wo genau inserieren Sie?
Tepper: Zum Teil in die massive Knochenwand, palatinal versetzt, da ist die Alveole am stabilsten. Ein allseits bündiger Knochenkontakt ist nicht die Regel und auch nicht möglich aufgrund der Formendiskrepanz der anatomisch asymmetrischen Alveole und des drehrunden Implantatkörpers.
Also nicht direkt in das Extraktionsloch?
Tepper: Nein, Zahn raus, Implantat rein – das ist das falsche Konzept. Der hauchdünne Knochen, der die Außenseite der Alveole begrenzt, darf nicht einmal berührt werden. Platziert man das Implantat bündig in die Extraktionsalveole, wird Druck auf den Knochen ausgeübt, der dann resorbiert, was folglich auch zu ästhetisch störenden Weichgewebsdefekten führt. Deshalb inseriert man bei der Sofortimplantation durchmesserreduzierte Implantate nach palatinal (OK) bzw. lingual (UK) versetzt. Die Erfolgsfaktoren lauten:
- durchmesserreduzierte Implantate,
- palatinal versetzt,
- ohne Druck auf die dünne bukkale Kortikalis.
Wie „dünn“ sollte bzw. darf das Implantat sein, 3,8 mm Durchmesser?
Tepper: Nein, absolute Zahlen sind auch hier fehl am Platz. Jede Alveole, jedes „Loch“, und ich sage ganz bewusst Loch, ist anders. Auch ein 6-mm-Implantat ist denkbar, wenn die Alveole 8 mm misst. Aber wehe, Sie platzieren in eine 5-mm-Alveole ein 5-mm-Implantat. Nach der Insertion sieht das Ganze erst einmal super aus. Doch ich garantiere Komplikationen, denn der hauchdünne äußere Knochen, die bukkale Lamelle, steht unter Druck. Tendenziell verwenden wir heute Implantate dünneren Durchmessers als vor acht bis zehn Jahren. Noch einmal: Niemals darf das Implantat die Alveole komplett ausfüllen. Dieser Fehler wurde in den Anfängen der Sofortimplantation gemacht und sollte „vom Tisch“ sein.
Immerhin wurde der Spalt zwischen Implantat und Alveolenwand durch dicke Implantate früher damit so klein wie möglich gehalten.
Wessing: Aber es hat nicht funktioniert. Knochen- und Weichgewebsrezessionen waren die Folgen, ästhetisches Desaster.
Heutige Lösungen der Implantatpositionen
Und heute ist das Problem vom Tisch?
Tepper: Ja, seit wir die Implantate außerhalb des Alveolenzentrums setzen, also mehr nach palatinal, und keine großen Durchmesser mehr wählen. Die Implantate füllen niemals die komplette Alveole aus, wir implantieren kompressionsfrei. Dadurch haben sich die meisten, aber nicht alle Probleme erledigt.
Wie meinen Sie das?
Tepper: Es gilt natürlich die Regel, dass ein falsch gesetztes Implantat später nicht zu korrigieren ist und zu Komplikationen in puncto Hart- und Weichgewebe führen wird. Das klassische Beispiel ist in der Front das zu bukkal gesetzte Implantat, das zu Beginn vorübergehend akzeptabel aussieht, aber sehr schnell fast nicht korrigierbare Einbußen zeigt.
“Jumping distance”
Nicht vom Tisch ist dagegen die Diskussion um den besagten Spalt zwischen Implantat und Alveolenwand, um die „jumping distance“: In der Vergangenheit hat man die Lücke grundsätzlich mit autologem Knochen oder Knochenersatzmaterialien aufgefüllt; es gibt die „Auffüller“ und „Nicht-Auffüller“.
Tepper: Ich fülle den Spalt nicht auf. Das ist aber meine individuelle Meinung. Wer gute Resultate beim Auffüllen erzielt, sollte dabei bleiben.
Lassen Sie einbluten?
Tepper: Ja, „alles, was man da reintut, stört“, salopp formuliert. Knochenersatzmaterial ist ein Fremdkörper, das birgt Risiken.
Und wenn der Spalt einmal zu groß ist, zum Beispiel größer als 3 mm?
Tepper: Auch dann lasse ich einbluten, bleibe streng palatinal und setze unter Umständen das Implantat einen Millimeter tiefer.
Sie sind Auffüller, Herr Dr. Wessing, wie Sie auch in Ihrem Fallbeispiel erläutert haben. Warum?
Wessing: Aufgrund eigener ästhetischer Nachuntersuchungen und der aktuellen Literatur. Tarnow et al. haben 2014 publiziert, dass sie aus ästhetischer Sicht die besten Ergebnisse erreicht haben, wenn der Spalt zwischen Implantat und Alveole mit Knochenersatzmaterial aufgefüllt wurde und das Implantat entweder mit einem konturierten Gingivaformer oder einer provisorischen Krone versorgt wurde.
Wer wird sich letztlich durchsetzen?
Tepper: Das ist eine philosophische Frage. Aber: Die Auffüller sind „die Lauteren“, den Nicht-Auffüllern fehlt die Herstellerlobby, schließlich verzichten sie auf das Knochenersatzmaterial. Wessing: Es besteht jedenfalls weiterer Forschungsbedarf im Sinne randomisierter klinischer Studien zur Überprüfung der zurzeit noch gering evidenzbasierten Aussagen.
Stahl: Diese Diskussion wird uns sicherlich nicht noch die nächsten zehn bis 15 Jahre begleiten. Gerne möchte ich die Gelegenheit nutzen, darauf hinzuweisen, dass wir mit creos xenogain ab Sommer 2016 über ein bovines Knochenersatzmaterial verfügen, was in seiner Zusammensetzung und Darreichungsform einzigartig ist.
Weichgewebsversorgung
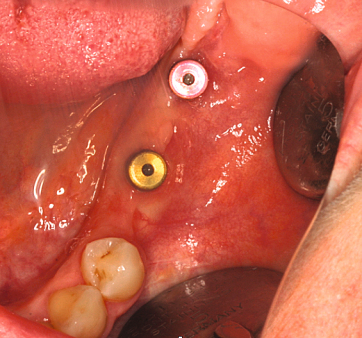
Ein Ziel der Sofortimplantation ist die Weichgewebserhaltung. Herr Dr. Wessing, worauf kommt es dabei noch an?
Wessing: Hier möchte ich ein wenig ausholen: Die direkte Versorgung mit Gingivaformern, die transgingivale Einheilung, wird per definitionem auch als Sofortversorgung bezeichnet. Dies macht auch Sinn, da anatomisch geformte bzw. konturierte Gingivaformer eine ähnliche Wirkung auf das Weichgewebe haben wie eine provisorische Krone. In der Regel wird eine Sofortimplantation in unserer Praxis ohne Bildung eines Mukoperiostallappens durchgeführt, so dass zumindest mit einem Gingivaformer versorgt werden kann und sollte. Im Front- und Prämolarenbereich versorgen wir bei Erreichen einer Primärstabilität von > 25 Ncm gerne auch sofort mit einem Provisorium, das Nonokklusion – auch bei Artikulation – aufweist. Da dies aber auch beträchtliche Auswirkungen auf die Kosten hat, wird dies natürlich zuvor mit dem Patient ausführlich besprochen. Die Sofortversorgung von Implantaten mit provisorischen Kronen und Brücken kommt daher bei uns im Frontzahnbereich deutlich häufiger vor.
Apikal knochenverdichtende Implantate
Widmen wir uns dem Implantatdesign. Die Sofortimplantation ist ja nichts Neues, Stichwort: Tübinger Sofortimplantat. Was hat sich seither getan?
Stahl: Selbstschneidende apikal knochenverdichtende Implantate sind heute ein Muss. Mit rein parallelwandigen Implantaten lässt sich keine ausreichende Primärstabilität erreichen, es sei denn, man verwendet NobelParallel CC, das sich eben durch ein Gewinde auszeichnet, das apikal knochenverdichtend wirkt. Man könnte natürlich eine Presspassung erwägen, um die ausreichende initiale Festigkeit zu bekommen. Aber warum sollte man das tun? Mit einem selbstschneidenden Gewinde hat man es leichter.
Wessing: Da die Primärstabilität bei Sofortimplantationen häufig nur über die apikalen 3–4 mm erreicht wird, verwenden wir NobelActive Implantate. Sie haben für mich persönlich das perfekte Design für die Sofortimplantation.
Aufgrund des aggressiven Gewindes?
Wessing: Ja, in der Alveole eine ausreichende Primärstabilität zu generieren ist die Grundvoraussetzung für eine Sofortimplantation. Ansonsten drohen zum Beispiel bei einer Sofortbelastung Mikrobewegungen, die letztlich zum Implantatverlust führen. Und mit dem seit 2008 zur Verfügung stehenden NobelActive Implantat lassen sich hohe Primärstabilitäten auch in schwierigen Knochensituationen erreichen.
Tepper: Und ohne ein solch progressives, selbstschneidendes Gewinde und das konische Außendesign gestaltet sich eine Sofortimplantation und -belastung schwierig. An konischen Außendesigns mit aggressivem Gewinde wie dem NobelActive führt in der Sofortimplantation und -belastung heute nichts mehr vorbei.
Wessing: Auch die konische Implantat-Abutment-Verbindung ist von Bedeutung. Verschiedene Studien konnten zeigen, dass periimplantärer Knochenabbau bei Platform-Switching und konischen Innenverbindungen minimiert wird. Praktisch hat sich bei uns in der Praxis gezeigt, dass nach der Umstellung von Tube-in-Tube-Systemen auf konische Innenverbindungen weniger Schraubenlockerungen aufgetreten sind.
Implantieren bei Parodontitispatienten?
Die entzündete Alveole gilt als Kontraindikation für Sofortversorgung und -belastung. Implantieren Sie dennoch bei Parodontitispatienten sofort?
Tepper: Nur wenn die Parodontitis grob „vortherapiert“ ist und die Compliance stimmt. Sofortimplantation und -belastung, aber auch das zweizeitige Vorgehen bei unbehandelter Parodontitis ist mit äußerster Vorsicht zu genießen und bestimmt keine Einsteigerindikation. An solche Fälle muss man sich quasi herantasten. Interessant ist in diesem Zusammenhang eine Publikation von der Gruppe um Malo, die höchste Erfolgsraten vermeldet bei sofortbelasteten Sofortimplantaten bei PA-Patienten ohne jeg¬liche Vorbehandlung (Malo et al. 2014).
Bitte konkretisieren Sie das.
Tepper: Es handelte sich um die Sofortimplantation und -belastung unmittelbar nach Extraktion der parodontal destruierten Restbezahnung. Nach simultaner Extraktion aller parodontitisbehafteten Zähne sehe auch ich kaum Probleme bei der Sofortimplantation. Absolutes No-go aber ist die Implanta¬tion – egal ob sofort oder später – neben einem Zahn mit tiefer entzündlicher Tasche. Die Keime würden auf das Implantat übergreifen, das Implantat ginge verloren. Enorme Defekte wären die Folge.
Wessing: Ich schließe mich an, auch bei uns ist die PA-Therapie, bevor implantiert wird, Pflicht.
Und wenn die PA-Behandlung nicht anschlägt oder der Lockerungsgrad der Zähne zu hoch ist?
Tepper: Dann wird extrahiert. Jahrzehntelang hat man zwar vertreten, „lieber ein wackeliger Zahn als gar kein Zahn“. Die aus heutiger Sicht nicht erhaltungswürdigen Zähne wurden eingesetzt, um abnehmbare Teilprothesen wenigstens irgendwo noch verankern zu können. Doch diese Auffassung ist überholt. Denn hat eine Parodontitis bereits ein gewisses Ausmaß an Knochenverlust verursacht, wird sie zu weiteren großen Defekten führen, wenn man den Zahn nicht entfernt.
Zahnentfernung oder Zahnerhalt
Zahnerhaltung um jeden Preis ist demnach kontraindiziert.
Tepper: Die bedingungslose Erhaltung kranker Zähne ist definitiv eine antiquierte Auffassung. Angesichts 98-prozentiger Erfolgsraten in der Implantologie gelten wesentlich strengere Indikationen zur Entfernung eines kranken Zahns als in den vergangenen Jahrzehnten. Ein nicht erhaltungswürdiger Zahn kann den Kieferknochen massiv schädigen und Defekte hinterlassen, die schwer bis gar nicht mehr zu kurieren sind. Die Herausforderung ist es, auch rechtskräftig zu entscheiden, wann der Zahnentfernung oder dem Zahnerhalt der Vorzug zu geben ist, um das Knochenlager so weit wie möglich zu erhalten. Denn solche Defekte später wieder zu regenerieren, das bereitet große Probleme und kann sogar eine spätere Implantation unmöglich machen oder massiv verteuern und komplexe augmentative Eingriffe erforderlich machen.
Ist die Extraktionsalveole jedoch noch infiziert, steht aber nur die verzögerte Sofortimplantation an? Zurzeit wird dieses Thema kontrovers diskutiert …
Tepper: Die klassische apikale Beherdung ist in der Regel heute kein Problem, sorgfältige Extraktionen und Alveolen-Kürettagen sind allerdings die Bedingung. Ebenso wird im Rahmen der Aufbereitung des Implantatbetts der apikale, zumeist chronisch infizierte und entzündete Knochen meist entfernt, da das Implantat in der Regel länger ist als der Originalzahn. Die Abwesenheit der kranken Wurzel ermöglicht es dem Immunsystem, die alten Herde zu eliminieren.
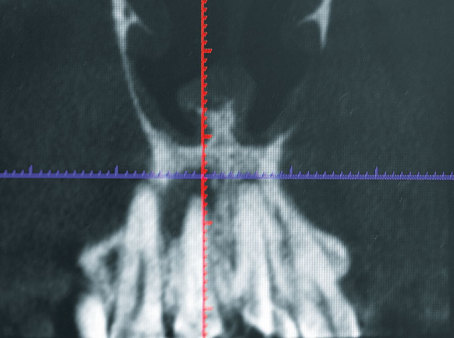
Stichwort Vorhersagbarkeit: Inwieweit hilft das navigierte Implantieren?
Wessing: Da die dreidimensionale Implantatpositionierung bei der Sofortimplantation eine der Schlüsselvoraussetzungen für ein gutes Ergebnis ist und gerade diese den hohen handwerklichen Anspruch an den Chirurgen stellt, ist das navigierte Implantieren hier sehr hilfreich. Wir arbeiten allerdings zurzeit an einer Entwicklung, um dieses Problem auch ohne Strahlenbelastung durch CT- oder DVT-Daten gelöst zu bekommen.
Darf man schon etwas verraten?
Wessing: Nein, das ist noch zu früh, da möchte ich noch um Geduld bitten.
Tepper: Systeme wie NobelGuide liefern definitiv enorme Hilfen bei der Planung und optimieren die prothetische Versorgung. Bei komplexen Fällen ist das absoluter Standard.
Und bei einfachen Fällen?
Tepper: Kann man meist mit zunehmender Erfahrung darauf verzichten.
Stahl: Der Patient wird sich allerdings grundsätzlich sicherer fühlen, wenn er weiß, dass der Zahnarzt navigiert implantiert. Das Aufklärungsgespräch gestaltet sich einfacher. Welche Implantatoberfläche oder welches Implantatdesign am besten ist, kann der Patient nicht nachvollziehen. Aber wenn der Behandler demonstriert, wie die geführte Implantologie funktioniert, dass eventuell gar nicht aufgeschnitten werden muss und wenig Zeit verstreicht von der ersten Sitzung bis zur definitiven Versorgung, dann erhöht das seine Bereitschaft für eine Implantattherapie. Ich vergleiche das gern mit dem Navigationsgerät im Auto. Bekannte Wege findet man auch ohne, aber mit geht es schneller, sicherer und einfacher. Grundvoraussetzung ist natürlich der Führerschein bzw. ausreichende Erfahrung – das gilt fürs Autofahren wie fürs Implantieren. Und die Navigation kann hier positiv unterstützen.
Tepper: Die navigierte Implantologie, die Digital Dentistry ist letztlich die Zukunft. Die kommende Implantologengeneration wird grundsätzlich navigiert implantieren, denke ich. Doch bei allem Komfort, niemals wird die digitale Planung das Handwerk und das Know-how des Zahnarztes ersetzen können. Die digitale Planung muss aus meiner Sicht zudem in der Hand des Zahnarztes bleiben, denn er trägt die Verantwortung für eine erfolgreiche Therapie.
Belastung der sofort versorgten Implantate
Wann und wie dürfen die sofort versorgten Implantate belastet werden?
Wessing: Sofort versorgte Implantate, auch mit Provisorien in Nonokklusion oder sogar nur mit Gingivaformern, werden im Prinzip mit geringerer Krafteinwirkung schon von Anfang an belastet. Die volle Belastung von Einzelzahnimplantaten erfolgt bei uns erst nach etwa drei Monaten. Beim All-on-4-Konzept versorgen wir bei Erreichen einer Primärstabilität jedes einzelnen Implantats von mindestens 35 Ncm sofort, falls der Patient dies wünscht. Es ist aber kein Muss! In diesem Fall kommt es jedoch unweigerlich auch zu einer Sofortbelastung.
Wie gehen Sie vor, Herr Professor Tepper?
Tepper: Einzelzahnversorgungen stellen wir ebenfalls für zwei bis drei Monate außer Okklusion. Das ist auch in implantatversorgten größeren Kieferabschnitten bei vorhandener Restbezahnung möglich, etwa mit einer Kunststoffbrücke, die aus der Belastung genommen wird. All-on-4-Konzepte und Arbeiten, die ganze zahnlose Kieferteile sofort versorgen, lassen sich natürlich nicht komplett außer Okklusion stellen. Es kommt also automatisch zu einer Belastung durch das Kauen oder die sog. Parafunktion.
Und wann ist die Sofortbelastung ein No-go?
Wessing: Bei zu geringer Primärstabilität unter 25 Ncm und bei Patienten, die unter Bruxismus leiden. Hier belasten wir erst nach Osseointegration voll.
Wie handhaben Sie das in Ihrer Praxis, Herr Prof. Tepper?
Tepper: Jeder Fall ist anders, deshalb versprechen wir dem Patienten grundsätzlich nie im Voraus ein Sofortimplantat plus Sofortversorgung. Erst nach Extraktion und Begutachtung der Alveole ist eine Aussage dazu möglich. Denn es kann durchaus passieren, dass die Entfernung des Zahns dazu führt, dass ein Sofortimplantat schlicht nicht möglich ist. Das muss der Patient wissen, eine detaillierte Aufklärung ist zwingend erforderlich.
Weil das Knochenangebot nicht reicht? Weil die Alveole entzündet ist?
Tepper: Korrekt. In diesen Fällen warten wir die Verknöcherung ab und augmentieren zu einem späteren Zeitpunkt.
Sofort zu implantieren erfordert Erfahrung, heißt es. Wie steil ist die Lernkurve? Gibt es eine „Hausnummer“?
Stahl: Wer nicht mindestens 200 bis 300 Implantate pro Jahr setzt oder über mindestens zehn Jahre Erfahrung in der Implantologie verfügt, sollte bei der Sofortimplantation und Sofortbelastung sehr vorsichtig vorgehen.
Das All-on-4-Konzept
Gilt das auch für das All-on-4-Konzept?
Stahl: Definitiv! Gerade hier kommt es darauf an, neben der eigentlichen implantologischen und prothetischen Erfahrung auch systemspezifische Komponenten zu verwenden. Dies hat zwei Vorteile: Einerseits sind sie aufeinander abgestimmt, andererseits ist das All-on-4-Konzept nach Malo nur mit Nobel Biocare Implantaten ausreichend mit klinischen Studien belegt. Es gibt lediglich von einem anderen Hersteller dazu eine wissenschaftliche Untersuchung!
Nicht selten müssen die letzten Zähne des Patienten für eine All-on-4-Versorgung „dran glauben“. Nach welchen Kriterien entscheiden Sie sich für die Extraktion der gesamten Restbezahnung?
Tepper: Für die Extraktion eines oder mehrerer Zähne gelten stets die gleichen Regeln. Denn jeder Zahn wird individuell betrachtet. Erforderlich ist selbstverständlich die entsprechende Röntgendiagnostik, DVT, CT.
Wessing: Wir arbeiten in einer Praxis mit parodontologischem Schwerpunkt, dabei versuchen wir nachhaltig möglichst viele Zähne zu erhalten. Das heißt für uns auch, dass wir keine Zähne ziehen, die mit einem anderen Konzept therapiert und langfristig erhalten werden können.
Tepper: Ganz entscheidend ist das Aufklärungsgespräch. Wir besprechen mit dem Patienten alle Behandlungsoptionen, auch abnehmbare und nichtimplantologische. Wir demonstrieren den Patienten die Behandlungsmöglichkeiten an Modellen. Zudem liefern wir detaillierte Kostenvoranschläge und entscheiden dann gemeinsam über die Therapie.
Dass für eine All-on-4-Versorgung die letzten Zähne gezogen werden müssen, dürfte den Patienten dennoch schocken …
Tepper: Nur wenn man ihn nicht richtig aufklärt – das aber ist sehr individuell, zeitintensiv und verantwortungsvoll. Ein Parodontitispatient kommt mit einem entzündlichen Problem in die Praxis, mit möglicherweise hochgradig gelockerten Zähnen, Zahnfleischtaschen und Abszessen. Wenn in dieser Situation mehrere Zähne entfernt werden, ist das eine Erleichterung. Denn diese Zähne verursachen große Knochendefekte, sie schädigen das gesamte Kauorgan, den gesamten anatomischen knöchernen Kiefer massiv und führen zu enormen Knochenverlusten. Die Extraktion ist letztlich in solchen Fällen ein Segen für das Immunsystem und die Gesundheit des Patienten. Unsere Patienten wünschen sich die Extraktionen in möglichst einer Sitzung. Das ist in der Regel auch klinisch kein Problem, denn hochentzündete mobile Zähne lassen sich mühelos extrahieren. Kurz: Mehrere Zähne auf einmal zu extrahieren und gegebenenfalls zu implantieren ist effektiv durchgeführte Zahnheilkunde. Sie erspart dem Patienten weitere schmerzhafte Eingriffe, senkt die Kosten und verkürzt die Behandlungsdauer, Wir zeigen interessierten Kollegen diese Techniken in unseren Kursen Step by Step.
Die Zahl der All-on-4-Behandlungen steigt
Wie häufig führen Sie All-on-4-Behandlungen durch?
Wessing: Die Zahl der Patienten, die in unserer Praxis eine All-on-4-Behandlung erhalten, steigt stetig. Zurzeit führen wir etwa eine Behandlung pro Woche durch. Der Patient wird von Beginn an in die Planung einbezogen, denn es geht um seine Lebensqualität. Das heißt, wir versuchen ihn auf einen guten Wissensstand zu bringen in puncto Diagnose und Therapiealternativen. Der Patient entscheidet auf dieser Grundlage über die Behandlungsform. Ganz wichtig: Jeder Schritt wird dokumentiert.
Schaffen Sie es so, nachträglichen Patientenbeschwerden vorzubeugen?
Wessing: Mit einer sauberen Dokumentation der klinischen und radiologischen Befunde und des Patientengesprächs ist das kein Problem. Bei größeren Sanierungen respektive komplexen Fällen halte ich eine zusätzliche Fotodokumentation für unerlässlich.
Erübrigt sich damit ein weiteres Absichern?
Tepper: Absichern ist das falsche Wort, wenn die Kommunikation stimmt. Die Patienten sind heute informiert, sie holen die Meinungen mehrerer Kollegen ein. Und genau das empfehle ich auch. Wir gehen den Weg gemeinsam. Jeder einzelne Zahn wird individuell eingestuft und der Befund mit dem Patient besprochen. Wenn man beginnt, klinisch zu arbeiten, ist die Aufklärung abgeschlossen, der Patient kennt alle Optionen. Er weiß, dass wir niemals erhaltungswürdige Zähne entfernen würden.
Herr Stahl, All-on-4 scheint im Trend zu liegen. Wie viele All-in-4-Behandlungen pro Jahr werden deutschlandweit durchgeführt. Haben Sie Zahlen?
Stahl: 2015 waren es rund 2500 Patienten, die nach unserem All-on-4 behandelt wurden. Aber das Interesse der Patienten an solchen Konzepten wächst.
Das klingt dennoch wenig, liegt es am Preis? Die All-on-4-Behandlung eines zahnlosen Ober- oder Unterkiefers dürfte eine fünfstellige Summe kosten.
Stahl: Es liegt weniger am Preis als an der fehlenden Information. Viele Patienten wissen nicht, dass sie eine Alternative zur Prothese haben, die sie sich im Sommer gar mit irgendwelchen Klebern in den Mund kleben müssen, um sie nicht zu verlieren. Und der Bedarf ist enorm. 25 Prozent der Bevölkerung sind 60 Jahre und älter, davon sind 10 bis 15 Prozent, mehr als vier Millionen Menschen, zahnlos (DMS IV). Das All-on-4-Konzept ist eine Option, nicht mehr und nicht weniger. Aufklärung ist allerdings das A und O. Der Behandler muss dem Patienten die Vor- und Nachteile darlegen und das Ganze sauber dokumentieren.
Wie viele Zahnärzte bieten All-on-4 inzwischen an?
Stahl: Eine absolute Zahl der Zahnärzte, die All-on-4 – inklusive anderer Systeme – anbieten, kann ich nicht angeben. Aber: Wir haben gegenwärtig 25 All-on-4-Kompetenzzentren in Deutschland, Österreich und der Schweiz, deren Teams eine enorme Zahl an Fortbildungsstunden und Hands-on-Trainings absolviert haben. Je Zentrum werden in der Regel mehr als 300 Implantate gesetzt, die Behandler verfügen über mindestens zehn Jahre implantologische Erfahrung. Wer das All-on-4-Konzept praktisch erlernen möchte, hat die Chance, dort zu hospitieren. Mit Interessenten setzen wir uns einen Tag zusammen, analysieren die Patientenbedürfnisse und trainieren die Patientenaufklärung und -kommunikation. Das klinische Vorgehen – Sofortimplantation, Sofortversorgung, All-on-4 – tritt dabei in den Hintergrund, was so manchen zunächst irritiert. Aber Zahnärzte und ihre Teams sollen vor allem lernen, den Patienten abzuholen und aufzuklären, damit er die unterschiedlichen Therapieoptionen versteht. Dazu bieten wir einen umfangreiches Seminarprogramm für das ganze Team.
Dennoch ist die Sofortimplantation als Therapieoption noch nicht in der Praxis angekommen. Woran liegt das, Herr Dr. Wessing?
Wessing: Es braucht halt seine Zeit. Man muss sich wie an alles im Leben langsam herantasten, mit einfacheren Situationen beginnen und den Schwierigkeitsgrad sukzessive erhöhen. Die von Prof. Tepper angesprochenen Misserfolge in der Anfangszeit der Sofortimplantationen haben sicherlich auch dazu beigetragen, dass die anfängliche Euphorie in Vorsicht umgeschlagen ist. Es sind auch wirklich weitere wissenschaftliche Studien nötig, die beleuchten, wann welche Therapie in welcher Indikation und zu welchem Zeitpunkt durchgeführt werden sollte. Die zurzeit zur Verfügung stehenden Therapieoptionen sind mannigfaltig, doch es fehlt an evidenzbasierten Daten für den jeweiligen Einsatz. Interessierte Kollegen sollten sich für ein Implantatsystem inklusive prothetischer Komponenten entscheiden, die diese Therapieform wirklich zulässt.
Fortbildungen zum Thema Sofortimplantation
Ebenso wichtig sind gute Fortbildungen, Kommunikationstrainings und Hands-on-Kurse.
Deswegen dominiert in den Praxen nach wie vor das traditionelle zweizeitige Vorgehen?
Wessing: Ja, aber immer mehr implantologisch tätige Kollegen setzen sich bereits mit dem Thema Sofortimplantation intensiv auseinander. Denn solche Konzepte entsprechen den Patientenbedürfnissen.
Tepper: Und der Patient erwartet heute, dass die Dinge schnell gehen, dass eine Implantation ein ganz kurzer Besuch in einer Praxis ist. In meiner Praxis zählt die Sofortimplantation plus -belastung zu den wichtigsten Praxiskonzepten. Ich implantiere und belaste in 30 bis 50 Prozent meiner Fälle sofort. Dreh- und Angelpunkt ist und bleibt bei uns die Patientenaufklärung. Da investieren wir deutlich mehr Zeit als in die eigentliche Implantation. Moderne Systeme ermöglichen das Inserieren in wenigen Minuten. Salopperweise sage ich meinen Patienten: „Ich rede eine Stunde über einen Fünfminuteneingriff.“
Literaturliste auf www.dentalmagazin.de
Zusammenfassung
- Sofortimplantation und Sofortversorgung sind heute wissenschaftlich gut dokumentiert.
- Die Technik etabliert sich zunehmend als zusätzliches Protokoll. Die Sofortimplantation kann und möchte das traditionelle Vorgehen jedoch nicht ersetzen.
- Bei der richtigen Indikationsstellung können spätere Augmentationen vermieden werden.
- Zu den Erfolgsgaranten der Sofortimplantation und -belastung zählen die atraumatische Extraktion und eine ausreichende Primärstabilität.
- Die viel zitierten 35 Ncm Drehmomentstabilität sind aber nicht immer zwingend erforderlich. Es werden auch Werte unter 25 Ncm beschrieben. Entscheidend ist, dass keine Mikrobewegung stattfindet.
- Das A und O ist die richtige Implantatposition. Auf keinen Fall darf das Implantat die Alveole ausfüllen. Diese Anfangsfehler führten zu einem ästhetischen Desaster.
- Es empfehlen sich durchmesserreduzierte Implantate, die am besten palatinal/lingual versetzt und kompressionsfrei inseriert werden, ohne Druck auf die dünne bukkale Knochenlamelle.
- Der Spalt zwischen Implantat und Alveolenwand muss nicht zwingend mit KEM gefüllt werden, auch nicht, wenn er größer als 3 mm sein sollte. Evidenzbasierte Aussagen dazu stehen allerdings noch aus.
- Bei komplexen Fällen ist das navigierte Implantieren von Vorteil.
- Bei Einzelzahnversorgungen sollte die Sofortversorgung durchweg weitgehend belastungsfrei in Infra-Okklusion erfolgen. Verblockte Versorgungen lassen sich unter Umständen früher belasten.

Dr. Bastian Wessing
Partner und stellv. Leiter der Praxisklinik Aachen. Zu seinen Behandlungsschwerpunkten zählen Implantologie, Prothetik und komplexe Rehabilitationen.
info@praxisklinikaachen.de

Prof. DDr. Gabor Tepper
Fachzahnarzt für Zahn-, Mund- und Kieferheilkunde, tätig an der Wiener Universitätsklinik, niedergelassen in privater Praxis in Wien, national und international als Referent aktiv.
tepper@tepper.at

Thomas Stahl
seit 2012 Leiter Marketing und Produktmanagement Nobel Biocare DACH. Er verfügt über langjährige Erfahrung in der Dentalbranche, auch im Bereich der restaurativen Zahnheilkunde und Prothetik.
thomas.stahl@nobelbiocare.com