Gingivavermehrung im Frontzahnbereich
Gingivavermehrung im Frontzahnbereich ist nicht nur ein ästhetisches Problem. Auch die häusliche Mundhygiene ist erschwert. Bringt die lokale Verödung nichts, empfehlen sich die operative Entfernung und die plastische Deckung mit Weichgewebe aus der Nachbarzahnregion.
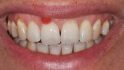
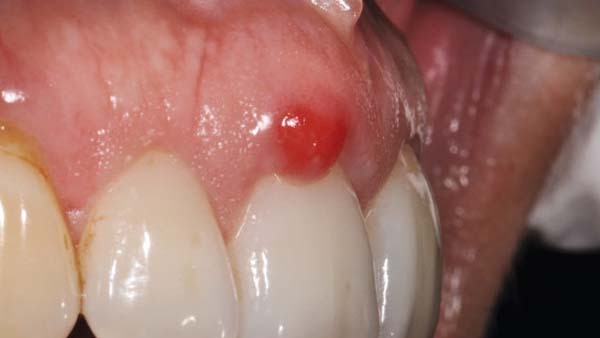
Parodontalchirurgische Eingriffe im Frontzahnbereich sind neben dem gewünschten funktionellen Ergebnis weitgehend durch ästhetische Erfolgsparameter definiert. Im hier dargestellten Patientenfall handelte es sich um eine mittdreißigjährige Patientin, die sich aufgrund einer wiederholt granulierenden Gingivavermehrung in Regio 11 vorstellte. Neben der ästhetischen Auffälligkeit beschrieb die Patientin eine Einschränkung vor allem bei der häuslichen Mundhygiene. Weiter berichtete sie von einem zyklischen Verlauf der Größenentwicklung über die letzten acht Monate. Eine lokale Verödung des Gewebes durch Elektrotomie sei wiederholt durchgeführt worden, jedoch kehre der Überschuss stets zurück. Die Abbildungen 1 bis 3 zeigen die Ausgangssituation bei Erstvorstellung. Angeraten wurden eine großflächige operative Entfernung der umliegenden Weichgewebe und eine plastische Deckung mit Weichgewebe aus der Nachbarzahnregion.
Gingivavermehrung im Frontzahnbereich: Chirurgisches Vorgehen
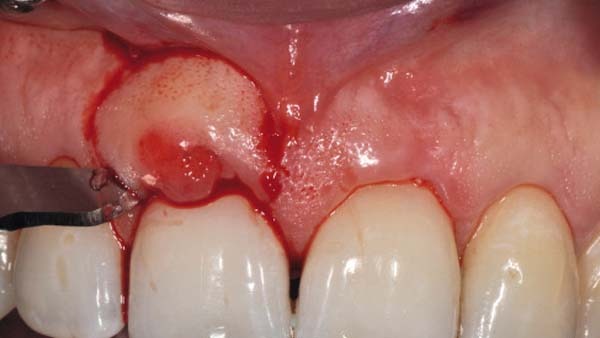
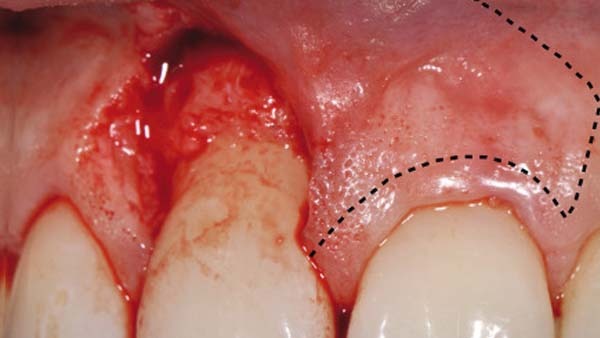
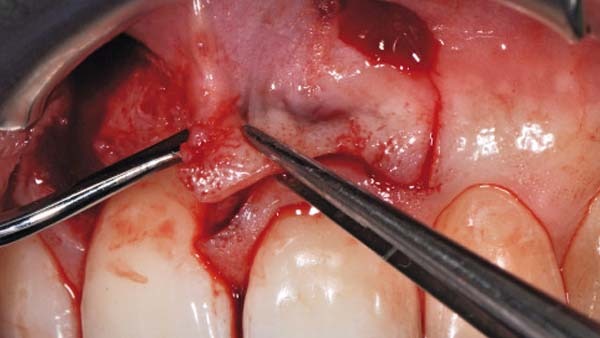
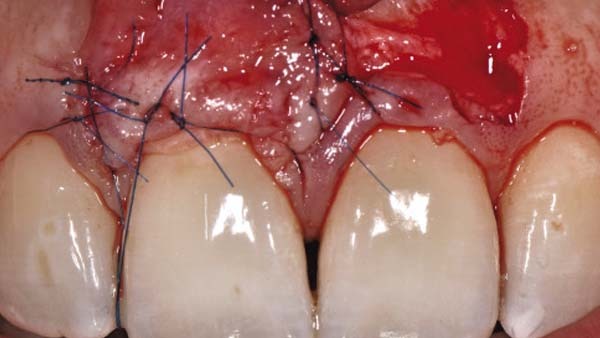
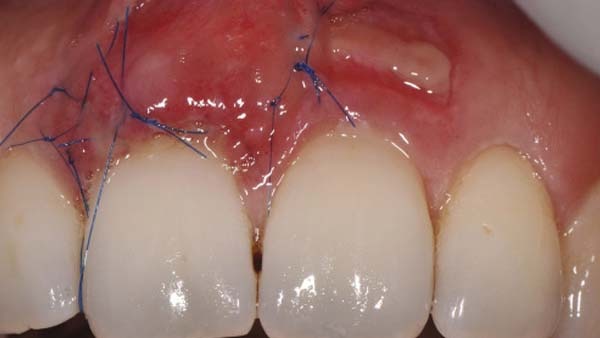
Die Inzision erfolgte in der keratiniserten Gingiva und umfasste ein zirka 10 × 10 mm großes oval-rundes Areal (Abb. 4). Nachfolgend wurde das komplette Weichgewebe inklusive des Periostes entfernt und die äußere Kortikalis wurde mit einer Hartmetallfräse angefrischt (Abb. 5). Zur plastischen Deckung wurde aus dem angrenzenden Weichgewebsbereich des Zahns 21 ein Verschiebelappen gebildet. Die Inzision hierzu erfolgte unter Schonung des marginalen Gingivasaums. Zirka 2 mm wurden angrenzend an den Zahn an Weichgewebe belassen (Abb. 6). Die weitere Lappenpräparation sah die Bildung eines Spaltlappens bis über die Mukogingivalegrenze vor, so dass eine ausreichende Mobilisierung zur lateralen Verschiebung erfolgen konnte. Die Adaptation im Exzisionsbereich erfolgte mittels mikrochirugischer Nähte. Hierbei ist auf eine absolute Spannungsfreiheit zu achten, da es ansonsten schnell zu Wunddehiszenzen und Nekrosen kommen kann (Abb. 8). Die Entnahmestelle wies in allen Bereichen eine Bedeckung der knöchernen Strukturen mit Periost und bedeckenden Bindegewebe auf und konnte so sekundär ausheilen. Abbildung 9 zeigt den Verlauf eine Woche postoperativ vor Entfernung der Nähte. Es stellten sich ein gut durchbluteter, fest anhaftender Verschiebelappen und die sekundäre Wundheilung im Entnahmebereich dar.
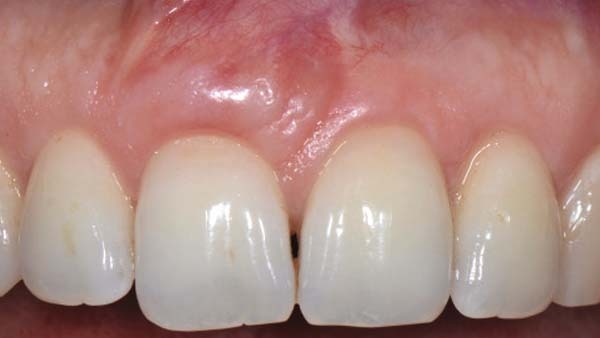
Das entnommene Weichgewebe wurde nachfolgend histologisch aufbereitet und analysiert und ergab als Diagnose ein Granuloma pyogenicum mit Vernarbung und einer dystrophen Ossifikation. Es ergaben sich keine Anzeichen für Malignität. Abbildung 10 zeigt die klinische Situation drei Monate nach dem chirurgischen Eingriff.
Fazit
Das Ergebnis ist für die Patientin hinsichtlich Funktion wie Ästhetik ein Erfolg. Die Prognose ist als gut zu erachten. Ein Rezidiv ist wegen der Größe des exzidierten Bereichs und der umschriebenen Bearbeitung der Kortikalis als unwahrscheinlich zu erachten.
Prof. Dr. Hannes Wachtel ist seit 1993 in einer Gemeinschaftspraxis mit Dr. Wolfgang Bolz tätig, der Bolz-Wachtel Dental Clinic, München. Er war im Vorstand der Deutschen Gesellschaft für Parodontologie und lehrt an der medizinischen Fakultät der Charité in Berlin.
Dr. Christian Helf: Nach Beendigung seiner zweijährigen Assistenzarztzeit befindet sich Dr. Christian Helf derzeitig in der Weiterbildung zum Spezialisten für Parodontologie.
Kontakt: info@bolz-wachtel.de