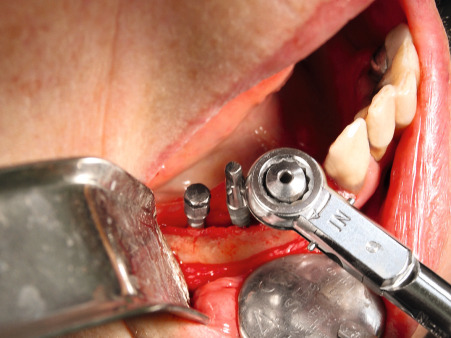
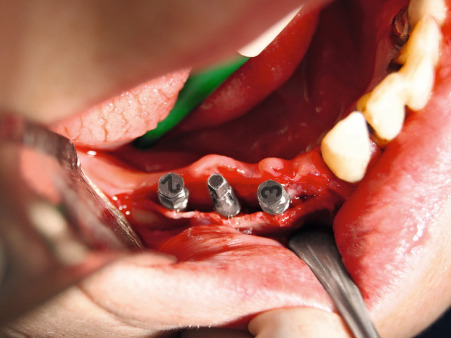
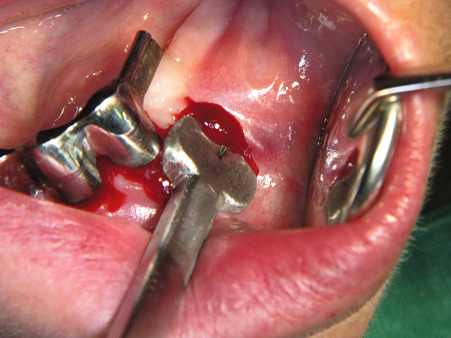
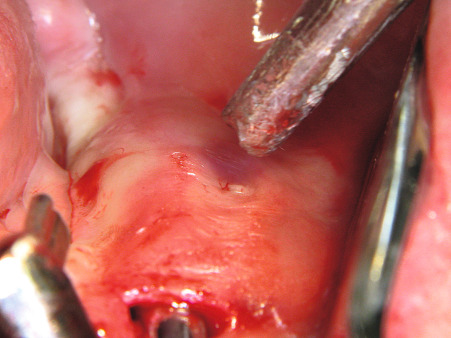
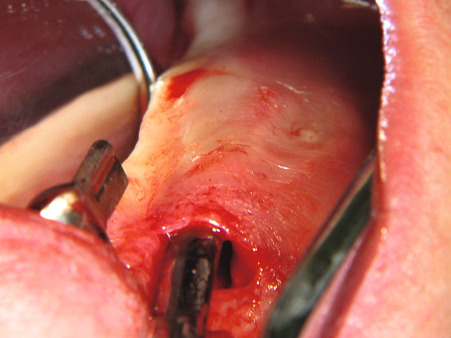
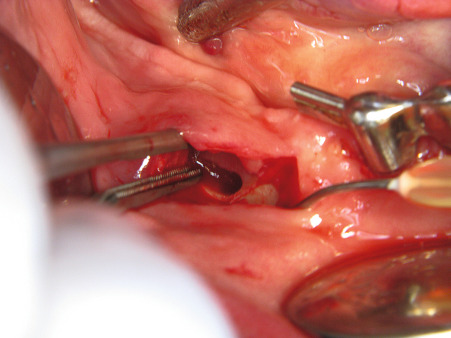
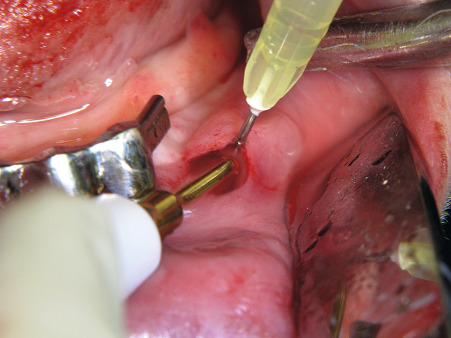
Implantatbett aufbereiten
Knochenresorptionen nach Zahnextraktionen lassen sich mit schonenden Methoden vermeiden, doch etliche Verfahren führen nicht zum langfristigen Erhalt des alevolären Knochenvolumens. Neue minimalinvasive Techniken stellen bessere Ergebnisse in Aussicht. Aber sind sie wirklich minimalinvasiv? Wann sind sie indiziert, in welchen Fällen stoßen sie an ihre Grenzen und wie steil ist die Lernkurve? Darum geht es im aktuellen Expertenzirkel mit Fachleuten aus Praxis, Hochschule und Industrie.
Eine Zahnextraktion geht mit dem Verlust des Alveolarknochens und der umgebenden keratinisierten Gingiva einher. Qualität und Quantität des Kieferknochens sind jedoch die Voraussetzungen für eine Implantation.
Wie lassen sich Knochenresorptionen am besten vermeiden, gibt es zum Beispiel besondere Verfahren?
Neumeyer: Es gibt natürlich besonders schonende Extraktionsmethoden, dazu zählen die Ögram-Technik, das Zalex- und Benex-Verfahren. Klares Ziel all dieser Varianten ist, das unvermeidliche alveoläre Trauma bei der Extraktion eines Zahns nicht in einen unmittelbaren Verlust der bukkalen Knochenlamelle münden zu lassen.
Führen diese Verfahren auch zum langfristigen Erhalt des alveolären Volumens?
Neumeyer: Nein, und genau das ist das Problem.
Kann die „Socket Preservation“ helfen?
Neumeyer: Kaum, ich bin jedenfalls kein Fan dieser Methode.
Was sagen Sie, Herr Prof. Benner?
Benner: Nach ausführlicher Diagnostik können notwendige Zahnextraktionen heute schonend für das benachbarte Gewebe vorgenommen werden, keine Frage. Das A und O sind hier aus meiner Sicht die richtigen bzw. speziell hierfür entwickelten Instrumente. Mit ApEx-Control der Firma Meisinger beispielsweise lassen sich stark zerstörte Zahnwurzelreste schonend luxieren. Der Alveolarfortsatz wird nicht geschwächt, Weich- und Hartgewebsschäden werden vermieden.
Herr Dr. Neumeyer, Sie haben mit der Extrusionstherapie einen neuen Ansatz entwickelt. Was war der Anlass?
Neumeyer: Bisher waren augmentative Techniken und die Verfahren zur Socket Preservation der goldene Standard, weil kein anderes Verfahren zur Verfügung stand. Das motivierte mich, einen völlig anderen Weg nach einer Extraktion einzuschlagen. Ich habe mit dem TissueMaster Concept (TMC) einen Ansatz entwickelt, der auf den positiven Ergebnissen der Replantation und Extrusion von Zähnen fußt. Mit dem Unterschied, dass kein ganzer Zahn, sondern nur ein Wurzelsegment replantiert wird. Das Ergebnis ist aber ähnlich! Denn die Replantation sichert den Erhalt der alveolären Strukturen und die Extrusion erlaubt deren Vertikalbewegung. Summa summarum kann von einem sehr schonenden, aber äußerst effizienten und vorhersagbaren Verfahren gesprochen werden.
Das klingt kompliziert, funktioniert das problemlos?
Neumeyer: Absolut, die Ergebnisse sind den herkömmlichen chirurgischen Techniken mindestens ebenbürtig. Wir arbeiten in unserer Praxis zu 90 Prozent mit dem TissueMaster Concept: Weniger Schmerzen, kürzere Behandlungszeiten und reduzierte Kosten sprechen für sich. Außerdem hat der Patient zu jeder Zeit einen Zahn im Mund!
Herr Krumsiek, Komet Dental rückt mehr und mehr die Chirurgie in den Fokus …
Krumsiek: Richtig, wir konstruieren Instrumente und Werkzeuge, die der Operateur, ob Implantologe, MKG-Chirurg oder auch Allgemeinzahnarzt, bei Anwendung der Operationsmethoden ideal für die jeweilige Indikationsstellung einsetzen kann. Sowohl Wissenschaftler als auch Praktiker unterstützen uns dabei. Kurz: Für überzeugende Therapiemethoden entwickeln wir die Werkzeuge.
Und die Extrusionstherapie hat überzeugt?
Krumsiek: Ja, dafür haben wir in enger Kooperation mit Dr. Neumeyer neue Produkte konstruiert, speziell für die forcierte Krafteinleitung auf die Zahnwurzel und rotierende Instrumente für Zahnbearbeitung und Segmentbildung. Wir haben Materialien ausgewählt, die den Belastungen der Behandlung standhalten, die also eine ausreichend hohe Biegefestigkeit aufweisen.
Einzelne Bauteile mussten extrem verkleinert werden, etwa die Linse, die ein Ende des Extrusionsstifts bildet, indem sie über den okklusal befestigten Extrusionsstift geführt und auf Zahnbreite befestigt wird.
Nicht immer lässt sich mithilfe schonender Extraktionsverfahren das Implantatbett aufrechterhalten. Wann stößt die Extrusionstherapie an ihre Grenzen?
Neumeyer: Kontraindikationen gibt es eigentlich nicht, es sei denn, das Sigmen für die Replantation besitzt kein parodontisches Ligament.
Kommen wir zu den unterschiedlichen Augmentationstechniken. Das Thema ist hoch aktuell und wurde erst im Februar auf einem Expertensymposium des Bundesverbandes der implanatologisch tätigen Zahnärzte in Europa (BDIZ EDI) kontrovers diskutiert.
Welche Verfahren bieten sich aus Ihrer Sicht an?
Benner: Es gibt ein ganzes Spektrum alternativer Verfahren. Blockaugmentationen können an geeigneter Stelle als Inlay- oder Onlay-Eingriff vorgenommen werden. Sie sollten aber stets von Mundschleimhaut bzw. einer Membran bedeckt sein. Bei hohen, schmalen Kieferkämmen sind Spaltungen, also Bone Splittings, zur Raumbeschaffung vor der Insertion von Implantaten möglich. Auch hier gilt: Ausreichendes Weichgewebe zur Abdeckung muss zur Verfügung stehen.
Und die Distraktionsosteogenese?
Benner: Diesen Eingriff halte ich für sehr aufwändig. Dazu kommt: Der Erfolg, die Schaffung eines suffizienten Implantlagers, kann erst nach geraumer Zeit erwartet werden.
Welche Augmentationstechnik favorisieren Sie in Ihrer Praxis, Herr Dr. Neumeyer?
Neumeyer: Generell sind alle augmentativen Techniken mit den immer gleichen Kriterien belegt: Es geht primär um die optimale Nutzung der Empfänger- wie auch der Spenderregion und eine größtmögliche Berücksichtigung biologischer, struktureller und funktioneller Zusammenhänge. Sekundär muss der damit verbundene ziel- und therapiebezogene instrumentelle Support unbedingt erwähnt werden. Wie sinnvoll und erfolgreich das jeweilige Verfahren ist, hängt von der verfahrenstechnischen Qualifikation des Behandlers ab.
Welchen Beitrag leistet die Industrie?
Krumsiek: Eine Behandlungsstrategie können und dürfen wir natürlich nicht vorschlagen. Es gibt Wege, die klinisch vorgegeben sind und die Verbände in Konsensuspapieren als Ergebnis der Fachärzteschaft zur Verfügung stellen. Die Wahl des jeweiligen Verfahrens zur Behebung von Knochendefiziten obliegt selbstverständlich dem Implantologen.
Aber das Equipment spielt eine wesentliche Rolle?
Krumsiek: Richtig, und da kommen wir natürlich ins Spiel. Das Werkzeug muss passen: Kleine Miniaturschrauben für die Knochenfixierung, die Osteosyntheseschrauben, sollten zum Beispiel exakte, gut schneidende Gewindeflanken aufweisen, um ein Transplantat in Zylinderform an der Empfängerposition sicher zu befestigen. Handansätze wie die Modulatoren, die im Rahmen der Kammverbreiterung durch Winkelmodulation mitwirken, sollten möglichst über blendfreie Oberflächen verfügen. Der zeitliche Aufwand zum Wechseln der Ansätze wird durch die konische Schraub- bzw. Steckverbindung minimiert. Besonders bei den spreizenden und dehnenden Instrumenten kommt es auf die ausreichende Stabilität an: Denn Extender zur Kammverbreiterung im flexibel gestalteten Kieferkamm für ausgedehnte Distraktionen müssen enormer Kraft standhalten.
Auch auf visuelle Orientierungshilfen kommt es an. MaxilloPrep Spread-Condense, die Schrauben für das Bone Splitting und Bone Widening, liefern dem Operateur durch umlaufende Tiefeneinfärbungen visuelle Unterstützung bei der Eindrehtiefe. Das Handling beim Ein- und Ausdrehen muss sicher sein. Handschlüssel oder maschinelle Schlüssel müssen zuverlässig passen. Wichtig ist auch die Aufbereitung dieser Instrumente: Sie müssen strengen Aufbereitungsrichtlinien entsprechen („Kritisch A/B“) und auch sterilisierbar sein. All das muss validiert sein.
Ob Blockaugmentationen, Kieferkammspaltungen oder Distraktionsosteogenese – für immer mehr Verfahren werden heute minimalinvasive Methoden in Aussicht gestellt. Fungiert das Etikett „minimalinvasiv“ dabei auch als Marketinginstrument?
Benner: Nun, minimalinvasiv ist zumindest ein dehnbarer und etwas unglücklicher Begriff. Ein operativer Knochenaufbau lässt sich meiner Ansicht nach nur schwerlich als minimalinvasiv bezeichnen. Das ist invasiv! Doch natürlich mag die eine Methode etwas weniger invasiv sein als eine andere. Ich persönlich möchte aber auch im Zusammenhang mit der Stollentechnik nicht von minimalinvasiv reden.
Neumeyer: Meiner Ansicht nach kann jedes dieser Verfahren minimalinvasiv ausgeführt werden. Es ist schlichtweg eine Frage der Technik. Eine zylindrische Blockaugmentation, wie beim MaxilloPrep-Verfahren betrachte ich – wenn die Spenderregion auch die Empfängerregion ist – als sehr patientenschonend. Am wenigsten invasiv sind natürlich präventive Strategien, das ist klar. Eine erhebliche Rolle spielt in diesem Zusammenhang auch das richtige Equipment. Generell aber gilt: je kleiner der Defekt, umso weniger invasiv die Vorgehensweise!
Herr Krumsiek, ich frage Sie als Hersteller: Ist das Etikett minimalinvasiv vor allem ein Marketinginstrument?
Krumsiek: Nein, wir sehen minimalinvasive Verfahren zum Knochenaufbau grundsätzlich in Techniken, die ohne Aufklappen konzipiert sind und bei denen nicht unbedingt ein Knochentransplantat die erste Wahl ist. Zwar ist das nicht bei jedem Fall umsetzbar. Aber das richtige Equipment spielt eine entscheidende Rolle.
Und dafür sind wir verantwortlich. Wir sorgen dafür, dass der Behandler schnittfreudige oder auch schonende, blendfreie oder besonders visuell differenzierende, leichte oder grazile Instrumente erhält, die ihm die Umsetzung seiner Technik ermöglichen.
Welche chirurgischen Konzepte bzw. Produkte bieten Sie in diesem Zusammenhang an?
Krumsiek: Ein ganzes Spektrum; dazu zählen
- Knochenschrauben zur Blockaugmentation,
- Extender zur „ausgedehnten“ Distraktionsosteogenese, das
- Spread-Condense System oder die Angle Modulation zur Kieferkamm-Modulation bzw. Spreizung und …
Ein Moment, Angle-Modulation-System klingt kompliziert, bitte erläutern Sie das Vorgehen.
Krumsiek: Das Angle-Modulation-System nach Dr. Ernst Fuchs-Schaller ermöglicht eine horizontale Kammverbreiterung dort, wo das Knochenangebot für eine geplante Implantatinsertion nicht ausreichend ist. Insbesondere im distalen Unterkiefer findet der Operateur häufig eine Knife-ridge Situation als Ausgangslage vor – die Versorgung ist ohne verbreiternde Maßnahme nicht möglich. Die Winkelmodulation setzt hierbei auf die natürliche Knochenneubildung. Die Grundidee: Die kortikale Lamelle wird von innen her flexibel gestaltet und anschließend sukzessive aufgedehnt und nach außen aufgerichtet. Beim atraumatischen Vorgehen wird das Aufklappen mit Lappenbildung vermieden. Periost und Mukosa werden nicht abgelöst, der „biologisch aktive Container“ bleibt erhalten. Entscheidender Vorteil: Erweitert und implantiert wird in derselben Sitzung. Dies spart Zeit und Kosten.
Herr Prof. Benner, was halten Sie davon?
Benner: Ich plädiere für eine andere Technik zur Erhöhung und Verbreiterung atropher Kieferkämme: Zusammen mit Dr. Karl-Heinz Heuckmann habe ich 2010 die Stollentechnik entwickelt. Das Augmentationsmaterial wird subperiostal eingebracht, es härtet aus, sobald es in Kontakt mit Körperflüssigkeit tritt.
Welche Vorteile bringt die Stollentechnik?
Benner: Geringes OP-Trauma, schnelle Wundheilung, dazu kommt: Dem Patienten bleiben herkömmliche Auflagerungsosteotomien erspart, die eine Knochenentnahme an zweiter Stelle erfordern würden. Typische Indikationen sind wie oben erwähnt die Verbreiterung atropher Kieferkämme im Ober- und Unterkieferbereich bzw. Kieferaugmentationen als präimplantologische Maßnahme.
Wie aufwändig ist das Verfahren?
Benner: Der Aufwand hält sich in Grenzen. Der Operateur wird die Technik schnell verinnerlichen und schätzen, insbesondere weil ihn die übersichtlichen Instrumente des Pipe-Augmentation-Systems von Komet bei den einzelnen Arbeitsschritten optimal leiten und unterstützen.
Bitte beschreiben Sie das konkrete Prozedere.
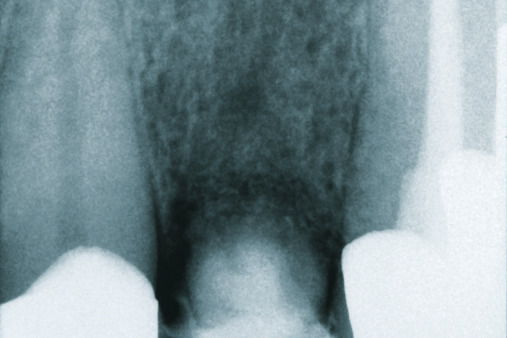
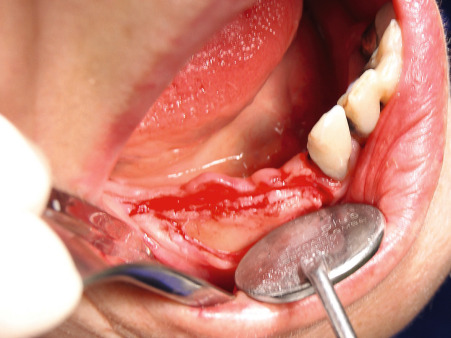
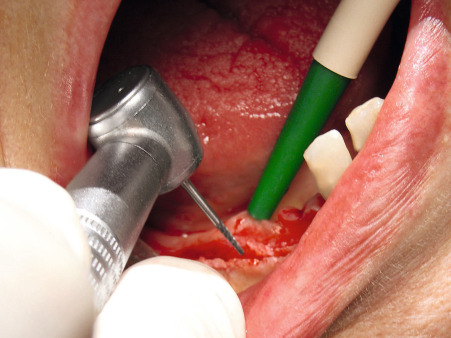
Benner: Wir haben das Verfahren schrittweise an die Praxis angepasst. Die Idee ist, bei einer Freiendsituation den reduzierten Unterkieferkamm durch eine Onlay-Augmentation für eine implantologische Therapie aufzubauen. Abb. 12 und 13 zeigen die geplante Augmentationsregion. Ausgehend von einem transkrestalen Schnitt hinter dem letzten Zahn (Abb. 14 und 15) wird mit einem scharfen Rasparatorium die krestale Mundschleimhaut vom Kieferkamm abgelöst (Präparation eines Primärtunnels). Nach Schlitzung des Periosts von kaudal (Abb. 16) wird ein zum Weichgewebe mit einer Halbschale geschützter Kugelbohrer bis zum distalen Ende des Primärtunnels eingeführt und der Fräser mit leichtem Druck unter der transgingivalen Führung eines Fingers der freien Hand bis zum Kieferkammschnitt zurückgeführt. Die Fräsung wird bis zu viermal wiederholt. Dies resultiert in einer Nivellierung des Restkamms, einer Provokation der Knochenblutung im Restkiefer und einer Bildung von Retentionsrillen.
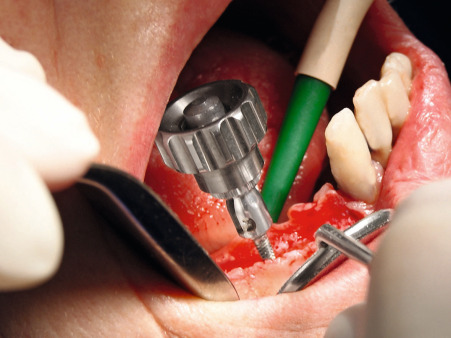
In den so entstandenen Sekundärtunnel wird das Augmentationsmaterial eingebracht (Abb. 17). Dabei handelt es sich um Polylactid-ummantelte ß-Tricalciumphosphat-Granulate (easy-graft), die unmittelbar vor ihrer Verwendung mit einem Biolinker vernetzt wurden. Nach dem Kontakt mit der Körperflüssigkeit im Sekundärtunnel kann das Augmentat und somit der neue Kieferkamm funktionsgerecht für die Dauer von zwei bis drei Minuten modelliert werden, bevor die Substanz aushärtet. Anschließend wird die Wunde verschlossen (Abb. 19). Nach einer mehrmonatigen Latenz können die Implantate primärstabil in das in ossärer Umwandlung begriffene Augmentat inseriert werden.
Bei der Stollentechnik setzen Sie also auf alloplastisches Knochenersatzmaterial?
Benner: Richtig, für den menschlichen Knochen gibt es schließlich keinen Ersatz – es sei denn, man verwendet ein autogenes Knochentransplantat. Bei etlichen Implantologen hat sich die zusätzliche oder ausschließliche Verwendung alloplastischer Materialien (z. B. ß-Tricalciumphosphat; ß-TCP) etabliert, ob aus quantitativen Gründen oder zur Vermeidung eines Zweiteingriffs. Der Einsatz des Augmentats als Implantatlager setzt aber voraus, dass dieses zu einem gewissen Prozentsatz in neu gebildeten, ortsständigen Knochen umgewandelt, also abgebaut und ersetzt worden ist und dem Implantat eine gute Primärstabilität verleiht. Das Augmentationsmaterial muss porös sein und über Binnenräume verfügen, damit es aus seiner Nachbarschaft mit Blutgefäßen und Osteoblasten/Osteoklasten besiedelt werden kann. Allogene Granulate sind durchaus verwendbar, jedoch in der Herstellung wesentlich aufwändiger und damit kostspieliger. Außerdem dürften doch viele Patienten bei der Aufklärung über die Herkunft des Materials ablehnend reagieren.
Komet Dental engagiert sich mehr und mehr auch im Bereich der Chirurgie. Was zeichnet insbesondere die Stollentechnik aus?
Krumsiek: Da spielen eine ganze Menge Details eine Rolle. Die Instrumente des Pipe-Augmentation-Systems besitzen zum Beispiel allesamt eine blendfreie Oberfläche. Der Wechselhandgriff 574 ist kompatibel mit dem Angle-Modulation-System, dem Extender bzw. MaxilloPrep Bonefix. Raspa und Periostschlitzer wurden besonders flach und ergonomisch konstruiert. Und schließlich drückt sich die bewährte Komet-Qualität bei allen Instrumenten, die im Systemset im Inserttray bzw. Sterilcontainer geliefert werden, durch beste Führung und Kontrollierbarkeit aus.
In welchen Fällen plädieren Sie für eine Sofortimplantation?
Benner: Eine Sofortimplantation besagt doch, dass eine Zahnimplantation sofort nach einem Zahnverlust, beispielsweise durch Trauma, vorgenommen wird. Ist das zahntragende Gewebe klinisch gesund, kann der Behandler sofort eine Implantatversorgung vornehmen, selbstverständlich auch hier nach ausführlicher Aufklärung und Einwilligung des Patienten. Die drei- oder vierwandige Leeralveole sollte dem Implantat eine ausreichende Primärstabilisation verleihen.
Neumeyer: Eine Sofortimplantation hat viele positive Aspekte und sicher können, wie von Prof. Dr. Aris Tripodakis vorgeschlagen, auch kleine alveoläre Defekte gleichzeitig mit behoben werden. Wenn also das Implantatbett durch ein entsprechendes Volumen und eine sehr gute Strukturqualität charakterisiert ist, würde ich bei einem dicken Gewebetyp dem Sofortimplantat den Vorzug geben. In Verbindung mit einer prothetischen Sofortversorgung erhält der Patient unmittelbar seine körperliche Integrität zurück.
Siehe auch in dieser Ausgabe: „Knochenimplantation nach 9090 GOZ“ von Dr. Peter Esser, Seiten 78 bis 79
Auf einen Blick: Die Extrusionstherapie
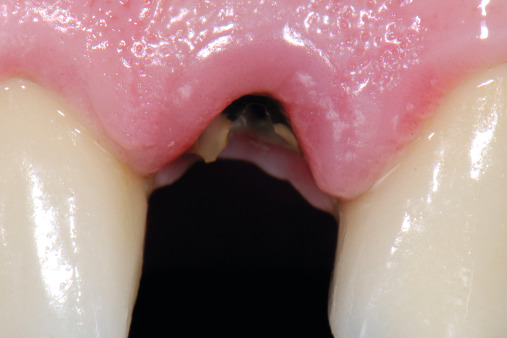
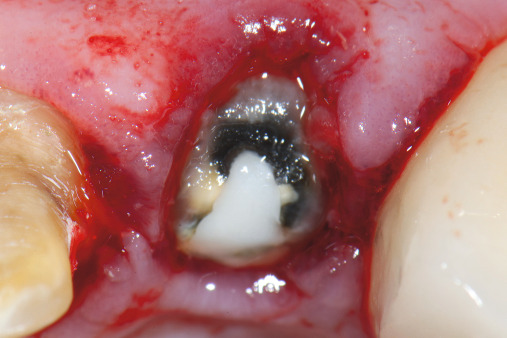
Das TissueMaster Concept (TMC) dient dem Erhalt und der Regeneration parodontaler und alveolärer Gewebestrukturen durch Replantation und orthodontische Extrusionstechniken. Der biologische Gedanke dahinter ist evidenzbasiert. Mit der Extraktion eines Zahns werden Teile der alveolären Knochenstruktur leider funktionsuntüchtig. Fehlt der knöchernen Alveole nach dem Ziehen eines Zahns der physiologische Reiz, kommt es zu einer Resorption alveolärer Strukturen, die überwiegend die vestibuläre Knochenwand betrifft. Dieser Knochendefekt kann mehr als 50 Prozent des Volumens der ursprünglichen Alveole betragen. Zur Behebung des Defekts gibt es einerseits augmentative Techniken. Dafür muss aber die Weichgewebsdecke geschlossen sein, der Resorptionsprozess wird meist abgewartet. Greift man mit Gewebetransplantationen früher ein, wird der chirurgische Aufwand aber umso größer.
Replantation, Extrusion
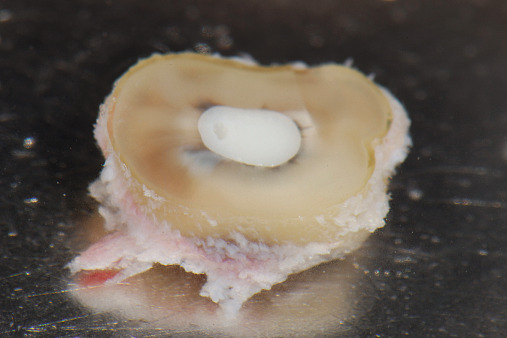
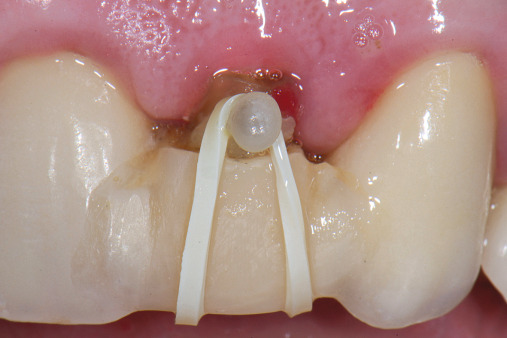
Die Replantation wie auch die Extrusion sind bekannte Techniken, die den Erhalt der Alveole nahezu perfekt unterstützen bzw. eine Koronalverschiebung alveolärer und parodontaler Strukturen bewirken. Muss also ein nicht erhaltungswürdiger Zahn gezogen oder soll ein Implantat inseriert werden, wird aus dem extrahierten Zahn außerhalb des Mundes ein ca. 2 bis 3 mm dickes Replantat-Segment gebildet. Dabei wird entweder unterhalb der Schmelz-Zement-Grenze oder unterhalb eines intakten Rings an parodontalem Gewebe der Zahn reseziert und das Wurzelfragment bzw. eine Wurzelscheibe replantiert. Der Zahn wächst binnen vier bis sechs Tagen wieder fest.
Parodontaler Faserapparat
Entscheidend dafür ist, dass der parodontale Faserapparat an der Wurzelscheibe intakt ist, denn offenbar gehen von ihm alle Informationen in die umliegenden Strukturen aus. Die Technik kann für eine minimal traumatische Implantatbettgestaltung, aber in diesem Zusammenhang auch für ästhetische Korrekturen bei einem asymmetrischen Gingivaverlauf genutzt werden: Indem binnen weniger Tage das Zahn- oder Wurzelsegment nach okklusal gezogen wird, wandert das Gewebe automatisch mit. Durch die Extrusion des Zahns verschiebt sich der Gingivaverlauf nach koronal – ein Prozess, der nicht nur mit ganzen Zähnen, sondern eben auch mit einer replantierten Zahnscheibe funktioniert.
Vorteile evident
Die Vorteile sind evident, denn nach der Extraktion des Zahns kann die Apikalregion, wenn notwendig, minimalinvasiv chirurgisch revidiert werden. Die Replantation des Wurzelsegments erhält die alveoläre Struktur. Die Extrusion erlaubt eine Koronalbewegung alveolärer Strukturen. Die körpereigene Augmentation des alveolären Volumens läuft ohne Irritationen und große orthodontische Umbauprozesse.
Zusammenfassung
- Knochenresorptionen nach Zahnextraktionen lassen sich auch mit schonenden Methoden vermeiden. Nicht alle Ansätze führen zum langfristigen Erhalt des alevolären Knochenvolumens. Als Alternativen bieten sich die Extrusionstherapie sowie minimalinvasive Techniken zur Kieferkammverbreiterung an.
- Die Extrusionstherapie basiert auf den positiven Ergebnissen der Replantation und Extrusion von Wurzelsegmenten. Kontraindikationen gibt es praktisch nicht.
- Eine neue Technik der Kieferkammverbreiterung ist die Stollentechnik. Das Augmentationsmaterial wird subperiostal eingebracht.
- Die Vorteile liegen im geringen OP-Trauma und der schnellen Wundheilung. Herkömmliche Auflagerungsosteotomien, die eine Knochenentnahme an zweiter Stelle erfordern würden, entfallen.
- studierte Feinwerktechnik (FH) und ist seit 1998 im Bereich Forschung und Entwicklung/ Product Engineering bei Komet Dental.
- Aktuell ist er zuständig für die Oralchirurgie, Präimplantologie, das MicroPlant-Implantatsystem sowie die Endodontie, Stiftsysteme und Komposite.