Voraussagbare Ästhetik
Vom Implantat bis zum Veneer – der sichere Weg zur voraussagbaren Ästhetik in der Front ist eine Frage der Planung. Ein wichtiges Tool dabei ist, das Wax-up des Behandlungsziels im Vorfeld anzufertigen.
Die rote Ästhetik und die weiße Ästhetik sind heute ein absolutes Muss für eine zufriedenstellende Versorgung unserer Patienten. Die Patientenanamnese und die exakte Analyse des dentalen Befundes sind von entscheidender Bedeutung für den voraussagbaren klinischen Erfolg und zufriedene anspruchsvolle Patienten.
Dazu sind die zahnmedizinischen Bereiche der Funktionslehre, Implantologie, Parodontologie und zahnärztlichen Prothetik zu berücksichtigen. Die genaue Analyse des Lippenverlaufs beim Lachen ist von großer Bedeutung. Wir wissen heute, dass einer der häufigsten Gründe für einen implantologischen Misserfolg die Fehlpositionierung des Implantats ist. Daher ist die perfekte Planung für ein Implantat in der Oberkieferfront für den Langzeiterfolg entscheidend.
Um dies mit der passenden Planungssoftware vorbereiten zu können, muss ein Wax-up des Behandlungsziels bereits vor der Behandlung angefertigt werden. Dieses legt das Ziel fest und ist in der Patientenkommunikation ein wichtiges Tool. Die Versorgung der Front mit dünnen Keramikschalen ermöglicht einen minimalinvasiven oder gar noninvasiven prothetischen Eingriff zur Verbesserung der Ästhetik.
Der konkrete Fall
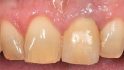
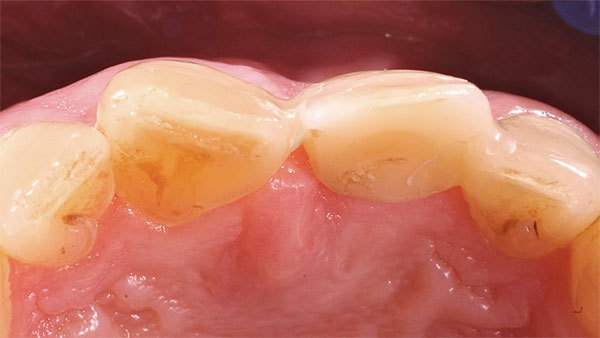
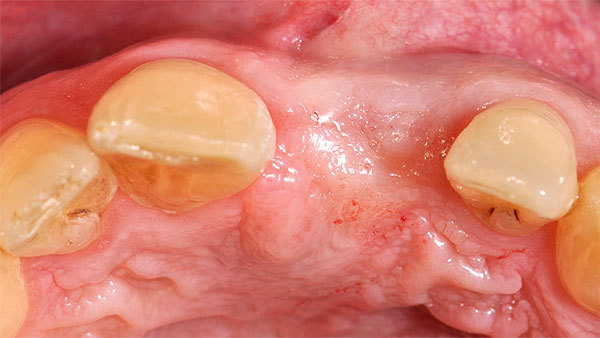
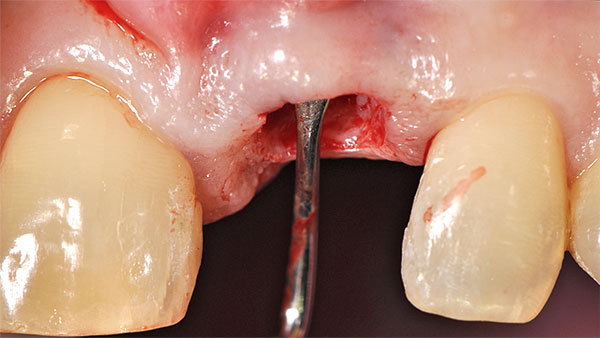
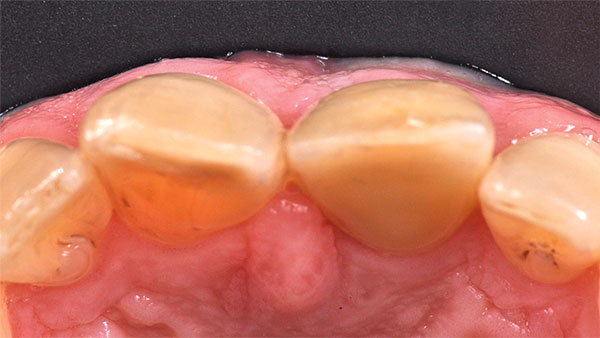
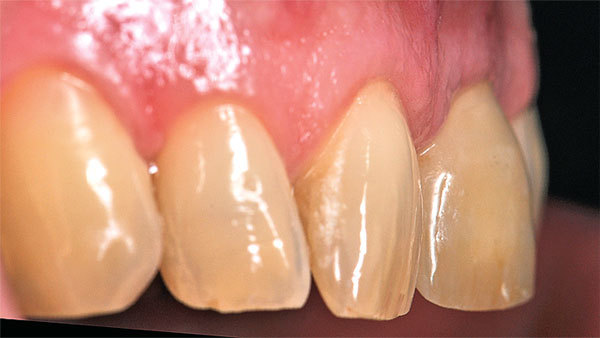
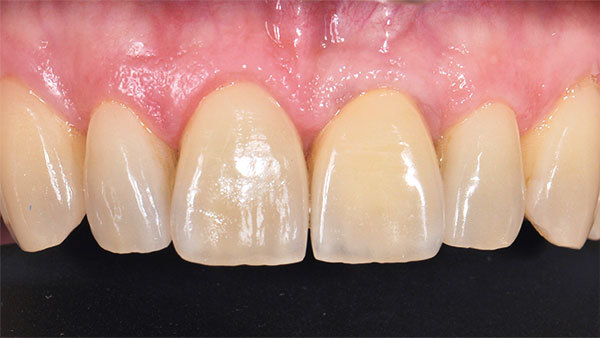
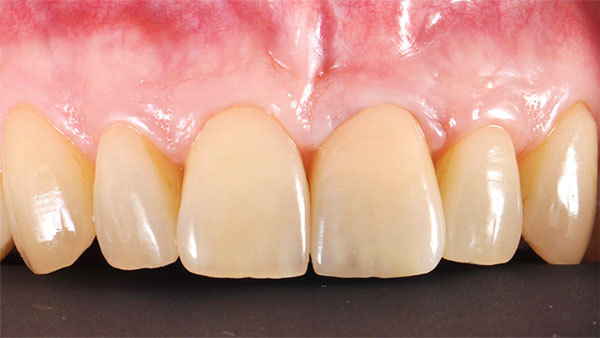
Der Patient stellte sich mit Beschwerden in der Oberkieferfront vor. Anamnestisch lagen keine Allgemeinerkrankungen und kein Nikotinabusus vor. Das ästhetische Ergebnis war dem Patientin sehr wichtig und sollte zumindest erhalten werden. Die klinische Situation (Abb. 1, 2) zeigte den Zahn 21, der mit einer Krone versorgt war.
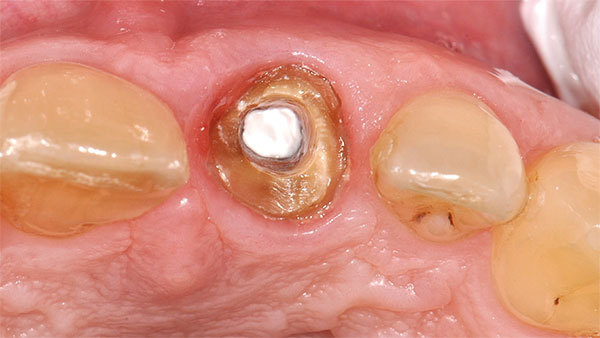
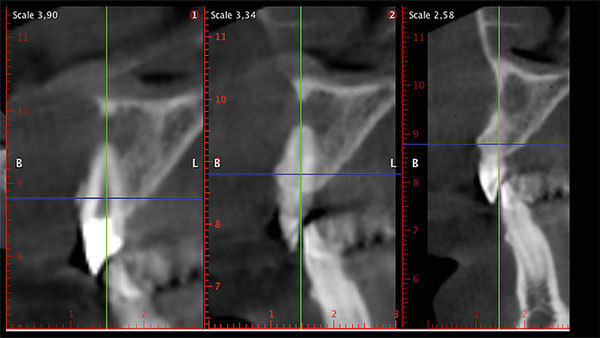
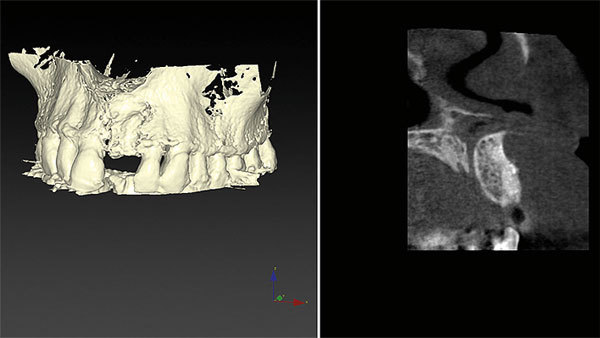
Das Weichgewebe ließ aufgrund seiner verstärkten Rötung eine Entzündung vermuten. Der zervikale Verlauf der Gingiva war rundlich homogen und die interdentalen Papillen waren erhalten. Nach Entfernung der Krone war der wurzelkanalbehandelte und mit einem Stift versorgte Zahn sichtbar. Eine Wurzellängsfraktur stellte die Indikation für die Extraktion. Im dreidimensionalen Röntgenbild war das Ausmaß des knöchernen Defekts deutlich sichtbar (Abb. 3).
Nicht nur die vestibuläre Wand, sondern auch die große apikale Osteolyse mussten knöchern rekonstruiert werden. Nach der Extraktion und einer Heilungsphase von vier Wochen wurde horizontal mit der Bone-Lamina-Technik augmentiert. Provisorisch diente in dieser Zeit die extrahierte Zahnkrone als Ersatz. Sie wurde mit Komposit an den Nachbarzähnen adhäsiv befestigt (Abb. 4 und 5).
Ästhetische Analyse
Das Ziel sollte eine Rekonstruktion der Zahnkrone in möglichst natürlicher Form und Farbe sein. Zur ästhetischen Analyse wurden einige Parameter herangezogen. Eine mittelhohe Lachlinie, bei der die interdentalen Papillen leicht exponiert werden, stellt hohe Anforderungen an die Rot-Weiß-Ästhetik. Weitere Hilfslinien wie die Mittellinie, die Zahnachsen, der Schneidekantenverlauf im Oberkiefer, die Papillen und der Gingivaverlauf sind in die ästhetische Analyse und Auswertung mit einbezogen worden. Da es sich um den Ersatz eines einzelnen mittleren Frontzahns handelte, war die Auswahl der Korrekturmöglichkeiten sehr eingeschränkt.
3D-Implantatplanung
Nach erfolgreicher Augmentation und einer Einheilphase von acht Monaten wurde erneut ein dreidimensionales Bild für die Planung des Implantats angefertigt. Diese konnte mit der Nobel Clinican Software durchgeführt werden. Dazu ist kein DVT mit einer Messschablone oder einem Referenzbaustein nötig. Das DVT wurde in die Software eingelesen (Abb. 6). Gleichzeitig wurden Präzisionsabformungen mit Polyether vom Oberkiefer des Patienten angefertigt. Diese wurden im Labor mit und ohne Wax-up eingescannt. Die Scandaten beider Modelle wurden ebenfalls in das Programm importiert. Voraussetzung dafür sind das Vorhandensein von mindestens sechs Zähnen als Referenz und geringe Strahlungsartefakte.
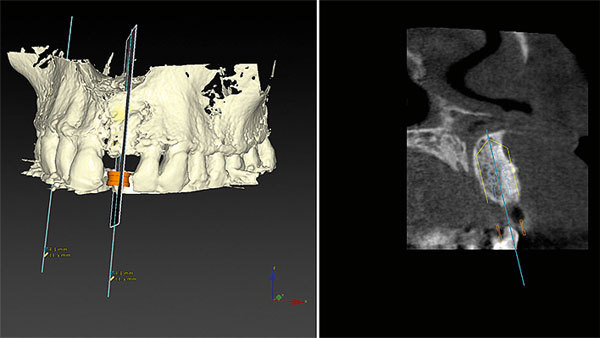
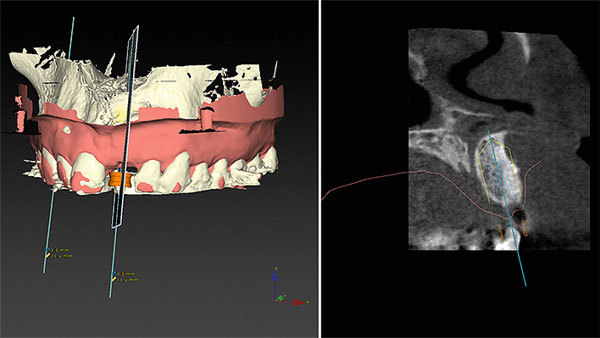
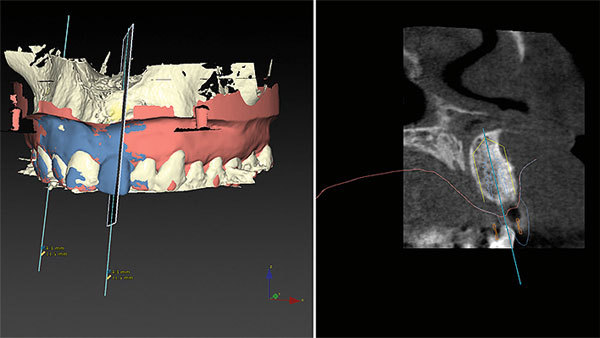
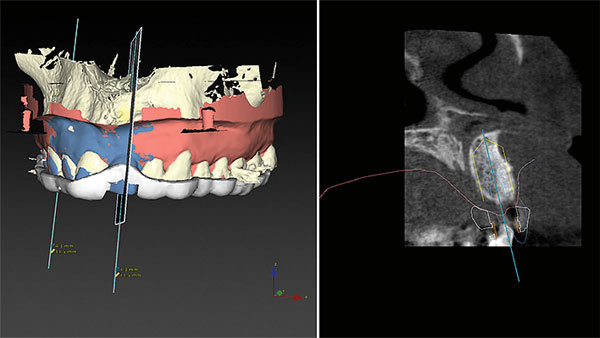
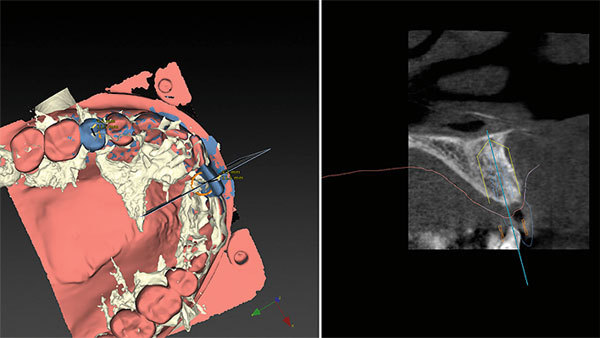
Der Schnitt durch die Frontregion 021 zeigt deutlich die erfolgreiche biologische Augmentation (Abb. 7), durch die ausreichend Volumen für die Insertion eines Implantates geschaffen wurde. Die DVT-Daten konnten mit den Scandaten des Oberkiefermodells gematcht werden. Dadurch war das Volumen des Weichgewebes digital mess- und planbar (Abb. 8). Für die prothetisch ideale Positionierung des Implantats wurde zusätzlich das Wax-up mit den Datensätzen gematcht (Abb. 9). Die Ausdehnung der Bohrschablone lässt sich im Programm darstellen und anpassen (Abb. 10). Durch die Rotation der Modelle konnte die Planung des Implantatposition in allen Ebenen überprüft werden (Abb. 11).
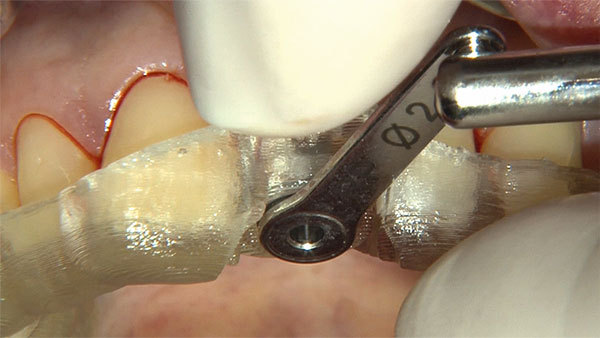
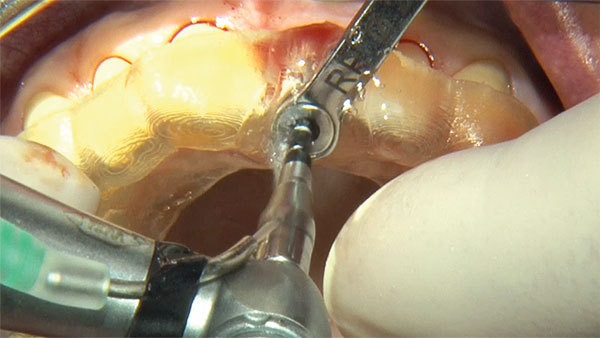
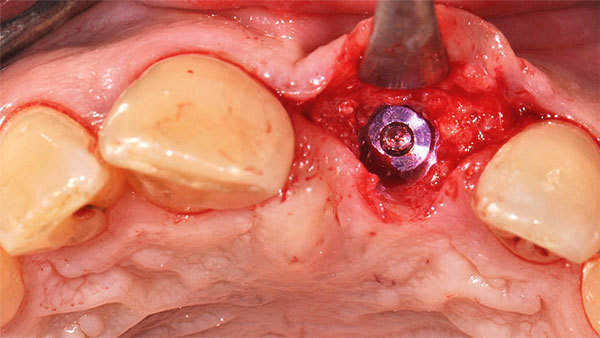
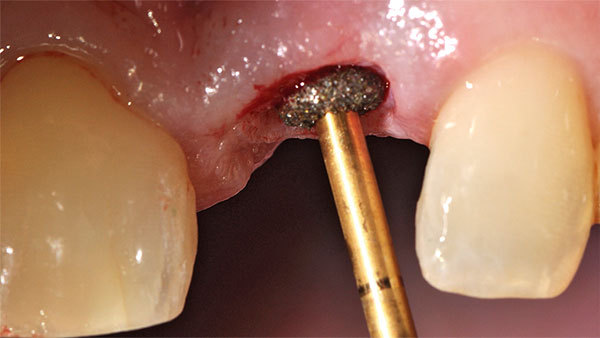
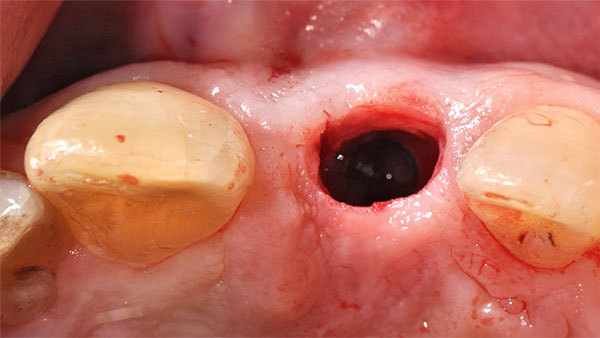
Auf Grundlage dieser Planung wurde die Implantation mit der angefertigten Bohrschablone durchgeführt. Nach der Inzision wurde die Pilotbohrung schablonengeführt vorgenommen (Abb. 12). Für die ersten Bohrungen lassen sich Reduktionshülsen verwenden (Abb. 13). Die Implantation wurde in diesem Fall nur bis zur 2-mm-Bohrung durchgeführt. Die letzte Aufbereitung der Implantatbetts erfolgte ohne Schablone. Somit ist das Implantat an der biologisch und prothetisch korrekten Stelle gesetzt worden (Abb. 14). Es erfolgte eine geschlossene Einheilung (Abb. 15).
Weichgewebsmanagement
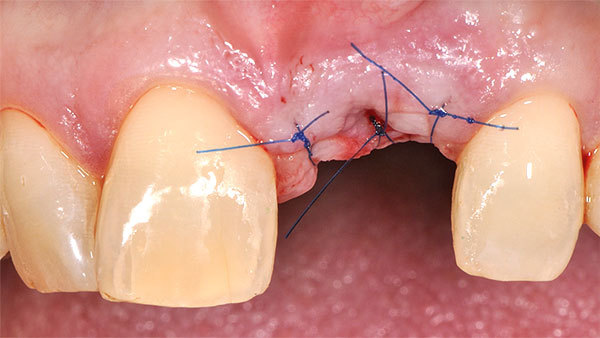
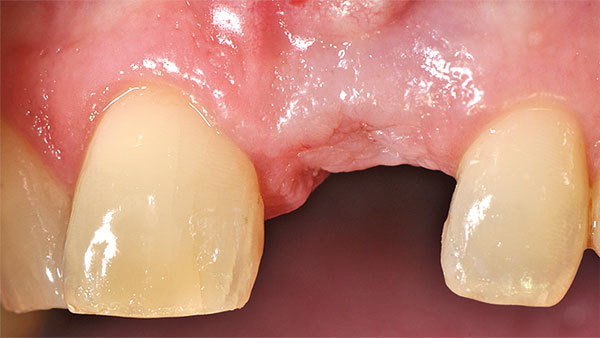
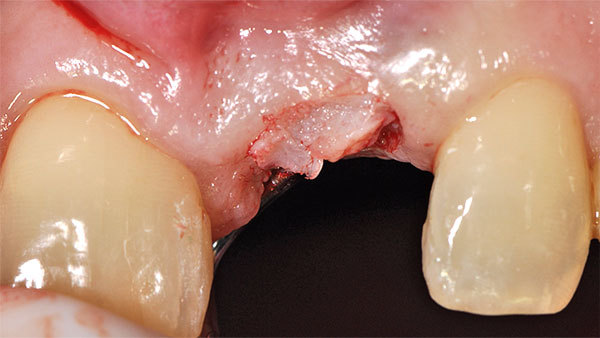
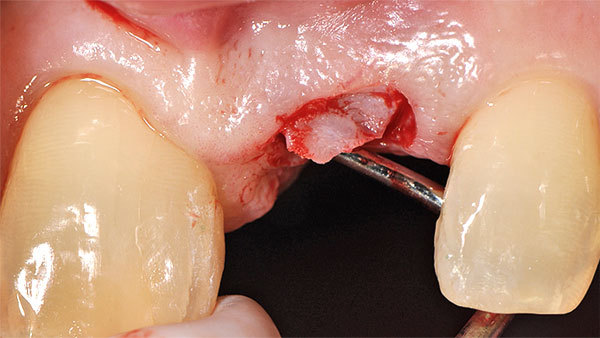
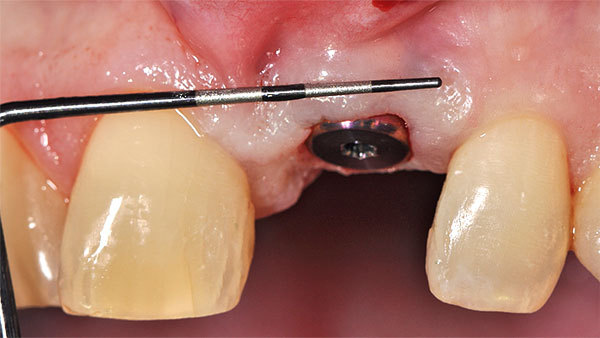
Nach einer Einheilphase von drei Monaten wurde das Weichgewebsvolumen bis auf ein keines Defizit wieder erreicht. (Abb. 16, 17). Um eine zusätzliche Stabilität, die für den Langzeiterfolg notwendig ist, zu erreichen, wählten wir eine Rolllappentechnik zur Implantateröffnung. Im ersten Schritt erfolgte die Entepithelialisierung des Lappens mit dem goldenen Diamanten (Abb. 18). Der Lappen wurde vestibulär gespielt belassen, um kein Gewebe zu verlieren und eine gute Versorgung des Lappens zu gewährleisten (Abb. 19). Der Mukoperiostlappen wurde vestibulär mobilisiert und mit dem Tunnelinstrumentarium freipräpariert (Abb. 20). Im Anschluss ließ sich der Lappen in die Tasche nach vestibulär einschwenken (Abb. 21). Durch diese Technik ist bei der Implantatfreilegung kein Gewebe verloren gegangen und gleichzeitig die Verdickung des periimplantären Weichgewebes im besonders kritischen Bereich der bukkalen Wand erfolgt (Abb. 22). Der Gingivaformer wurde aufgeschraubt, und auch die vertikale Dimension konnte wieder aufgebaut werden (Abb. 23).
Individuelles Abutment
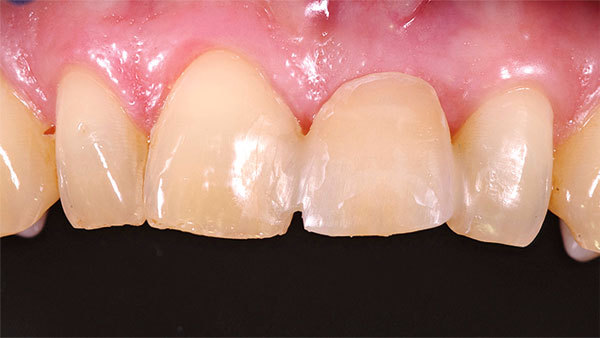
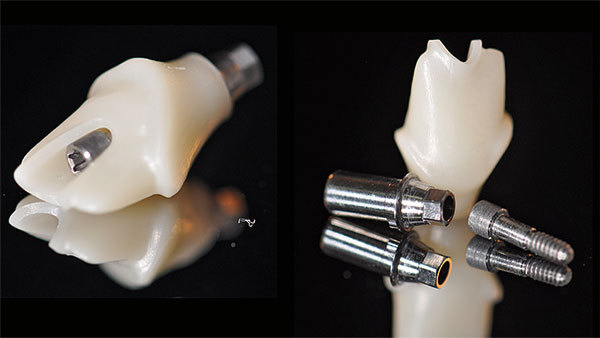
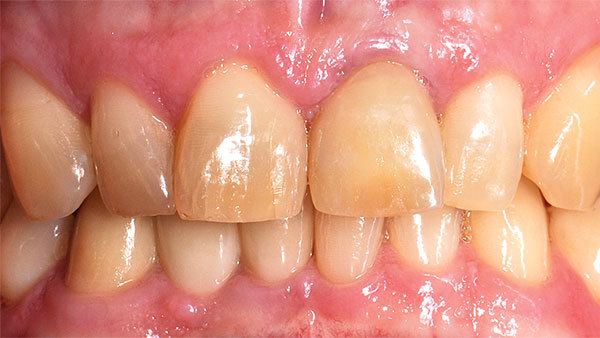
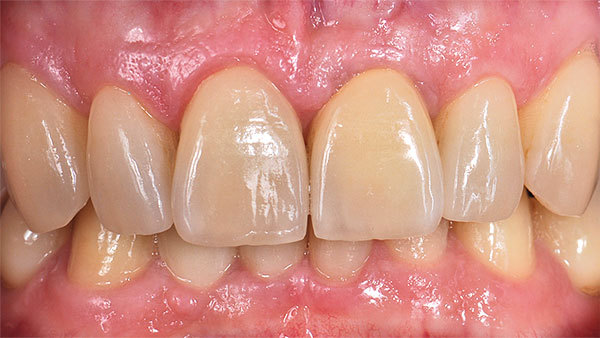
Als individuelles Abutment wurde gefrästes Zirkoniumdioxid auf eine Titanbasis geklebt und intraoral verschraubt (Abb. 24). Die prothetische Versorgung konnte nun an den Nachbarzahn angepasst, da die biologischen Voraussetzung wiederhergestellt wurde. Das Volumen wurde sowohl in vertikaler als auch in horizontaler Ebene aufgebaut (Abb. 25, 26, 27). Die Versorgung der Oberkieferfront erfolgte final mit Additionals. Die Zähne 13 bis 23 wurden ohne Präparation mit hauchdünnen Non-Prep-Veneers versorgt. Diese befestigten wir adhäsiv und verkebten sie mit Variolink Esthetic (Ivoclar Vivadent). Nach der definitiven Versorgung der Oberkieferfrontzähne folgte als letzter Schritt die Fertigung der Implantatkrone (Abb. 28, 29). Das Ergebnis nach einem Jahr ist ästhetisch und stabil (Abb. 30).
Fazit
Die Rehabilitation der Einzelzahnlücke mit einer implantatgetragenen Einzelzahnkrone ist eine anspruchsvolle Versorgung und immer im gesamten Konzept zu betrachten. Vor der prothetischen Versorgung sind allerdings wichtige Einflussfaktoren in die Planung zu integrieren, zu denen beispielsweise die schonende Zahnextraktion, die Wahl des Implantatsystems, die Wahl der Implantat-Abutment-Verbindung und natürlich die Ermittlung und Planung der idealen Implantatposition gehören.
Die digitale Planung ermöglicht uns ein minimalinvasives operatives Prozedere und eine hohe Präzision. Zur Bewertung des klinischen Erfolgs der roten Ästhetik können wir den Pink Esthetic Score von Fürhauser verwenden. Dieser bezieht sich auf eine zweidimensionale Impression des klinischen Bildes.
Die dritte Dimension erfasst das das Implantat umgebende Volumen, das für die Langzeitstabilität eine entscheidende Rolle spielt. Das klinische Ergebnis konnte für den Patienten voraussagbar und sicher erzielt werden (Abb. 30).

Dr. Paul Leonhard Schuh
studierte Zahnmedizin in Witten/Herdecke, ist seit 2013 in der implaneo Dental Clinic in München tätig und Mitglied der Redaktion des Dental Online College.
p.schuh@implaneo.de