Verantwortungsbewusstes Röntgen
Lange galt die DVT-Diagnostik als „too much“. Niedrigdosisprotokolle und Preissenkungen sollen einen Paradigmenwechsel einläuten. Wird sich die DVT-Diagnostik flächendeckend durchsetzen?
Aufgrund der hohen Strahlenbelastung schreckten in der Vergangenheit viele Patienten und Zahnärzte vor DVT-Aufnahmen zurück. Die Hersteller haben darauf mit der Entwicklung von Low-Dose-Modi reagiert. Steht ein Paradigmenwechsel an?
Schulze: Davon ist auszugehen. Denn mit dem Low-Dose-Modus dringt die 3D-Diagnostik in Bereiche vor, die bislang für 2D-Verfahren reserviert waren. Zusammen mit geringeren Anschaffungskosten und verbesserter Bildqualität dürften sich die Akzeptanz und die Investi‧tionsbereitschaft deutlich erhöhen. Schließlich erlauben solche Protokolle das optimale Gleichgewicht aus Dosis und Bildqualität bei geringstmöglicher Belastung für den Patienten.
Ölschläger: Was Dosis- und Kostenreduktion angeht, dürfte Planmeca eine Vorreiterrolle spielen. Unser vor drei Jahren eingeführtes Ultra-Low-Dose-Protokoll reduziert die Dosis um bis zu 75 Prozent bei nur geringen Einschränkungen der Bildqualität. Zudem bieten wir Geräte mit einem kleinen Field of View (FOV) auf dem Preisniveau eines High-End-Panoramageräts an.
Vietor: Die Möglichkeit der Dosisreduzierung war für mich ausschlaggebend für die Kaufentscheidung. Ich mache heute 50 Prozent meiner DVT-Aufnahmen in ULD-Modus, also mit einer Strahlenbelastung von 11 bis 15 µSv, bei herkömmlichen Panoramaschichtaufnahmen kann die Dosis durchaus auch bei 20 µSv liegen. Die Dosisreduzierung kommt beim Patienten an und hat sich inzwischen zu einem Marketingargument entwickelt.
Bumann: Der Begriff Ultra Low Dose (ULD) könnte aber zu Missverständnissen führen.
Inwiefern?
Bumann: Der Terminus könnte beim Patienten oder Überweiser suggerieren, dass das Gerät selbst eine sehr geringe Strahlenbelastung aufweist. Streng genommen ist dies aber nicht korrekt. Mit jedem DVT-Gerät lässt sich eine Vielzahl von Protokollen anwenden. Richtig ist aber, dass nach dem weltweit gültigen ALARA-Prinzip (as low als reasonable achievable) den mAs-reduzierten Protokollen mit sehr niedriger effektiver Dosis der Vorzug gegenüber den konventionellen 2D-Aufnahmen gegeben werden müsste. Niedrigdosisprotokolle verlangen aber auch deutlich mehr radiologische Detailkenntnisse, um bei einem Patienten die individuell korrekten Einstellparameter in Abhängigkeit von der jeweiligen Indikation und Fragestellung vornehmen zu können.
Wie steil ist die Lernkurve?
Schulze: Das Anfertigen guter DVT-Aufnahmen setzt per se gute Detailkenntnisse voraus, nicht nur bei Low-Dose-Protokollen. Die zweitägige Pflichtfortbildung reicht meines Erachtens da nicht aus. Deutschlandweit gibt es mehr als 4.000 DVT-Installationen, allein in Baden Württemberg sind es rund 700. Bestimmt die Hälfte der Aufnahmen könnte qualitativ deutlich besser sein. Das zeigen die Aufnahmen niedergelassener Kollegen, die uns zur konsiliarischen Begutachtung geschickt werden. Da sind aus meiner Sicht der Handel, die Standespolitik und die Politik in der Pflicht.
Wie helfen die Hersteller?
Ölschläger: Wir unterstützen unsere Kunden mit regelmäßigen Anwendertreffen und bieten Fortbildungsveranstaltungen an.
ALARA-Prinzip
Stichwort ALARA-Prinzip: Laut Röntgenverordnung ist stets das Verfahren zu wählen, das die geringste Dosis für den Patienten bedeutet. Eigentlich müsste seit Einführung der Low-Dose-Protokolle die Zahl der 2D-Aufnahmen sinken. Beobachten Sie einen Rückgang?
Bumann: Nein, ein massiver Umschwung von 2D- zu 3D-Röntgen lässt noch auf sich warten. Das ALARA-Prinzip war offenbar ein gutes Argument für den 2D-Bestandsschutz zu Zeiten, in denen ein DVT noch eine höhere effektive Dosis aufwies als eine konventionelle 2D-Aufnahme. Dies scheint aber völlig in den Hintergrund zu geraten, wenn es um den Paradigmenwechsel von 2D- auf 3D-Röngen geht. Obwohl manche mAs-reduzierten Protokolle weniger effektive Dosis aufweisen als Panoramaschichtaufnahmen, wird im Alltag häufig das ALARA-Prinzip ignoriert und weiter 2D-Röntgen eingesetzt, weil es schon immer so war.
Obwohl die Low-Dose-Protokolle zu Indikationserweiterungen führen?
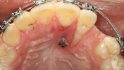
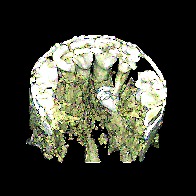
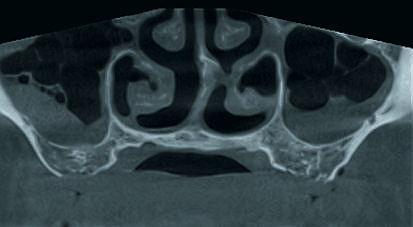
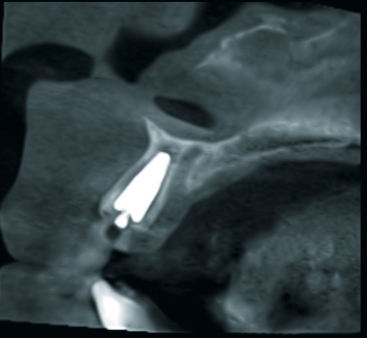
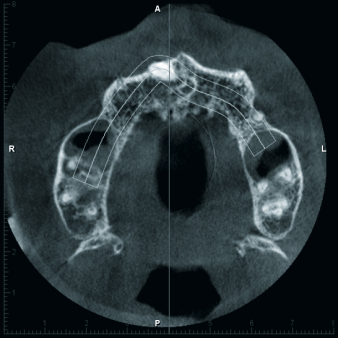
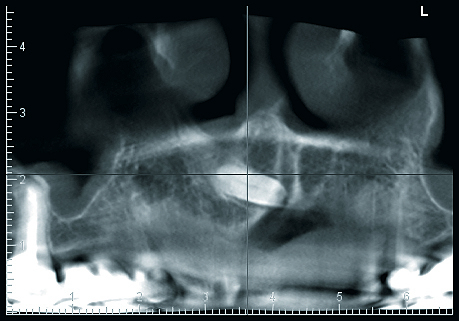
Vietor: Es braucht halt seine Zeit. Ich unterstütze inzwischen immer häufiger kieferorthopädische Kollegen in der Diagnostik und Behandlungsplanung bei unklaren Durchbruchssituationen, Retention und Verlagerung von Zähnen und Zahnkeimen. Nach anfänglich zögerlicher Nutzung dieses Diagnosetools sind die überweisenden Kieferorthopäden inzwischen begeistert von der Aussagekraft der ULD-Bilder. Für Behandlungsplanung, Dokumentation von Komplikationen wie beispielsweise Wurzelresorptionen infolge verlagerter Zähne und letztlich die Wahl des operativen Zugangs ist die Bildqualität der Aufnahmen gerade im Hinblick auf das meist jugendliche Alter der Patienten bestechend (siehe Abb. 3a/3b).
Volland: Echtes Potenzial für die DVT-Diagnostik im Low-Dose-Modus sehe ich auch in der Funktionsanalyse. Zeigen etwa bei Bruxern und CMD-Patienten Schienentherapien keinen Effekt, kann die DVT Aufschluss liefern. Denn nur in der dritten Dimension lassen sich etwa Längendifferenzen in der Unterkieferspanne erkennen. Solche Diagnosen werden normalerweise beim Anfertigen von Zahnersatz und Schienen nicht berücksichtigt.
Triebfeder und Haupteinsatzgebiet der Volumentomografie war stets die Implantologie. Hat sich die DVT-Diagnostik hier inzwischen etabliert?
Schulze: Nicht flächendeckend. Wenn heute 50 Prozent der implantologischen Fälle mittels DVT gelöst würden, wäre das ein echter Fortschritt.
Was sind die bedeutendsten Vorteile?
Schulze: Man kann punktgenau planen. DVT-Aufnahmen klären zum Beispiel bereits bei der initialen Diagnostik, ob wirklich augmentiert werden muss oder darauf verzichtet werden kann.
Lassen sich „überflüssige“ Augmentationen vermeiden?
Lassen sich mit DVT-Diagnostik somit „überflüssige“ Augmentationen vermeiden?
Vietor: Meiner Meinung nach ja. Aber auch unerwartete Augmentationen sind so sicher vorhersagbar. Zudem kann ich den Patienten präziser aufklären, und die OP-Zeit verringert sich.
Bumann: Das möchte ich bestätigen. Eigene Untersuchungen an mehr als 1.000 Patienten haben gezeigt, dass ein Drittel aller Patienten, die nach klinischer Einschätzung eine Augmentation gebraucht hätten, aufgrund der objektiven DVT-Befunde doch keine Augmentation benötigten. Der Wegfall der Augmentationskosten bei einem Drittel der anstehenden Implantatpatienten finanziert bereits die Gesamtheit der DVTs bei Implantationen und ist daher gesundheitsökonomisch sehr sinnvoll, wenngleich die Krankenkassen das bisher so noch nicht erkannt haben.
Vietor: In der prothetisch orientierten Implantatplanung ermöglicht die DVT die bidirektionale Positionierung der Implantate. Dies bedeutet, dass die Implantatposition nicht allein an der prothetischen Relation oder den Knochenverhältnissen fixiert wird, sondern sich an der optimalen Synthese zwischen Knochenangebot und prothetischen Bedürfnissen orientiert. Dieses Vorgehen kann in vielen Fällen sowohl das chirurgische Prozedere, als auch die prothetischen Abläufe vereinfachen.
Schulze: Wünschen würde ich mir auch mehr Kontroll-DVTs nach der Augmentation.
Klappt das auch im Low-Dose-Modus?
Vietor: Ja! Ich setze in meiner Praxis die ULD-Technik zur postoperativen Kontrolle der Augmentations- oder Implantatchirurgie ein. Wenn ich in diesen Bereichen eine 3D-Planung durchgeführt habe, möchte ich schließlich auch eine 3D-Kontrolle des OP-Ergebnisses haben. Durch den Einsatz der ULD-Technik kann diese postoperative Diagnostik verantwortungsbewusst durchgeführt werden. Gerade bei schwierigen anatomischen Situationen oder im Bereich der Sinusaugmentation ist dies ein sehr effektiver Beitrag zur Qualitätssicherung.
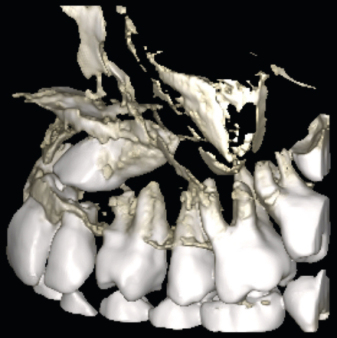
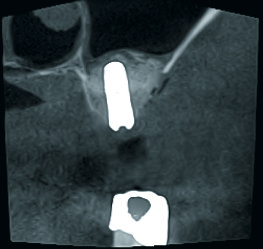
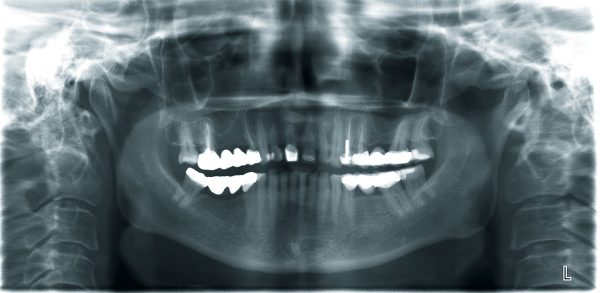
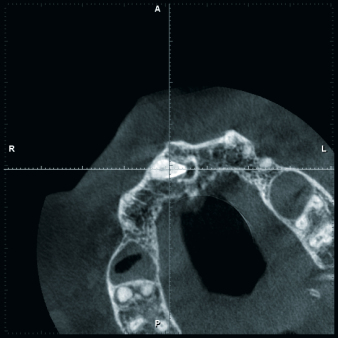
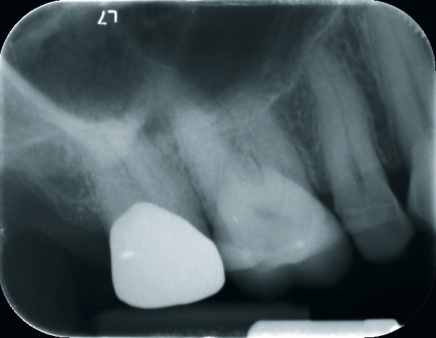
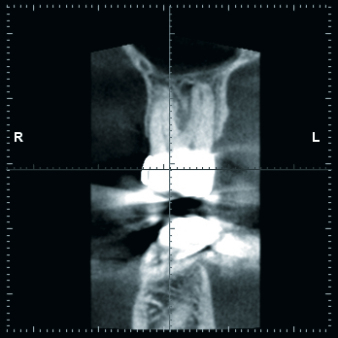
Postoperative DVT-Aufnahmen erstelle ich grundsätzlich im ULD-Modus. So lassen sich die OP-Ergebnisse selbst bei älteren Patienten mit sklerosierter Knochenstruktur gut überprüfen. Auch das ist eine echte Indikationserweiterung (Abb. 4 und 6). Last but not least: Postoperative DVTs erlauben eine selbstkritischere Beurteilung der eigenen chirurgischen Leistung.
Aber bei 08/15-Einzelzahnimplantaten braucht es noch keine DVT-Diagnostik?
Volland: Die DVT-Diagnostik in der Implantologie ist zu empfehlen, auch unter forensischen Aspekten, aber keine Pflicht. Wer bei Einzelzahnimplantat-Insertionen über wenig Erfahrung verfügt, sollte auch dabei nicht auf eine DVT verzichten. Und sobald zwei oder drei Implantate etwa im posterioren Oberkiefer geplant sind, ist die Volumentomografie heute einfach nicht mehr wegzudenken. Vermutet man Knochendefekte, halte ich die DVT für zwingend notwendig. Das Gleiche gilt für atrophierte Alveolarkämme und die Guided Surgery. Wenn man schon den Aufwand betreibt, sollten auch die Unterlagen perfekt sein.
Backward Planning ohne DVT, ein No-go?
Backward Planning ohne DVT ist also ein No-go?
Vietor: Definitiv! Die Lege-artis-Umsetzung der Guided Surgery erfordert eine 3D-Planung mit entsprechender Bildgebung. Das optimiert zudem die digitalen Prozessketten: Selbst in der täg‧lichen Praxis ist es heute schon möglich, prothetische Planung mit Extraoralscan, DVT und Intraoralscan zu matchen und die Informationen mit wenigen Mausklicks mit dem Dentallabor auszutauschen.
Wie steht es mit der Sofortimplantation –ist auch das ein Fall für die DVT-Diagnostik?
Bumann: Ja, aber ein Spezialfall! Im Fokus dabei steht die Abwägung „Auflösung versus Strahlenbelastung“. Bei einer geplanten Sofortimplantation geht es um die Darstellung der oralen und vestibulären Knochenlamelle. Je dünner diese Knochenlamelle, desto höher muss die Auflösung sein, um sie noch darstellen zu können. Aber je höher die Auflösung einer DVT-Aufnahme ist, desto höher ist die Strahlenbelastung.
Das dürfte ein Argument für DVT-Kritiker sein …
Bumann: Ist es auch, und es wird gerne zitiert. Diagnostisch betrachtet kann aber in 2D-Aufnahmen das orale und vestibuläre Knochenangebot nicht zu 100 Prozent beurteilt werden. Der Behandler hätte also eine 2D-Röntgenaufnahme mit weniger Strahlenbelastung, aber einer geringen diagnostischen Aussagekraft. Bei der 3D-Aufnahme hätte man zwar etwas mehr Strahlenbelastung, aber auch deutlich mehr therapeutischen Nutzen. Somit greift dann indirekt wieder das ALARA-Prinzip nach Abwägung der etwas höheren effektiven Dosis im Vergleich zur diagnostisch nicht aussagekräftigen 2D-Aufnahme.
Volland: Liegt im Unterkieferfrontzahnbereich labial ein starker nach posterior abfallender Knochenabbau vor, wie beim Parodontitispatienten oft der Fall, ist der Behandler bei der Sofortimplantation auf 3D-Aufnahmen geradezu angewiesen, um die richtigen Längen und Durchmesser wählen und das Implantat achsengerecht platzieren zu können.
Vietor: Zudem liefert die DVT wichtige präoperative Informationen, nämlich:
- die genauere Beurteilung pathologischer Prozesse,
- die genauere Beurteilung der umliegenden anatomischen Strukturen,
- die korrekte Orientierung der Achsenneigung zur maximalen Ausnutzung des vorhandenen Restknochens,
- die genaue Angabe der Implantatlänge zum Nasenboden und anderen begrenzenden Strukturen.
Schulze: Dennoch hält das Gros der Kolegen – ob bei verzögerter Implanta‧tion oder Sofortimplantation – Panoramaschichtaufnahmen für ausreichend. Doch die zweidimensionale Darstellung kann nicht verlässlich über die Lokalisation des Mandibularkanals informieren. Das ist ein Irrglaube. Ein Irrglaube ist auch, dass eine Panoramaschichtaufnahme eine einfach zu interpretierende Untersuchung sei. Sie ist eine völlig überschätzte und auch äußerst schwierig zu interpretierende Aufnahme. Denn das räumliche Vorstellungsvermögen geht verloren. Es ist zum Teil gar nicht klar, was man sieht.
Interpretationsfehler schleichen sich schnell ein
Was soll das heißen, wird etwa geraten?
Schulze: So hart möchte ich das nicht formulieren. Man glaubt, richtig zu liegen, ist sich vielleicht noch nicht einmal unsicher. Doch wir sehen in unseren Fortbildungskursen, wie schnell sich Interpretationsfehler einschleichen.
In welchen Bereichen könnte die DVT den intraoralen Zahnstatus als Goldstandard ablösen?
Bumann: Das hängt von der Indikationsstellung ab. Will der Behandler die Wurzel und den Alveolarfortsatz beurteilen, dann ist eine DVT dem Zahnstatus überlegen. Will der Behandler jedoch auch die Kronen, zum Beispiel Karies, beurteilen, ist eine DVT unterlegen.
Und in der Parodontitistherapie?
Schulze: Ist die DVT überlegen. Der intraorale Zahnstatus zur Abklärung parodontaler Läsionen ist schon längst nicht mehr als Goldstandard zu betrachten. Geht es um Knochendefekte, liefert eine DTV die größte Informationstiefe. Ich verweise hier gerne auf das Verhältnis des Informationsgehalts einer Untersuchung zu der dabei anfallenden Dosis. Insofern also auch zunehmend Niedrigdosisprotokolle durch die Hersteller implementiert werden, ist die Rolle des Zahnfilms bzw. der intraoralen Aufnahme als Informationsträger in Zukunft zumindest infrage zu stellen.
Wird das gemacht?
Schulze: Leider nicht auf offizieller Gremienebene. Ich erwarte seit Jahren, dass die Deutsche Gesellschaft für Parodontologie (DG PARO) sich aus der Deckung wagt und sagt: „DVT ist Goldstandard.“ Doch das passiert nicht. Laut DG PARO ist Zahnstatus plus Sonde Goldstandard.
Sprich: Die Kombination aus intraoraler Aufnahme und Sonde reicht?
Schulze: Richtig – und das sehe ich ganz und gar nicht so.
Herr Professor Volland, was sagen Sie?
Volland: Die DVT gewinnt in der Parodontologie deutlich an Gewicht. Im Zweidimensionalen werden allgemeine Entzündungen oft viel zu spät erkannt. Mit der 3D-Diagnostik sehe ich den beginnenden Knochenabbau oder versteckte interradikuläre Taschen dagegen frühzeitig. Wir führen bei PA-Patienten vorab einen aMMP8-Test durch, um zu schauen, ob Knochenabbau vorhanden ist. Wenn klinisch bei positivem Test nichts zu sehen ist, machen wir standardmäßig eine DVT, weil die Entzündung ja irgendwo herkommen muss.
Intraoraler Zahnstatus: Goldstandard?
Betrachten Sie den intraoralen Zahnstatus in der Parodontologie nach wie vor als Goldstandard?
Volland: Goldstandards lassen sich nicht auf die Schnelle ersetzen; aufgrund der niedrigen Belastung des ULD-DVT und der hohen Aussagekraft der 3D-Aufnahmen werden sie den intraoralen Zahnstatus ersetzen. Allerdings bedarf es dazu noch flächendeckenderer Ausstattung mit Geräten sowie intensiver Schulungen. Ich bin sehr zuversichtlich!
Vietor: Bei der hohen Strahlenbelastung des intraoralen Zahnstatus im Zusammenhang mit der oft geringeren 2D-Aussagekraft bevorzuge auch ich indikationsbezogen und verantwortungsbewusst 3D-Verfahren. Bei weiterer technischer Optimierung, variablerer Eingrenzung des FOV mit automatisierter Anvisierung des Zielbereichs werden Niedrigdosisprotokolle vermutlich in vielen Bereichen die intraorale Aufnahme ablösen.
Außer in der Kariesdiagnostik …
Schulze: … außer in der Kariesdiagnostik, da ist DVT aus meiner Sicht überhaupt kein Thema.
Vietor: Das wird sich selbst bei Einsatz ergänzender Verfahren wie etwa Trans‧illuminationstechniken kaum ändern, dies gilt auch für die periimplantäre Verlaufskontrolle.
Bumann: Niedrigdosisprotokolle können die Rolle des Zahnfilms definitiv nicht in allen Bereichen ablösen. Da kommt es wieder auf den Einzelfall an, bei dem FOV, Auflösung und individuelle Einstellparameter von Bedeutung sind.
Herr Ölschläger, wird DVT das Ende des intraoralen Zahnstatus einläuten?
Ölschläger: Sicher nicht in allen Bereichen. Entscheidend ist die rechtfertigende Indikation nach § 23 Röntgenverordnung (RöV). Ist die diagnostische Fragestellung durch eine intraorale Aufnahme zu beantworten, darf nach meinem RöV-Verständnis keine DVT angefertigt werden, da dabei nach wie vor die Dosis höher ist. Das gilt zurzeit auch für die Niedrigdosisprotokolle. Außerdem hat die DVT systembedingte Defizite aufgrund von Artefakten bei der Beurteilung von Strukturen in der Nähe metallischer Objekte wie Füllungen, Kronen und Implantate. Hinzu kommt natürlich auch, dass der apparative und zeitliche Aufwand zur Erstellung einer intraoralen Aufnahme wesentlich kleiner ist. Trotzdem wird natürlich ein Teil der zurzeit angefertigten intraoralen Aufnahmen durch eine DVT ersetzt werden, wenn es die rechtfertigende Indikation zulässt, zum Beispiel bei Verdacht auf apikale Läsionen, die lingual oder palatinal zu einer Zahnwurzel liegen und damit durch eine Summationsaufnahme nicht dargestellt werden können.
Das heißt, auch endodontologische Fragestellungen sind per DVT-Diagnostik besser erkennbar?
Schulze: Zum Teil. Ist unklar, ob am Apex eine Entzündung vorliegt, machen DVT-Aufnahmen definitiv Sinn und haben einen hohen Stellenwert. Das lässt sich auf normalen Röntgenbildern kaum erkennen. Die Verwunderung der Kollegen ist häufig groß, wenn sich auf einer Volumentomografie eine große apikale Veränderung darstellt. Insgesamt wird die DVT-Diagnostik in der Endodontie aber überschätzt. Die Erwartungen sind überzogen, die Gefahr, Veränderungen auf den Bildern zu überinterpretieren, hoch.
Bitte nennen Sie ein Beispiel.
Schulze: Bestes Beispiel ist die vertikale Fraktur der Wurzel. Nur wenn der Abstand zwischen den Fragmenten groß genug ist, lässt sich überhaupt etwas erkennen. Was also die Qualifikation von Wurzelfrakturen angeht, sehe ich deshalb momentan kaum Bedarf für die DVT-Diagnostik. Da sind wir technisch noch zu limitiert. Zusammen mit den Bewegungsartefakten beeinflussen einfach zu viele Parameter die Qualität.
Bumann: Um hier durch die 3D-Anwendung einen Vorteil gegenüber 2D-Verfahren zu haben, sind spezifische Einstellparameter bzw. Zusatzmodule erforderlich. Ein „normales“ DVT würde an dieser Stelle keinen Vorteil bringen.
Typische Fehlerquellen der DVT-Diagnostik
Kommen wir zu typischen Fehlerquellen der DVT-Diagnostik.
Schulze: Patientenbewegung und Artefakte verursachen Fehler, aber auch bei der Befundung und der Bildbearbeitung kann es zu Problemen kommen. Zum Misserfolg führen auch falsche Exposi‧tionsparameter. Die Wahl korrekter Expositionsparameter – so sie denn selektiert werden können – ist wirklich von großer Bedeutung. Es passiert, dass alle Patienten mit einem vorab eingestellten Expositionsparameter geröntgt werden, zum Beispiel mit dem vom Techniker vorab eingestellten. Das kommt im Praxisalltag tatsächlich häufiger vor.
Volland: Die häufigste Fehlerquelle ist und bleibt einfach der Mensch. Das zeigt unsere inzwischen mehr als neunjährige Erfahrung in Sachen DVT-Diagnostik. Das beginnt bei Positionierungsfehlern – die Umläufe werden durch ein mechanisches Hindernis unterbrochen – und reicht bis zu Patientenbewegungen. Beispiel: Mit einer sehr hohen Auflösung, zum Beispiel Voxelkantenlängen von 50 µm, könnte man das komplexe Wurzelkanalsystem prätherapeutisch perfekt darstellen. Doch dies wird durch Patientenbewegungen häufig limitiert. Bereits der Herzschlag eines Patienten kann bei solch hoher Auflösung Bewegungsartefakte auslösen und eine Aufnahme unbrauchbar machen.
Wie oft kommt das vor?
Volland: Bei solch hoher Auflösung kann das bei jeder dritten oder vierten Aufnahme passieren, insbesondere, wenn die Patienten älter sind. Generell gilt: Je kleiner das FOV, desto schwieriger die Positionierung. Ältere Patienten „setzen“ wir deshalb nach Möglichkeit auf den Stuhl.
Vietor: So handhaben wir das auch. Artefakte lassen sich aber selbst dann nicht ganz ausschließen. Typische Fehler sind schlecht justierte kleine Aufnahmefelder, die den Point of Interest nicht treffen. In schwierigen Fällen kann eine Scoutaufnahme bessere Ergebnisse liefern. Sie erhöht aber auch die Strahlenbelastung. Artefakte durch Hochkontrastobjekte lassen sich durch Verrechnungsalgorithmen zwar reduzieren, bereiten aber große Probleme, wenn sie in der diagnostischen Schicht liegen. Auch durch Messungen in der falschen Schicht und durch nicht achsengerecht ausgeführte Messungen entstehen fehlerhafte Werte.
Was kann in puncto Befundung schiefgehen?
Schulze: Es gibt zwei Fehler, die wir auch juristisch voneinander trennen:
- den diagnostischen Fehler, das heißt, die Pathologie, wird nicht erkannt,
- und den Interpretationsfehler, das heißt, die Pathologie wird erkannt, aber falsch interpretiert.
Solche Fehler können wir bis heute nicht ausschließen, damit haben wir jeden Tag zu tun. Für DVT-Neulinge lassen sich zystische Veränderungen zum Beispiel nicht sicher einordnen. Tumoren können übersehen, reaktive Veränderungen am Knochen fehlinterpretiert werden. Die DVT zeigt halt Dinge, die vielen Behandlern neu und insofern nicht einzuordnen sind.
Bumann: Das häufigste Befundungsproblem ist die fehlende Befundung. Uns suchen fast täglich Patienten auf und bitten um Befundung von DVT-Daten, die alio loco angefertigt wurden. Das zweithäufigste Manko ist, dass für die Indika‧tion des Patienten kein geeignetes Field of View gewählt wurde und somit die wesentlichen Befunde nicht erhoben werden konnten. Dritthäufigster Fehler ist das Übersehen von Nebenbefunden aufgrund der Fokussierung auf den Indikationsbefund. Interpretationsfehler begegnen uns im Alltag dagegen weniger. Schichtaufnahmen zeigen entweder Verschattungen oder Aufhellungen, das verwechseln auch Ungeübte selten. Befundungsfehler zu vermeiden setzt eine systematische Befundung des gesamten DICOM-Datensatzes voraus.
Das dürfte viel Zeit kosten …
Bumann: Richtig, 3D-Röntgen ermöglicht uns viele neue diagnostische Möglichkeiten, aber verantwortungsbewusstes 3D-Röntgen ist kostenintensiv, personalintensiv, zeitintensiv und erfordert mehr als einen zweitägigen DVT-Fachkundekurs.
Schulze: Das sehe ich ebenso. Ich bin der Meinung, dass ein DVT-Betreiber dazu verpflichtet werden sollte, jährlich eine Fortbildung zu absolvieren. Einfach, weil er eine viel höhere Verantwortung trägt als jemand, der nur 2D-Diagnostik betreibt. Da muss sich auch die Standespolitik anders aufstellen. Ich erwarte allerdings nicht, dass sich vor 2019 etwas ändern wird. Erst wenn das geplante neue Strahlenschutzgesetz in Kraft getreten ist, wird man sich der fachlichen Qualifikation widmen. Das neue Gesetz wird die Röntgen- und Strahlenschutzverordnung ersetzen und mehr Gewicht haben als eine Rechtsverordnung.
Ölschläger: Aus meiner Erfahrung liegt ein Hauptproblem darin, dass sich der Behandler oft nicht die Zeit nimmt, sich mit der Software und deren Möglichkeiten auseinanderzusetzen. Das Problem bei der Diagnostik einer DVT besteht eben darin, die zur Beantwortung einer konkreten diagnostischen Fragestellung notwendigen Ansichten erst selbst generieren zu müssen. Das erfordert gute Kenntnisse der Software.
Fortbildungen werden wenig genutzt
Auch Planmeca und andere Hersteller bieten Fortbildungen an. Wird das nicht genutzt?
Schulze: Die Nachfrage hält sich in Grenzen. Es ist schwierig herauszufinden, nach welchen Kriterien die Zahnärzte die Fortbildungsangebote wählen.
Auch DVT-Aufnahmen sind keine „Alleskönner“. Wo liegen die Grenzen der „normalen“ DVT-Geräte?
Vietor: Probleme gibt es wie bereits erwähnt bei der Diagnostik von Wurzellängsfrakturen durch die Überlagerung der Artefakte von Wurzelfüllungen, Wurzelstiften oder anderen Hochkontrastobjekten. Bei den modernen Geräten ist die Auflösung feinster endodontischer Strukturen prinzipiell kein Problem mehr, aber dabei kommen die Ultra-Low-Dose-Protokolle dann unter Umständen an ihre Grenzen.
Ölschläger: Die DVT birgt zudem systembedingte Defizite, die die Anwendung bei bestimmten Fragestellungen schwierig, wenn nicht gar unmöglich machen. Dazu zählen etwa Auslöschungsartefakte an Implantaten, die keine Diagnostik von Periimplantitis zulassen, und Metallartefakte an Füllungen und Kronen, die es unmöglich machen, in diesen Regionen Karies zu diagnostizieren.
Herr Prof. Bumann, was sagen Sie?
Bumann: Statt von den Grenzen der DVT-Technik sollte man besser von den Grenzen durch die individuelle Konfiguration von Fragestellung, Gerät und eingesetztem Protokoll sprechen.
Wie meinen Sie das?
Bumann: Mit einem mittleren FOV lässt sich keine gute Bilddarstellung für eine endodontologische Fragestellung erzielen. Besitzt dieses Gerät aber lediglich ein mittleres FOV, eignet es sich nicht für die betreffende Indikation. Verfügt es aber zusätzlich auch über ein hochaufgelöstes kleines FOV, lassen sich auch viele endodontologische Fragestellungen abklären. Ein DVT-Gerät mit nur einem kleinen FOV ist aus meiner Sicht weder wirtschaftlich noch strahlenhygienisch. Denn zwei kleine FOV weisen immer mindestens die 1,5- bis 2-fache Dosis eines nächsthöheren FOV auf.
Was wäre das ideale DVT-Gerät aus Ihrer Sicht?
Bumann: Ein DVT-Gerät mit einem mittleren bis großen FOV als 3D-Ersatz für eine Panoramaschichtaufnahme und einem gesonderten ENDO-Modus.
Wann macht die Anschaffung eines DVT-Gerätes Sinn?
Wann macht ein DVT-Gerät in der eigenen Praxis Sinn? Wann rechnet sich die Investition?
Schulze: Bei der entsprechenden Patientenklientel. Wer also viele Implantat- und PA-Patienten betreut, regelmäßig Komplettversorgungen vornimmt und auch furkale Befunde ausschließen möchte, kann darüber nachdenken. Finanztechnisch sollte das Gerät sich binnen sechs Jahren abschreiben. Ein Sechstel der kompletten Anschaffungskosten pro Jahr, also sicherlich 10.000 Euro, sollte pro Jahr schon erwirtschaftet werden. Dafür braucht es mindestens 50 Aufnahmen pro Jahr.
Volland: Wer 100 oder 150 Implantate pro Jahr setzt, verdient mit DVT-Aufnahmen Geld.
Schulze: Sinn machen aus meiner Sicht ausschließlich Kombigeräte.
Vietor: Ich hätte vor zwei Jahren ein neues OPG-Gerät anschaffen müssen und habe mich stattdessen für ein Kombigerät (DVT/2D) entschieden. Nach anfänglicher Skepsis, ob die Kosten sich im laufenden Betrieb amortisieren, kann ich jetzt im dritten Jahr sagen, dass sich die Mehrinvestitionen rentiert haben und das Gerät auch bei rein medizinisch gerechtfertigter Indikationsstellung seine Finanzierungskosten einspielt. Dabei muss aber natürlich berücksichtigt werden, dass durch meinen chirurgisch-implantologischen Schwerpunkt und die Überweisungen von Zahnärzten und Kieferorthopäden eine regelmäßige Nutzung des DVT-Geräts gewährleistet ist. Der zeitliche Aufwand einer ordentlichen Befundung der 3D-Aufnahmen darf aber keinesfalls unterschätzt werden und kann häufig nicht im laufenden Betrieb abgearbeitet werden. Dabei hilft natürlich auch die Reduktion des FOV auf das notwendige Maß. Was ich nicht benötige, muss ich nicht röntgen, und was ich nicht röntge, muss ich nicht befunden.
DVT-Leistungen sind eine Privatleistung. Ist das ein Problem?
Vietor: Nein, es bedarf aber einer umfangreicheren Aufklärung und Erläuterung des Verfahrens. Selbst Patienten, die Zuzahlungen nicht gerade aufgeschlossen gegenüberstehen, lassen sich überzeugen. Spätestens bei der gemeinsamen Besprechung der Ergebnisse sind sie von der Aussagekraft der Aufnahmen beeindruckt und haben kaum weiteren Diskussionsbedarf.
Wann amortisiert sich die Investition – was sagt der Hersteller?
Ölschläger: Pauschal lässt sich diese Frage nicht beantworten, denn es hängt natürlich davon ab, welche Volumengröße in der Praxis benötigt wird. Das FOV des Geräts bestimmt im Wesentlichen die Anschaffungskosten und damit den Zeitraum der Amortisation bei einer bestimmten Zahl von DVT-Aufnahmen im Monat. Bei kombinierten Panorama- und DVT-Geräten mit mittlerem FOV kann man sagen, dass die notwendige Zahl von Aufnahmen im Monat zwischen fünf und zehn liegt, um das Gerät zu amortisieren. Bei kleinem FOV kann dies auf drei Aufnahmen pro Monat zurückgehen. Zu bedenken ist allerdings, dass dies nur die reinen Röntgenleistungen berücksichtigt und keine zusätzlichen Leistungen, die zum Beispiel für die Implantatplanung in Anrechnung gebracht werden können, dadurch würde sich das Gerät schneller amortisieren.
Bumann: Geringere Anschaffungskosten führen nicht zwangsläufig zu einer besseren Amortisation. Grundsätzlich sind DVT-Geräte in den vergangenen Jahren nicht günstiger geworden. Vielmehr sind die Panel − und damit das FOV − kleiner worden. Es gibt also in der Realität nicht günstigere DVT-Geräte, sondern DVT-Geräte mit kleinerem FOV und damit einem deutlich günstigeren Panel. Das kleinere FOV schränkt aber den Indikationsbereich eines DVT-Geräts und damit die Auslastung ein.
Unabhängig von den Anschaffungskosten unterscheiden sich 2D- und 3D-Röntgen im täglichen klinischen Einsatz signifikant. Das 3D-Röntgen ist deutlich zeit- und personalintensiver als das 2D-Röntgen. Zudem sind die Kosten für Unterhalt, Service, Langzeitdatenarchivierung, Patienten- und Überweiserkommunikation um ein Vielfaches höher. Auch darf man den Zeitbedarf für die gründliche Befundung von 3D-Aufnahmen nicht unterschätzen.
Dabei geht es in erster Linie gar nicht um die Erfahrung oder Schnelligkeit der/des Befundenden, sondern um das Handling der großen Datenmengen. In der betriebswirtschaftlichen Kalkulation überwiegen Unterhalt, Service, rechtskonforme Datenarchivierung sowie die Arztzeit zur Befundung bei Weitem die Anschaffungskosten des Geräts. Durchschnittlich benötigt man ca. zwei DVT-Aufnahmen pro Tag, um sämtliche Kosten abzudecken und auf den Break-Even zu kommen. Dabei ist dann noch nicht die Investition für ein Folgegerät einberechnet. Ebenso gerät die betriebswirtschaftliche Kalkulation mächtig ins Wanken, wenn ein Panel ersetzt werden muss; dies schlägt beispielsweise bei einem DVT-Gerät mit einem mittlerem FOV gleich mit 50.000 € zu Buche. Aus unserer 13-jährigen klinischen und praktischen Erfahrung mit DVT-Geräten amortisiert sich selbst für eine große Praxis ein DVT-Gerät nur sehr schwer.
Vietor: Für meine relativ kleine Praxis gilt sicherlich die Aussage, dass ich durch das DVT-Gerät keinen großen finanziellen Zusatzgewinn erwirtschafte, aber die Amortisation innerhalb der projektierten Betriebszeit wird gut erreicht werden. Viel wichtiger ist für mich aber der Zugewinn an diagnostischer und therapeutischer Sicherheit, auf den ich definitiv nicht mehr verzichten möchte.
Volland: Wir haben vor neun Jahren noch 200.000 Euro für unser DVT-Gerät investiert, es hat sich bezahlt gemacht. Allein das Know-how, das ich in puncto Anatomie erworben habe, ist ein ungeheurer Mehrwert. So viele Fortbildungskurse hätte ich nicht besuchen können.
Welche Verbesserungen sind wünschenswert?
Welche technischen Verbesserungen wünschen Sie sich?
Vietor: Variablere Eingrenzungen des FOV, weitere technische Optimierungen der Ultra-Low-Dose-Protokolle und Verkürzung der Umlaufzeiten durch Verbesserung der Leistung der einzelnen Gerätekomponenten, also der Sensoren, Grafikkarten, Prozessoren, Röntgenserver und Netzwerke. Nützlich wären auch eine automatisierte Fokussierung auf das Zentrum des gewünschten FOV, etwa durch intraorale Marker, und weitere Optimierungen der Patientenpositionierung und Fixierung.
Arbeitet die Industrie bereits an den einen oder anderen Wünschen?
Ölschläger: Ja, im Bereich der Sensoren wird sich noch einiges tun, auch eine weitere Reduktion der Dosis bei gleichbleibender Bildqualität gehen wir an. Die Weiterentwicklung der Software hat noch viel Potenzial in Sachen Dosisreduktion und Bildqualität. Das betrifft sowohl die Rekonstruktionsalgorithmen als auch die Steuerung der Geräte. Ich kann mir gut vorstellen, dass die Bildqualität durch Artefaktreduktion noch erheblich verbessert wird, beispielsweise durch die Detektion und Eliminierung von Bewegungsartefakten. Ab 2020 wird die Speicherung von Röntgendaten im standardisierten DICOM-Format verpflichtend sein. Das wird meiner Ansicht nach zu einer wesentlichen Vereinfachung der Bildweitergabe und damit auch zu einer Vermeidung von Wiederholungsaufnahmen führen. (Herr Ölschläger, soll man noch etwas zum Preis einfügen?)
Angesichts der Dosisreduktion etablieren sich DVT-Aufnahmen immer mehr, nicht nur in der Implantologie. Wie wird sich vor diesem Hintergrund der Praxisalltag verändert?
Schulze: In vielen Bereichen werden die intraoralen Aufnahmen künftig wegfallen und stattdessen kleinste Volumina aufgezeichnet. Wenn man das mit einer so geringen Dosis hinkriegt, wie das bei den ULD-Verfahren der Fall ist, ist eine intraorale Aufnahme mit einer oft zweideutigen Aussagekraft nicht mehr gerechtfertigt. Der Informationsgehalt ist oft sehr gering, viele Wurzelspitzen bei Oberkieferseitenaufnahmen werden abgeschnitten und auf der Basis solcher Bilder werden dann Therapieentscheidungen getroffen.
Die intraorale Aufnahme wird also an Stellenwert verlieren? Was meinen Sie, Herr Professor Schulze?
Schulze: Richtig. Sie wird vor allem als Schnellkontrolle für die intraoperative Information und als Bissflügelaufnahme erhalten bleiben. Den Rest können wir mit der DVT viel besser.
Es wird allerdings schwerer werden, eine DVT-Fachkunde zu machen. Da wird man sicherlich die Anforderungen hochfahren und dafür plädiere ich auch. Denn zwei Tage reichen dafür definitiv nicht aus. Es fehlt einfach an Know-how.
Wer ein DVT betreibt, muss sich mehr als bisher mit der Materie auseinandersetzen. Die Fortbildungspflicht wird steigen, nicht morgen oder übermorgen, aber in den nächsten drei Jahren. Der Paradigmenwechsel hat begonnen. Vor zwei Jahren verfügte in Singapur jede vierte Praxis über ein DVT-Gerät, damit rechne ich in den nächsten zwei oder drei Jahren auch in Deutschland. Ob dann eine Sättigung eintreten wird, bleibt abzuwarten.
Zusammenfassung
- Selbst in der Implantologie, dem Hauteinsatzgebiet der Volumentomografie, hat sich die DVT-Diagnostik noch nicht flächendeckend durchgesetzt, obwohl sich das chirurgische Prozedere damit vereinfachen ließe und Augmentationen besser geplant werden könnten.
- Doch der Paradigmenwechsel ist eingeläutet, vor allem aufgrund der Etablierung der für die Patienten geringer belastenden Low-Dose-Modi.
- Mit Niedrigdosisprotokollen hat die DVT auch bei der Einzelzahnimplantation heute ihre Berechtigung. Gerade wer wenig Erfahrung hat, sollte schon aus forensischen Gesichtspunkten nicht darauf verzichten.
- Das Anfertigen guter DVT-Aufnahmen setzt allerdings gute Detailkenntnisse voraus, nicht nur bei Low-Dose-Protokollen. Die zweitägige Pflichtfortbildung ist unzureichend.
- Typische Fehlerquellen sind Patientenbewegungen, Metallartefakte, fehlerhafte Befundungen und Interpretationen, Mängel in der Bildbearbeitung sowie die Wahl falscher Expositionsparameter und schlecht justierte zu kleine Aufnahmefelder.
- Mehr Fortbildung wäre auch für das 2D-Röntgen angebracht. Denn die Panoramaschichtaufnahme kann in ihrer diagnostischen Aussage überschätzt werden und ist nicht selten schwierig zu interpretieren. Über die Lokalisation des Mandibularkanals kann sie beispielsweise nicht verlässlich informieren.
- Der Stellenwert intraoraler Aufnahmen wird künftig sinken. Seine Berechtigung wird der intraorale Zahnstatus bei der Schnellkontrolle für intraoperative Informationen und als Bissflügelaufnahme aber weiterhin behalten.
- In der Parodontaltherapie sollte die DVT den intraoralen Zahnstatus plus Sonde als Goldstandard ablösen. Geht es um Knochendefekte, liefert die DVT die größte Informationstiefe.
Die Experten

Dr. Kay Vietor
ist Oralchirurg, studierte Zahnmedizin in Gießen und seit 1995 niedergelassen in eigener Praxis in Langen. Sein Tätigkeitsschwerpunkt ist die Implantologie.
dr.vietor@praxis-vietor.de

Prof. Dr. Axel Bumann
ist Oralchirurg, Kieferorthopäde und Geschäftsführer des 2006 gegründeten zahnärztlichen 3D-Röntgennetzwerks MESANTIS 3D Dental Radiologicum mit neun 3D-Röntgeninstituten
nfo@kfo-berlin.de

Prof. (CUMC, NY) Dr. Dirk Schulze
ist Röntgenreferent und Leiter der Zahnärztlichen Stelle der Landeszahnärztekammer Baden Württemberg und betreibt Digitale Diagnostikzentren in Freiburg und in Karlsruhe.
ds@ddz-info.de

Dipl.-Ing. Holger Ölschläger
ist seit 2008 Vertriebsleiter 3D-Röntgen bei Planmeca. Er ist Mitglied in verschiedenen Arbeitskreisen, die sich mit dem dentalen Röntgen befassen.
holger.oelschlaeger@planmeca.de

Prof. Dr. Gerd Volland
studierte Zahnmedizin in Erlangen-Nürnberg und ist seit 1990 niedergelassen in eigener Praxis in Heilsbronn. Schwerpunkte: Parodontologie, Funktionstherapie und Laserzahnheilkunde.
dr.volland@t-online.de